Helse- og omsorgstjenesten
Helse- og omsorgstjenesten skal fremme helse og forebygge sykdom, skade og sosiale problemer. Dette skal blant annet skje ved opplysning, råd og veiledning (Hol §3-3; Rundskriv: Helse- og omsorgstjenesteloven med kommentarer; Sphl § 1-1). Samarbeid mellom helsepersonell med ulike roller i ulike tjenester er nødvendig for at brukere/pasienter skal oppleve sammenhengende helsetjenester i helhetlige forløp.
Fastlegeordningen når de aller fleste innbyggere i Norge. Det betyr at fastlegene trolig også når fram til de gruppene som er svakest stilt, har flest helseproblemer og som det er vanskeligst å nå med helseinformasjon utenfor legekontoret. Fastlegene spiller derfor en viktig rolle i arbeidet med å ta opp, og motivere til endring av levevaner. En norsk studie blant pasienter hos fastlegen, viser at fire av fem pasienter er fysisk inaktive, at over 85% har ønske om å bli mer aktive, og at halvparten ønsker hjelp fra fastlegene sin til dette (Falskog et al., 2021). Pasientkonsultasjoner som gjøres av annet helsepersonell i andre helse- og omsorgstjenester (f. eks. fysioterapeuter, manuellterapeuter, kiropraktikere, sykepleiere), gir også gode muligheter for å benytte korte samtaleintervensjoner for å ta opp og følge opp fysisk aktivitet med pasienter.
En norsk undersøkelse viser at befolkningen har høy tillit til helsepersonell når det gjelder råd om fysisk aktivitet (Helsedirektoratet, 2009). Blant svensk helsepersonell er 70-90% positive til å arbeide med endring av levevaner (Kallings et al., 2003), og nesten alle brukere/pasienter (97 %) syntes det er greit å dele informasjon om sine levevaner (tobakk, alkohol, fysisk aktivitet og kosthold) med helsepersonell (Socialstyrelsen, 2016). Videre svarte et klart flertall (85 %) at de mente det var veldig bra eller ganske bra å informere muntlig om sine levevaner i møte med leger, mens 36 % av deltakerne svarte at de hadde snakket om sine levevaner med helsepersonell ved siste besøk i helsetjenesten. Det var nesten tre ganger så vanlig at samtalen var med en lege enn annet helsepersonell.
Fysisk aktivitet som medisin
Fysisk aktivitet er effektiv og god medisin, og fysisk inaktivitet er en risikofaktor for mange av de viktigste årsakene til sykdomsbyrde i Norge (Forthun et al., 2025; Yrkesföreningar för fysisk aktivitet (YFA) et al., 2021). Fysisk aktivitet har bl.a. sammenheng med redusert forekomst av høyt blodtrykk, type 2 diabetes, en del kreftformer, fall, dødelighet, og bedre mental og kognitiv helse, søvn og kroppsammensetning (Garcia et al., 2023; Posadzki et al., 2020; WHO, 2026).
Samtale som verktøy for å starte en endringsprosess
Endring av vaner kan være en krevende prosess (Faskunger, 2004; Yrkesföreningar för fysisk aktivitet (YFA) et al., 2021). En kort samtale med en invitasjon til å reflektere over eget fysisk aktivitetsnivå er et første steg i en endringsprosess. Selv om det ikke fører til umiddelbar endring i atferd, kan det bidra til å bedre forutsetninger for endring (Faskunger, 2004).
Korte samtaleintervensjoner i helse- og omsorgstjenesten
Retningslinjer bla. fra England og Sverige, inkluderer anbefalinger om "korte samtaleintervensjoner", inkludert endring fysisk aktivitet (NICE, 2013; Socialstyrelsen, 2024a). Verdens helseorganisasjon (WHO) anbefaler "korte samtaleintervensjoner" i primærhelsetjenesten som et «best buy», og har identifisert "kort samtaleintervensjon" om fysisk aktivitet som et kostnadseffektive tiltak med rask effekt ("a quick buy»), så tidlig som etter 4 uker (Galea et al., 2025; WHO, 2024). WHOs manual for "kort samtaleintervensjon" inkluderer å adressere fysisk aktivitet, vurdere personens fysiske aktivitetsnivå, gi råd om, og anbefale økt fysisk aktivitet ved behov, samt planlegge og legge til rette for oppfølging av endring (WHO, 2022). Kostnadseffektiviteten for "best buys" for kontroll av ikke smittsomme sykdommer, er vurdert ved bruk av WHOs-CHOICE- metoden (WHO, 2024).
Samtaleintervensjon og oppfølging
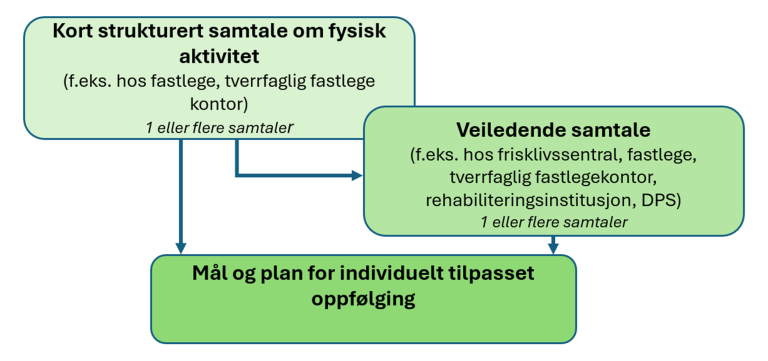
De faglige rådene om kort strukturert samtale og veiledende samtale må ses i sammenheng. Når en kort strukturert samtale avdekker behov for videre oppfølging, kan veiledende samtale benyttes. Råd om kort strukturert samtale og veiledende samtale beskriver hvordan helsepersonell kan ta opp og veilede for økt fysisk aktivitet, trening og/eller redusert stillesitting, når dette har betydning for å oppnå bedring i pasientens helse og livskvalitet. Rådene skal bidra til at fysisk aktivitet og trening inngår i et helhetlig og sammenhengende pasientforløp, og at de som har behov for oppfølging og støtte til endring av fysisk aktivitet kan få det.
Oversiktstudier som har undersøkt korte samtaleintervensjoner gjennomført i helse- og omsorgssektoren, viser postiv effekt på pasienters fysiske aktivitet (Green et al., 2023; Lamming et al., 2017). Metaanalysen til Green et al. (2023) viser større mengde fysisk aktivitet og antall skritt blant de som fikk samtaleintervensjon sammenlignet med kontrollgruppen som fikk «usual care» etter en oppfølgingsperiode som varierte fra 6 uker til 2 år [MD (gjennomsnittlig forskjell) 34 min/uke, 95 % KI 9–60 minutter, MD 1541 skritt/dag, 95 % KI 433–2694). Det var stor variasjon i hvordan de korte samtaleintervensjonene ble gjennomført; ansikt til ansikt, eller digitalt. Noen inkluderte bruk av selvhjelpsverktøy eller ble supplementert med skriftlig informasjon i oppfølgingen.
Vurderinger av systematiske oversiktsstudier av randomiserte studier utført av av Socialstyrelsen i Sverige, viser at to eller flere samtaler om fysisk aktivitet med tilegg av skriftlig informasjon, gjennomført av helsepersonell fører til positive endringer i fysisk aktivitet og gir klinisk relevante effekter (Martin et al., 2015; Orrow et al., 2012, 2013; Socialstyrelsen, 2024a). Resultatene gjelder for voksne personer som er utilstrekkelig fysisk aktive, med og uten spesiell sykdomsrisiko, og viser økt fysisk aktivitetsnivå (SMD 0,25, 96 % KI 0,11-0,38 ), og at flere blir fysisk aktive (OR 1,42, 95 % , KI 1,17-1,73) henholdsvis etter 12–24 måneder og 12–14 måneder (Orrow et al., 2012, 2013). Det er også mulig å redusere stillesittende tid. Resultatene viser 18 minutter mindre stillesittende tid per dag (95 % KI -43 til 0,38), men det vitenskapelige grunnlaget for at samtaler reduserer stillesittende tid er begrenset (Martin et al., 2015; Socialstyrelsen, 2024a). Socialstyrelsen har vurdert flere oversiktsartikler som er publisert frem til 2016 som er ekskludert pga. av de ikke oppfylte relevante kriterier (Socialstyrelsen, 2024c).
Vurdering av kostnadseffektivitet
Oversiktstudier som har vurdert kostnadseffektivitet av fysisk aktivitetstiltak innenfor primærhelsetjenesten, inkludert «korte samtaleintervensjoner», har konkludert med at korte samtaleintervensjoner ser ut til å være billigere enn vanlig behandling (usual care) og er et mer kostnadseffektivt tiltak enn tiltak som f.eks. organiserte treningsklasser, eller gå-programmer med instruktør (Garrett et al., 2011; Gc et al., 2016). Mange av de fysiske aktivitetstiltakene hadde samme kost-nytte estimater som farmakologiske tiltak. Videre viser en modelleringstudie som tar høyde for begrensninger vedrørende økonomiske vurderinger i tidligere litteratur, at korte samtaleintervensjoner er en kostnadseffektiv metode for å øke fysisk aktivitet, gitt at kortsiktige mentale helsegevinster tas med i beregningene (Anokye et al., 2014).
Som en del av arbeidet med å innføre de nasjonale retningslinjene for «Vård vid ohälsosamma levnadsvanor» har Socialstyrelsen i Sverige uført helseøkonomiske analyser for samtaler ved ugunstige levevaner, inkludert fysisk aktivitet. De har bla. brukt tilsvarende antakelser som ligger til grunn for modelleringsstudien av Anokye et al. (2014) og anvendt den helseøkonomiske modellen RHS (Risk, hälsa och samhällskostnader) (Socialstyrelsen, 2024b). Beregningene viser at slike samtaler kan ha lav til moderat kostnad per kvalitetsjustert (QUALY) leveår.
Personsentrert tilnærming, oppfølging og overgang til tilbud utenfor helse- og omsorgstjenesten
Erfaringsbasert klinisk kunnskap og brukererfaring tilsier at helsepersonell bør benytte en personsentrert og empatisk tilnærming i samtaler med personer om fysisk aktivitet. For å vurdere om en person trenger å endre sitt aktivitetsnivå, bør spørsmålet om fysisk aktivitet tas opp på en måte som ikke skaper motstand. For å sikre oppfølging i helhetlige forløp har helsepersonell behov for å kjenne til hva som finnes av aktuelle tilbud å vise videre til disse når en person har behov for støtte til atferdsendring (Helsedirektoratet, 2021).
Støtte og oppfølging fra helsepersonell øker sjansene for at personen lykkes med varig endring (Denison et al., 2012), og lengre oppfølgingsperiode gir større effekt enn kortere (van der Wardt et al., 2021). Sjansen for en positiv endringsprosess øker når helsepersonell bygger opp under pasientens mestringsevne og legger vekt på det pasienten får til (Aboumatar et al., 2022). Regelmessig egenevaluering av gjennomført trening og fysisk aktivitet er nyttig for å opprettholde motivasjon (Ivarsson, 2014; Samdal et al., 2017).
Henvisning fra helse- og omsorgstjenesten til fysiske aktivitetstilbud ledet av fagpersoner med treningskompetanse, har positiv effekt på deltakerenes fysiske aktivitetsnivået, kondisjon og livskvalitet, og helseparametre som blodtrykk, BMI og depressive symptomer (O'Brien et al., 2025). Resultatene fra paraplyoversikten støtter at helsepersonell sammen med pasienten bør planlegge for bruk av andre aktivitetstilbud med treningsfaglig kompetanse etter oppfølging i helse- og omsorgstjenesten, for å fortsette med regelmessig aktivitet.
Metode og prosess
Målgruppe
Aktivitetshåndboken retter seg mot helsepersonell, helsefagstudenter og andre som jobber med fysisk aktivitet og som gjennom sitt virke kommer i kontakt med eller behandler personer som har nytte av fysisk aktivitet som medisin.
Rådet om kort strukturert samtale om fysisk aktivitet og stillesitting retter seg mot helsepersonell som møter personer der fysisk aktivitet kan være viktig i forebygging, behandling og oppfølging, og som har begrenset konsultasjonstid til å ta opp og veilede pasienter til økt fysisk aktivitet.
Kunnskapsbasert tilnærming
For dette rådet om kort strukturert samtale er det tatt utgangspunkt i WHOs anbefalte tiltak for å kontrollere ikke-smittsomme sykdommer (WHO, 2024), anbefalinger og nasjonale retningslinjer fra Storbritannia (NICE, 2013) og Sverige (Socialstyrelsen, 2024a), kapitlene 1.9-1.11 i FYSS 2021 (Hagströmer et al., 2021; Hassmén et al., 2021; Kallings et al., 2021) og systematiske oversiktsartikler, samt Aktivitetshåndboken (Bahr, 2009). Erfaringsbasert praksiskunnskap fra helsepersonell og brukererfaring er også lagt til grunn for rådet. I tillegg har vi konsultert sentrale norske fagmiljøer.
For kunnskapsgrunnlaget for de ulike diagnosespesifikke anbefalingene, se Sykdommer og tilstander i Fysisk aktivitet i forebygging og behandling og Aktivitetshåndboken 2009 (PDF). Se også "Metode og prosess for faglige råd om fysisk aktivitet ved sykdommer og tilstander".
For kunnskapsgrunnlaget for de de nasjonale anbefalingene for fysisk aktivitet og stillesitting, se under "Metode og prosess for revisjon av nasjonale råd for fysisk aktivitet".
Arbeidsform og deltakere
Helsedirektoratet har ledet arbeidet. Arbeidsgruppen har bestått av interne og eksterne deltakere:
- Ingunn Holden Bergh, seniorrådgiver, Helsedirektoratet, avdeling miljø og helse
- Inger Merete Skarpaas, seniorrådgiver, prosjektleder, Helsedirektoratet, avdeling folkesykdommer
- Siri Marte Hollekim-Strand, førsteamanuensis, Ph.D, Fysioterapeut, INB, NTNU
- Liv Berit Hæg, fagansvarlig, Frisklivssentralen Drammen kommune, fysioterapeut master
- Christina Gjestvang, førsteamanunensis, trenings- og helsefysiologer, Ph.d, NIH
- Gry Ekeberg Bodin, brukerrepresentant, NCD Alliansen
- Siv Tove Engebråten, psykolog, Norsk psykolog forening (NPF)
- John Munkhaugen, forskningsleder og professor, Drammen sykehus og avdeling for atferdsmedisin, UiO
- Ståle Sagabråten, fastlege i Ål, leder av fagrådet i allmennlegemedisinforeningen
- Line Hole, brukerrepresentant, Mental Helse
- Renate Eliassen Rue, Frisklivssentralen i Fredrikstad kommune
- Gunnbjørg Løining Gjerme, Frisklivssentralen i Fredrikstad kommune
Kommunenes Sentralforbund ble forespurt om å delta, men hadde ikke anledning.
Prosjektet har hatt støtte til faglig innhold, metodisk og digital utforming fra:
- Rita Lill Lindbak, seniorrådgiver, Helsedirektoratet, avdeling miljø og helse
- Caroline Hodt-Billington, spesialrådgiver, Helsedirektoratet, avdeling avdeling normering
- Turid Nygård Dager, seniorrådgiver, Helsedirektoratet, avdeling psykisk helse og rus
Habilitet
Arbeidsgruppemedlemmer har fylt ut Helsedirektoratets habilitetsskjema med potensielle intellektuelle eller finansielle interessekonflikter. Skjemaene er vurdert av Helsedirektoratet. Ingen interesser med konsekvenser for deltakelse i arbeidet er identifisert.
Referanser:
Aboumatar, H., Pitts, S., Sharma, R., Das, A., Smith, B. M., Day, J., . . . Bennett, W. L. (2022). Patient engagement strategies for adults with chronic conditions: an evidence map. Syst Rev, 11(1), 39. https://doi.org/10.1186/s13643-021-01873-5
Anokye, N. K., Lord, J., & Fox-Rushby, J. (2014). Is brief advice in primary care a cost-effective way to promote physical activity? British Journal of Sports Medicine, 48(3), 202-206. https://doi.org/10.1136/bjsports-2013-092897
Bahr, R. (red.). (2009). Aktivitetshåndboken: fysisk aktivitet i forebygging og behandling. Oslo: Helsedirektoratet. Hentet fra https://www.helsedirektoratet.no/veiledere/aktivitetshandboken/Aktivitetshandboken-Fysisk-aktivitet-i-forebygging-og-behandling.pdf
Caspersen, C. J., Powell, K. E., & Christenson, G. M. (1985). Physical activity, exercise, and physical fitness: definitions and distinctions for health-related research. Public Health Reports, 100(2), 126-131.
Denison, E., Vist, G., Underland, V., & Berg, R. (2012). Effekter av organisert oppfølging på atferd som øker risiko for sykdom hos voksne. Oslo, Nasjonalt kunnskapssenter for helsetjenesten.
Falskog, F., Landsem, A. M., Meland, E., Bjorvatn, B., Hjelle, O. P., & Mildestvedt, T. (2021). Patients want their doctors' help to increase physical activity: a cross sectional study in general practice. Scandinavian Journal of Primary Health Care, 39(2), 131-138. https://doi.org/10.1080/02813432.2021.1910670
Faskunger, J. (2004). Motivation för motion: hälsovägledning steg för steg. Farsta: Sisu Idrottsböcker.
Forthun, I., Madsen, C., Knudsen A., K., S., & Schwinger, M. C. Sykdomsbyrde i Norge. I: Folkehelserapporten. [nettdokument]. Oslo Folkehelseinstituttet. fra https://www.fhi.no/he/fr/folkehelserapporten/samfunn/sykdomsbyrde/#sykdomsbyrde-i-norge-status-og-utvikling
Galea, G., Ekberg, A., Ciobanu, A., Corbex, M., Farrington, J., Ferreira-Bores, C., . . . Stuckler, D. (2025). Quick buys for prevention and control of noncommunicable diseases. Lancet Reg Health Eur, 52, 101281. https://doi.org/10.1016/j.lanepe.2025.101281
Garcia, L., Pearce, M., Abbas, A., Mok, A., Strain, T., Ali, S., . . . Brage, S. (2023). Non-occupational physical activity and risk of cardiovascular disease, cancer and mortality outcomes: a dose-response meta-analysis of large prospective studies. British Journal of Sports Medicine, 57(15), 979-989. https://doi.org/10.1136/bjsports-2022-105669
Garrett, S., Elley, C. R., Rose, S. B., O'Dea, D., Lawton, B. A., & Dowell, A. C. (2011). Are physical activity interventions in primary care and the community cost-effective? A systematic review of the evidence. British Journal of General Practice, 61(584), e125-133. https://doi.org/10.3399/bjgp11X561249
Gc, V., Wilson, E. C., Suhrcke, M., Hardeman, W., & Sutton, S. (2016). Are brief interventions to increase physical activity cost-effective? A systematic review. British Journal of Sports Medicine, 50(7), 408-417. https://doi.org/10.1136/bjsports-2015-094655
Green, E. T., Cox, N. S., Arden, C. M., Warren, C. J., & Holland, A. E. (2023). What is the effect of a brief intervention to promote physical activity when delivered in a health care setting? A systematic review. Health Promotion Journal of Australia, 34(4), 809-824. https://doi.org/10.1002/hpja.697
Hagströmer, M., Wisén, A., & Hassmén, P. (2021). 1.10 Bedöma och utvärdera fysisk aktivitet. I: Yrkesföreningar för fysisk aktivitet (YFA), I.-M. Dohrn, E. Jansson, M. Börjesson, & M. Hagströmer (red.), FYSS 2021: fysisk aktivitet i sjukdomsprevention och sjukdomsbehandling. (s. 152-167). Stockholm Läkartidningen förlag AB.
Hassmén, P., Wisén, A., & M., H. (2021). 1.11 Individanpassad rådgiving om fysisk aktivitet. I: Yrkesföreningar för fysisk aktivitet (YFA), I.-M. Dohrn, E. Jansson, M. Börjesson, & M. Hagströmer (red.), FYSS 2021: fysisk aktivitet i sjukdomsprevention och sjukdomsbehandling. (s. 169-179). Stockholm: Läkartidningen förlag AB.
Helsedirektoratet. (2009). Fysisk inaktive voksne i Norge. Hvem er inaktive - og hva motiverer til økt fysisk aktivitet? (IS 1740). Oslo: Helsedirektoratet. Hentet fra https://www.helsedirektoratet.no/rapporter/fysisk-aktivitet-kartleggingsrapporter/Fysisk%20inaktive%20voksne%20i%20Norge%20%E2%80%93%20hvem%20er%20inaktive%20og%20hva%20motiverer%20til%20%C3%B8kt20fysisk%20aktivitet.pdf
Helsedirektoratet. (2021). Læring- og mestring i helse- og omsorgstjenestene.Utfordringer og forbedringsområder for tilbud i helseforetak og kommuner og samhandlingen mellom tjenestenivåene. Forprosjekt. Hentet fra https://www.helsedirektoratet.no/rapporter/laering-og-mestring-i-helse-og-omsorgstjenestene/L%C3%A6ring-%20og%20mestring%20i%20helse-%20og%20omsorgstjenestene%20-%20rapport.pdf
Hol §3-3. LOV-2025-06-20-67. Hentet fra https://lovdata.no/dokument/NL/lov/2011-06-24-30
Ivarsson, B. H. (2014). Sjukdomsförebyggande metoder: samtal om levnadsvanor i vården: Natur & kultur.
Kallings, L. V., Eriksson, M., Lundqvist, S., & Dohrn, I.-M. (2021). 1.9 Fysisk aktivitet på recept - FAR. I: Yrkesföreningar för fysisk aktivitet (YFA), I.-M. Dohrn, E. Jansson, M. Börjesson, & M. Hagströmer (red.), FYSS 2021: fysisk aktivitet i sjukdomsprevention och sjukdomsbehandling. (s.141-151). Stockholm: Läkartidningens förlag AB.
Kallings, L. V., & Leijon, M. (2003). Erfarenheter av Fysisk aktivitet på recepet, FAR. (2003:53). Stockholm: Statens folkhälsoinstitut.
Lamming, L., Pears, S., Mason, D., Morton, K., Bijker, M., Sutton, S., & Hardeman, W. (2017). What do we know about brief interventions for physical activity that could be delivered in primary care consultations? A systematic review of reviews. Preventive Medicine, 99, 152-163. https://doi.org/10.1016/j.ypmed.2017.02.017
Martin, A., Fitzsimons, C., Jepson, R., Saunders, D. H., van der Ploeg, H. P., Teixeira, P. J., . . . Mutrie, N. (2015). Interventions with potential to reduce sedentary time in adults: systematic review and meta-analysis. British Journal of Sports Medicine, 49(16), 1056-1063. https://doi.org/10.1136/bjsports-2014-094524
Nerhus, K. A., Anderssen, S. A., Lerkelund, H. E., & Kolle, E. (2011). Sentrale begreper relatert til fysisk aktivitet: Forslag til bruk og forståelse. Norsk epidemiologi, 20(2).
NICE. (30.03.2016). Physical activity: brief advice for adults in primary care. Public helath guideline.United Kingdom: National Institute for Health and Care Excellence (NICE). Hentet 11.02.2026, 2026, fra https://www.nice.org.uk/guidance/ph44
O'Brien, M. W., Shivgulam, M., Liu, H., Courish, M., Wu, Y., Fowles, J., & Nagpal, T. (2025). The effectiveness of exercise referral schemes on patient health and their cost: an umbrella review. Applied Physiology, Nutrition, and Metabolism. Physiologie Appliquée, Nutrition et Métabolisme, 50, 1-12. https://doi.org/10.1139/apnm-2024-0185
Orrow, G., Kinmonth, A. L., Sanderson, S., & Sutton, S. (2012). Effectiveness of physical activity promotion based in primary care: systematic review and meta-analysis of randomised controlled trials. BMJ, 344, e1389. https://doi.org/10.1136/bmj.e1389
Orrow, G., Kinmonth, A. L., Sanderson, S., & Sutton, S. (2013). Republished research: effectiveness of physical activity promotion based in primary care: systematic review and meta-analysis of randomised controlled trials. British Journal of Sports Medicine, 47(1), 27. https://doi.org/10.1136/bjsports-2012-e1389rep
Posadzki, P., Pieper, D., Bajpai, R., Makaruk, H., Könsgen, N., Neuhaus, A. L., & Semwal, M. (2020). Exercise/physical activity and health outcomes: an overview of Cochrane systematic reviews. BMC Public Health, 20(1), 1724. https://doi.org/10.1186/s12889-020-09855-3
Rundskriv: Helse- og omsorgstjenesteloven med kommentarer. Hentet fra https://www.helsedirektoratet.no/rundskriv/helse-og-omsorgstjenesteloven-med-kommentarer/kommunenes-ansvar-for-helse-og-omsorgstjenester#id-3-3-helsefremmende-og-forebyggende-arbeid
Samdal, G. B., Eide, G. E., Barth, T., Williams, G., & Meland, E. (2017). Effective behaviour change techniques for physical activity and healthy eating in overweight and obese adults; systematic review and meta-regression analyses. The International Journal of Behavioral Nutrition and Physical Activity, 14(1), 42. https://doi.org/10.1186/s12966-017-0494-y
Socialstyrelsen. (2016). Så här vill patienter berätta för sjukvården om sina levnadsvanor – Resultat av en befolkningsundersökning 2016 ( 2016-12-13). Stockholm. Sverige: Socialstyrelsen. Hentet fra https://www.socialstyrelsen.se/publikationer/sa-har-vill-patienter-beratta-for-sjukvarden-om-sina-levnadsvanor--resultat-av-en-befolkningsundersokning-2016-2016-12-13/
Socialstyrelsen. (2024a). Bilag: Kunskapsunderlag. Nationella riktlinjer 2024: Vård vid ohälsosamma levnadsvanor. (2024-11-9272). Sverige, www.socialstyrelsen.se: Socialstyrelsen. Hentet fra https://www.socialstyrelsen.se/contentassets/17c34fc0dcd3477a98ce273f19b0badb/2024-11-9272-kunskapsunderlag.pdf
Socialstyrelsen. (2024b). Bilaga: Fordjupad konsekvensanalys. Nationella riktlinjer 2024: Vård vid öhalsosamma levndasvanor (2024-11-9272). w. s. s. Socialstyrelsen. Socialstyrelsen. Hentet fra https://www.socialstyrelsen.se/contentassets/17c34fc0dcd3477a98ce273f19b0badb/2024-11-9272-konsekvensanalys.pdf
Socialstyrelsen. (2024c). Bilaga: Metodebeskrivning. Nationella riktlinjer 2024: Vård vid ohälsosamma levndasvanor (2024-11-9272). Sverige: w. s. s. Socialstyrelsen. Hentet fra https://www.socialstyrelsen.se/contentassets/17c34fc0dcd3477a98ce273f19b0badb/2024-11-9272-metodbeskrivning.pdf
Sphl § 1-1. LOV-2025-06-20-96. Hentet fra https://lovdata.no/dokument/NL/lov/1999-07-02-61/KAPITTEL_1#KAPITTEL_1
van der Wardt, V., di Lorito, C., & Viniol, A. (2021). Promoting physical activity in primary care: a systematic review and meta-analysis. British Journal of General Practice, 71(706), e399-e405. https://doi.org/10.3399/bjgp.2020.0817
WHO. (2022). Integrated brief interventions for noncommunicable disease risk factors in primary care: the manual: BRIEF project (ISBN: 978-92-890-5855-1 (PDF)). Europe: World Health Organization (WHO). European Region. Hentet fra https://www.who.int/europe/publications/i/item/9789289058551
WHO. (2024). Tackling NCDs: best buys and other recommended interventions for the prevention and control of noncommunicable diseases, 2nd ed (Second utg.). (ISBN 978-92-4-009107-8 (electronic version)). World Health Organization, Geneve: World Health Organization (WHO). . Hentet fra https://iris.who.int/server/api/core/bitstreams/f6f90d96-8688-42e9-87ba-5c86e7f8e0e1/content
WHO. Physical activity fact sheet. World Health Organization. www.who.int. Hentet 11. februar 2026, fra https://www.who.int/news-room/fact-sheets/detail/physical-activity
Yrkesföreningar för fysisk aktivitet (YFA), Dohrn, I.-M., Jansson, E., Börjesson, M., & Hagströmer, M. (red.). (2021). FYSS 2021: fysisk aktivitet i sjukdomsprevention och sjukdomsbehandling. Stockholm: Läkartidningen förlag AB.