Nasjonal faglig retningslinje for forebygging og behandling av underernæring erstatter den tidligere retningslinjen IS-1580 «Nasjonale faglige retningslinjer for forebygging og behandling av underernæring» fra 2009. Revidering av Nasjonal faglig retningslinje for forebygging og behandling av underernæring er et av oppfølgingspunktene i Nasjonal handlingsplan for bedre kosthold (2017–2023).
Om underernæring og grunnlaget for retningslinjen
Underernæring er en tilstand der mangel på energi eller protein gir vekttap og redusert muskelmasse som fører til forverret fysisk eller mental funksjon og til dårligere utfall ved sykdom (definisjon oversatt til norsk ved Nasjonal kompetansetjeneste for sykdomsrelatert underernæring basert på definisjon fra European Society for Clinical Nutrition and Metabolism (ESPEN) (Cederholm, Barazzoni et al. 2017).
Underernæring inngår i samlebetegnelsen «feilernæring», som betegner tilstander der det er ubalanse i inntak og/eller opptak av næringsstoffer. En person kan ha flere feilernæringstilstander samtidig. Det vil si at personer som er underernært også kan ha overvekt eller fedme, eller ha for lavt eller for høyt inntak av mikronæringsstoffer.
Nasjonal faglig retningslinje for forebygging og behandling av underernæring dekker kun tilstander med mangel på energi og protein. Den dekker ikke for lavt eller for høyt inntak av mikronæringsstoffer eller overvekt og fedme. Det er imidlertid også viktig å fange opp overvekt, fedme og mangeltilstander som del av god ernæringspraksis. Derfor bør denne retningslinjen sees i sammenheng med andre retningslinjer, veiledere og prosedyrer for pasienter med kombinasjoner av feilernæringstilstander.
Underernæring kan kategoriseres i to undergrupper, basert på om underernæringen er relatert til sykdom eller ikke. Ved underernæring uten sykdom ligger årsaken i utenforliggende faktorer, som humanitære katastrofer, fattigdom, manglende tilgang på mat eller for lavt inntak på grunn av sorg eller ensomhet. Ved aldring kan endrede fysiologiske og sosiale forhold knyttet til alderdommen i seg selv bidra til underernæring og gi økt risiko for sykdom (se figur).
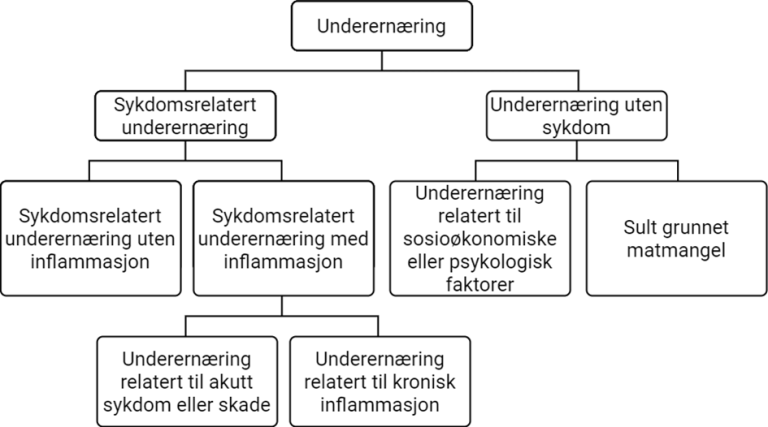
En viktig forskjell på underernæring uten sykdom og sykdomsrelatert underernæring er at sykdom kan gjøre at næringsstoffbehovene (i hovedsak energi- og proteinbehov) er endret. Dette kan skyldes feber, betennelsestilstander, stress (både fysisk og psykisk), sår som skal gro, visse medikamenter eller behandlinger eller kreftsvulster, som i seg selv krever mye energi. Næringsstoffbehovene kan også være endret fordi kroppen ikke klarer å utnytte maten like godt som vanlig, for eksempel på grunn av diaré og oppkast, stomier eller ved sykdom i tarmen, leveren eller bukspyttkjertelen.
Sykdomsrelatert underernæring kan igjen deles inn i sykdomsrelatert underernæring med eller uten inflammasjon. Inflammasjon er kroppens metode for å bekjempe sykdom, infeksjoner eller skader. Sykdomsrelatert underernæring uten inflammasjon kan skyldes tilstander som dårlig tannstatus, kort tarm, senskader etter behandling eller demens, mens alvorlige infeksjoner, traumer, kreft, lungesykdommer og revmatiske sykdommer er noen eksempler på sykdommer som kan være underliggende årsaker til sykdomsrelatert underernæring med ulik grad av inflammasjon.
Underernæring er en stor menneskelig, medisinsk og økonomisk utfordring, og fører til økt sykelighet og høyere dødelighet. Å forebygge og behandle underernæring på en systematisk måte vil redusere behovet for sykehusinnleggelser som følge av ernæringssvikt. Dette gir både helsemessige gevinster for den enkelte og økonomiske gevinster for samfunnet.
Les mer om underernæring på Helsedirektoratets temaside om underernæring.
Mål og målgrupper
Målet med retningslinjene er at underernærte pasienter og pasienter i risiko identifiseres og får en målrettet ernæringsbehandling og -oppfølging.
Hovedmålet med revisjonen er å få et oppdatert kunnskapsgrunnlag bak anbefalingene fra 2009, og om vurdering av risiko for underernæring kan gjøres på en mer ensartet og standardisert måte.
Videre skal retningslinjen bidra til at ansatte i helse- og omsorgstjenesten har oppdaterte kunnskapsbaserte anbefalinger å følge. Retningslinjen retter seg også mot ledere, politikere og andre beslutningstakere som har ansvar for å dimensjonere og organisere tjenestene.
Retningslinjens anbefalinger beskriver en praksis eller fremgangsmåte som gjenspeiler faglig forsvarlighet og god praksis på dette feltet.
Retningslinjene skal bidra til å
- sikre god kvalitet på tjenestene
- sikre riktige prioriteringer
- løse samhandlingsutfordringer
- sikre helhetlige pasientforløp
- hindre uønsket variasjon i tjenestene
Effektmål
En målrettet identifisering og behandling av underernæring vil gi både økonomiske og helsemessige gevinster i form av bedret livskvalitet og overlevelse hos en rekke sykdomsgrupper. Tidlig identifisering av pasienter i risiko for underernæring gjør det mulig å iverksette tiltak før underernæring oppstår. På lengre sikt kan man tenke seg at andelen underernærte går ned.
Avgrensning av retningslinjen
Retningslinjen gjelder for personer fra 18 år som er innlagt på sykehus eller i annen institusjon i spesialisthelsetjenesten, innlagt i kommunal helse- og omsorgsinstitusjon eller mottar helsetjenester i hjemmet, inkludert i omsorgsboliger og andre tilrettelagte botilbud. Retningslinjen gjelder også for personer over 18 år som mottar praktisk bistand i hjemmet innen matomsorg (mat-, måltids- eller spisebistand), og for personer som deltar i dagaktivitetstilbud. Personer som tilhører en gruppe med særlig høy forekomst av underernæring (se kapittel 1) og som følges opp av allmennlege, ved poliklinikk eller er i dagbehandling i spesialisthelsetjenesten, omfattes også av retningslinjen.
Personer i livets sluttfase (tilsvarende forventet levetid på uker eller dager) skal ikke vurderes systematisk for risiko for underernæring, men vurderes ut fra den enkeltes helsetilstand og oppfølging, samt ønsker og preferanser.
Retningslinjen omfatter ikke barn under 18 år. Retningslinjen omfatter ikke informasjon eller veiledning om kosthold og ernæringsbehandling ved ulike diagnoser og sykdomstilstander som kan opptre ved, eller være årsak til, underernæring. Det er viktig at også denne delen av ernæringsarbeidet (medisinsk ernæringsbehandling) blir organisert forsvarlig i virksomhetene og i kommunene. Det vil være behov for å lage lokalt tilpassede prosedyrer med disse retningslinjene som grunnlag.
Retningslinjens rettslige stilling og faglige normering
Helsepersonell og alle deler av helse- og omsorgstjenesten er forpliktet gjennom lov til å yte forsvarlig helsehjelp, jf. helsepersonelloven § 4, helse- og omsorgstjenesteloven § 4-1 og spesialisthelsetjenesteloven § 2-2.
Retningslinjer er ment som et hjelpemiddel ved avveiningene tjenesteytere må gjøre for å oppnå forsvarlig og god kvalitet i tjenesten. Denne nasjonale faglige retningslinjen er retningsgivende og normerende ved at den beskriver anbefalte handlingsvalg for virksomheten. Når det står «skal» eller «må» i retningslinjen, betyr det at noe er lov- eller regelfestet eller så klart faglig forankret at det sjelden vil være forsvarlig ikke å gjøre som anbefalt. For øvrig er anbefalinger ikke rettslig bindende, men faglig normerende for hva man anser fremmer kvalitet, god praksis og likhet i tjenestene på utgivelsestidspunktet.
Dersom det er overveielser som har ført til tiltak som avviker fra de gjeldende retningslinjer skal dette dokumenteres i journal dersom opplysningene anses som nødvendige og relevante jamfør pasientjournalforskriften § 6 g. Ved eventuelle klagesaker eller ved tilsyn bør virksomheten være forberedt på å begrunne sine valg. Helsepersonell må alltid vise faglig skjønn i vurderingen av hver enkelt pasient for å ta hensyn til individuelle behov. Sammen med andre relevante nasjonale føringer, veiledere og rundskriv er denne retningslinjen et verktøy for planlegging av helse- og omsorgstjenestens virksomhet når det gjelder forebygging og behandling av underernæring.
Andre tilgrensende nasjonale faglige retningslinjer, råd, veiledere og strategier
Nasjonal faglig retningslinjer (Helsedirektoratet)
- Palliasjon i kreftomsorgen - Nasjonalt handlingsprogram med retningslinjer
- Demens
- Spiseforstyrrelser
- Svangerskapsomsorgen
Nasjonale faglige råd (Helsedirektoratet)
- Kostrådene og næringsstoffer
- Tannhelse – helsefremmende og forebyggende tiltak for voksne over 20 år
Nasjonale veiledere (Helsedirektoratet)
- Kosthåndboken – veileder i ernæringsarbeid i helse- og omsorgstjenesten (PDF)
- Gode helse- og omsorgstjenester til personer med utviklingshemming
- Ansettelse av helsepersonell
- Behandlingsavklaringer ved livsbegrensende eller alvorlig langvarig sykdom
- Ernæringshensyn i offentlige anskaffelser av mat- og drikkeprodukter og måltider (utenom heldøgns forpleining)
Nasjonale strategier og handlingsplaner (regjeringen)
- Leve med kreft. Nasjonal kreftstrategi (regjeringen.no)
- God og riktig mat hele livet. Nasjonal strategi for godt kosthold og ernæring hos eldre i sykehjem og som mottar hjemmetjenester
- Nasjonal handlingsplan for bedre kosthold
Andre ressurser
- Nasjonal kompetansetjeneste for sykdomsrelatert underernæring
- Nasjonalt kompetansemiljø om utviklingshemming
Aktuelt lovverk
- helse- og omsorgstjenesteloven (lovdata.no)
- pasient- og brukerrettighetsloven (lovdata.no)
- helsepersonelloven (lovdata.no)
- forvaltningsloven (lovdatat.no)
- pasientjournalloven (lovdata.no)
- spesialisthelsetjenesteloven (lovdata.no)
- forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten (lovdata.no)
- forskrift om fastlegeordning i kommunene (lovdata.no)
- forskrift om lovbestemt sykepleiertjeneste i kommunene (lovdata.no)
- forskrift om pasientjournal (lovdata.no)
- forskrift om kvalitet i helse og omsorgstjenesten (lovdata.no)
- forskrift om verdig eldreomsorg (verdighetsgarantien) (lovdata.no)
- lov om tannhelsetjenesten (lovdata.no)
Nytt i revidert versjon
Mandatet for revisjon av retningslinjen er begrenset til anbefalingen om bruk av verktøy for vurdering av risiko for underernæring. Som en følge av at alle nye og reviderte nasjonale faglige retningslinjer og veiledere skal publiseres digitalt, har nødvendige endringer i utformingen av resterende anbefalinger og tilhørende tekst vært påkrevet. Det har også blitt gjort tilpasninger i struktur og utforming for å inkludere tiltakspakkene fra innsatsområdet «underernæring» fra det tidligere Pasientsikkerhetsprogrammet i retningslinjen.
Målet med revisjonen av retningslinjen er at det skal bli enklere å vurdere risiko for underernæring i helse- og omsorgstjenesten, og at risikovurdering blir gjort på en ensartet og standardisert måte. I henhold til mandatet for revisjonsarbeidet skulle man derfor anbefale bruk av ett verktøy for å vurdere risiko for underernæring hos voksne i hele helse- og omsorgstjenesten. MST (Malnutrition Screening Tool) er verktøyet som anbefales for vurdering av risiko for underernæring til bruk i norsk helse- og omsorgstjeneste. MST er det verktøyet som vil ligge til grunn for blant annet kvalitetsindikatorer og annen rapportering. En artikkel om litteraturgjennomgangen og en artikkel om prosessen som ledet frem til anbefalingen om MST ble publisert i 2022.
Tidligere har det vært vanlig å bruke «screening» som et begrep for å vurdere risiko for underernæring. Siden Helsedirektoratet bruker begrepet «screening» i nasjonale screeningprogrammer for blant annet brystkreft og livmorhalskreft, som tilbys alle personer i visse aldersgrupper, anvendes begrepet «risikovurdering» eller «vurdering av risiko for underernæring» i denne retningslinjen. Tilsvarende anbefales det i denne sammenheng å bruke «risiko for underernæring» fremfor «ernæringsmessig risiko». Disse begrepene anbefales brukt i helse- og omsorgstjenesten.
Metodisk tilnærming
Kunnskapsbasert praksis
En nasjonal faglig retningslinje skal bygge på kunnskapsbasert praksis. Det innebærer at forskning, klinisk erfaring og brukererfaring skal vurderes samlet opp mot ønskede og uønskede konsekvenser av foreslåtte anbefalinger. Anbefalinger skal sees i lys av verdier, ressursbruk, prioriteringskriterier, lover og forskrifter.
Anbefalingene i denne retningslinjen er basert på:
- innhentet og vurdert oppsummert forskningsbasert kunnskap
- klinisk kunnskap og erfaring
- brukerkunnskap og erfaring
Hovedtyngden av anbefalingene er basert på innhentet internasjonal og nasjonal forskningslitteratur, primært internasjonale retningslinjer og systematiske oversiktsartikler. På områder der det er lite forskningsbasert kunnskap, har klinisk erfaring og brukerkunnskap blitt tillagt større vekt. Klinisk kunnskap og brukerkunnskap har fremkommet gjennom diskusjoner i arbeidsgruppen og ved behov også med referansegruppen.
Videreføring av anbefalinger fra forrige versjon
Det er en føring at anbefalingene i retningslinjene koordineres med og henviser til andre nasjonale og internasjonale retningslinjer der det er relevant. De fleste av anbefalingene i revidert utgave av retningslinjen er videreført fra forrige versjon av retningslinjen, da anbefalingene står seg. Til grunn for både forrige og revidert utgave av nasjonal faglig retningslinje ligger den britiske nasjonale faglige retningslinjen forebygging og behandling av underernæring fra National Institute for Health and Care Excellence (NICE), som ble publisert første gang i 2006 og oppdatert i 2017. Det vises også til den svenske retningslinjen "Att förebygga och behandla undernäring. Kunskapsstöd i hälso- och sjukvård och socialtjänst" fra 2020 (Socialstyrelsen, 2020).
Anbefalingene som er videreført fra forrige versjon av retningslinjen og som ikke er forankret i lov eller forskrift er gradert basert på graderingssystemet SIGN (Scottish Intercollegiate Guidelines Network).
Innhenting av litteratur, prioritering og vurdering av kvalitet på evidens til anbefaling om verktøy for vurdering av risiko for underernæring
Innhenting og vurdering av forskningsbasert kunnskap er gjort med utgangspunkt i anbefalinger i Veileder for utvikling av kunnskapsbaserte retningslinjer (IS-1870). Det ble gjort et systematisk litteratursøk med påfølgende systematisk litteraturgjennomgang. En vitenskapelig artikkel som tar for seg litteratursøket og metodologisk tilnærming ble publisert i 2022.
I henhold til mandatet for revisjon av retningslinjen har utgangspunktet for litteratursøket og litteraturgjennomgangen vært å identifisere ett verktøy som kan brukes til å avdekke risiko for underernæring hos voksne personer over 18 år i hele helse- og omsorgstjenesten. Alle identifiserte artikler fra litteratursøket ble gjennomgått av to personer, som gjennomgikk tittel, språk og sammendrag. Gjenværende fulltekstartikler ble vurdert av to personer for inklusjon i kunnskapsoppsummeringen. Der det var uenighet om vurderingene, ble inklusjon eller eksklusjon av enkeltartikler avgjort etter konsensus.
På grunn av at arbeidet med retningslinjen strakk ut i tid, og ny relevant litteratur i mellomtiden ble publisert, ble det gjennomført to litteratursøk og -gjennomganger: ett i 2018 og ett i 2020. Første litteraturgjennomgang ble gjort av forskningsansvarlig Ingvild Paur ved Nasjonal kompetansetjeneste for sykdomsrelatert underernæring, Oslo universitetssykehus, og Asta Bye, Norsk forening for ernæringsvitenskap / Norsk ernæringsfaglig forening, OsloMet og Regional kompetansetjeneste for lindrende behandling (KLB), Oslo universitetssykehus. Den andre litteraturgjennomgangen ble gjennomført av Ingvild Paur og Torunn Holm Totland, forsker ved Folkehelseinstituttet.
Metoden for kvalitetsvurdering er basert på GRADE, PRISMA og Quality Criteria Checklist (Handu D et al, 2016) ) (The Academy of Nutrition and Dietetics, USA).
Generelt om bruk av verktøy og innsamling og lagring av data
Helseforetakene og den enkelte helsearbeider som anvender et verktøy, må selv sørge for at bruken av verktøyet er innenfor rammen for «god klinisk praksis» og de rettslige rammene som finnes. Helseforetakene har egne systemer i henhold til norsk lov om lagring av data, personvern osv., som må følges når bruk av tester medfører innsamling og lagring av data. Private aktører er også ansvarlig for å følge norsk lov ved innsamling og lagring av data.
Arbeidsprosess
Beslutning om revidering av retningslinjene ble godkjent i retningslinjestyret i 2017. Etter dette ble Legeforeningen, Norsk Sykepleieforbund, Fagforbundet, Klinisk ernæringsfysiologers forening, Nasjonal Kompetansetjeneste for sykdomsrelatert underernæring, Kost- og ernæringsforbundet og Helsefagarbeiderforbundet invitert til å foreslå personer i ekstern arbeidsgruppe og/eller referansegruppe. I tillegg har det vært gjort ytterligere søk eller representanter som har erfaring fra utviklingsarbeid i Pasientsikkerhetsprogrammet og kvalitetsindikatorprosjektet, samt brukerrepresentanter. Kjønn, alder, klinisk erfaring, forskningserfaring, geografisk tilhørighet og om de har erfaring fra kommune- eller spesialisthelsetjenesten ble tatt i betraktning. I tillegg til regelmessige møter har det vært hyppig e-postutvekslinger mellom prosjektgruppene. Det har videre vært innhentet faglig og juridisk bistand fra ressurspersoner internt i Helsedirektoratet. Retningslinjesekretariatet ved Helsedirektoratet og Bibliotek for helseforvaltningen ved Folkehelseinstituttet har gitt metodologisk støtte.
Under følger en oversikt over prosjektgruppene.
Redaksjonsgruppe
- Brita Haugum, seniorrådgiver, Helsedirektoratet
- Guro Berge Smedshaug (prosjektleder fra oppstart av arbeidet i 2017 til januar 2019, og fra 2022), seniorrådgiver, Helsedirektoratet
- Henriette Walaas Krogh (prosjektleder fra 2019- høst- 2021) seniorrådgiver, Helsedirektoratet
Arbeidsgruppe
- Hanne Juul, faglig leder, Nasjonal kompetansetjeneste for sykdomsrelatert underernæring, Oslo universitetssykehus og leder av arbeidsgruppen
- Brita Haugum, seniorrådgiver, Helsedirektoratet
- Guro Berge Smedshaug (fra oppstart av arbeidet i 2017 til januar 2019), seniorrådgiver, Helsedirektoratet
- Henriette Walaas Krogh (fra april 2019 til 2021), seniorrådgiver, Helsedirektoratet
- Ingvild Paur (i permisjon en periode), forskningsansvarlig, Nasjonal kompetansetjeneste for sykdomsrelatert underernæring, Oslo universitetssykehus
- Kari Sygnestveit (vikar for Ingvild Paur en periode), Nasjonal kompetansetjeneste for sykdomsrelatert underernæring og ernæringskoordinator ved FoU-avdelingen ved Haukeland universitetssjukehus
- Asta Bye, Norsk forening for ernæringsvitenskap/Norsk ernæringsfaglig forening, OsloMet og Regional kompetansetjeneste for lindrende behandling (KLB), Oslo universitetssykehus
- Ellinor Bakke Aasen, Norsk sykepleierforbund, leder FoU-enheten i Sandefjord kommune og Utviklingssenter for sykehjem og hjemmetjenester i Vestfold
- Erlend Eliassen, Fagforbundet og kjøkkensjef ved Nygård bo- og behandlingssenter i Sandefjord
- Gry Kirsti Sirevåg, Pasientsikkerhetsprogrammet og fagutvikler i hjemmetjenesten i Time kommune
- Lene Thoresen, Kliniske ernæringsfysiologers forening tilsluttet Forskerforbundet (KEFF), Nasjonal kompetansetjeneste for sykdomsrelatert underernæring og klinisk ernæringsfysiolog ved St. Olavs hospital
- Morten Mowe, Legeforeningen, klinikkleder ved medisinsk klinikk, Oslo universitetssykehus og leder av Norsk selskap for klinisk ernæring (NSKE)
- Tove Nakken, brukerrepresentant og leder av brukerutvalget ved Oslo universitetssykehus
- Trine Flottorp, Pasientsikkerhetsprogrammet og avansert geriatrisk sykepleier i hjemmerehabiliteringsteam og hjemmetjeneste i Sandefjord kommune
- Stephan Ore, Norsk forening for alders- og sykehjemsmedisin, sykehjemslege ved Oppsalhjemmet i Oslo og konsernoverlege Norlandia
Medlemmene av arbeidsgruppen sin oppgitte arbeidsstedstilknytning representerer den tilknytningen de hadde på det tidspunktet de ble del av arbeidsgruppen.
Ekstern referansegruppe
- Anne Hensrud, Legeforeningen, spesialist i allmennmedisin og mastergrad i folkehelsevitenskap, fastlege i Bardu kommune
- Arnt R. Steffensen, leder i Kost- og ernæringsforbundet
- Artur Revhaug, Legeforeningen, Klinikksjef ved kirurgi-, kreft og kvinnehelseklinikken ved Universitetssykehuset Nord-Norge
- Cato B. Ellingsen, rådgiver, Nasjonalt kompetansemiljø om utviklingshemming (NAKU)
- Cathrine Bus Holth, sykepleier og klinisk ernæringsfysiolog ved Kreftklinikken, Oslo universitetssykehus
- Helene Kjøllesdal Eide, Kliniske ernæringsfysiologers forening tilsluttet Forskerforbundet (KEFF) og klinisk ernæringsfysiolog i Sykehjemsetaten i Oslo kommune
- Irene Heimtun, Fagforbundet, kjøkkensjef ved Valnesfjord Helsesportssenter
- Jette Dyrnes, leder i Helsefagarbeiderforbundet
- Johanne Alhaug, Kliniske ernæringsfysiologers forening tilsluttet Forskerforbundet (KEFF), deltaker i kvalitetsindikatorprosjekt (ernæring i pleie og omsorg) og klinisk ernæringsfysiolog ved Lovisenberg Diakonale Sykehus
- Kristine Stray Aurdal, Kliniske ernæringsfysiologers forening tilsluttet Forskerforbundet (KEFF) og klinisk ernæringsfysiolog i Oslo kommune, bydel Østensjø
- Liv Stray Breistein, Norsk sykepleierforbund, rådgiver i Bergen kommune
- Louise Larsen Dahl, Norsk forening for ernæringsvitenskap/Norsk ernæringsfaglig forening, master i samfunnsernæring og erfaring fra kommunalt ernæringsarbeid
- Michaela Getz, Norsk forening for ernæringsvitenskap / Norsk ernæringsfaglig forening og prosjektleder ernæring, Fagforbundet
- Miriam Agnete Ebba Ribbegren Svendsen, Norsk forening for ernæringsvitenskap/Norsk ernæringsfaglig forening, master i samfunnsernæring
- Randi Tangvik, Nasjonal kompetansetjeneste for sykdomsrelatert ernæring og Nasjonalt råd for ernæring
- Thomas Bøhmer, spesialist i indremedisin og professor emeritus ved Oslo universitetssykehus
- Øivind Irtun, Legeforeningen, nestleder i Norsk selskap for klinisk ernæring (NSKE) og overlege/professor ved avdeling for gastroenterologisk kirurgi, Universitetssykehuset Nord-Norge
Medlemmene av referansegruppens oppgitte arbeidsstedstilknytning representerer den tilknytningen de hadde på det tidspunktet de ble del av arbeidsgruppen.
Representantene fra referansegruppen blir invitert til å gi skriftlige tilbakemeldinger på utkast underveis i revideringsarbeidet.
Habilitet og interesser
Alle arbeidsgruppemedlemmene har undertegnet habilitetsskjema hvor de har redegjort for mulige faglige og økonomiske interessekonflikter knyttet til retningslinjearbeidet. Helsedirektoratet har vurdert alle deltakere i arbeidsgruppene med hensyn til habilitet.
Takk
Helsedirektoratet retter en stor takk til arbeidsgruppen og referansegruppen for deres innsats. En spesiell takk gis til Ingvild Paur fra Nasjonal kompetansetjeneste for sykdomsrelatert underernæring for å har ledet gjennomføringen av kunnskapsoppsummeringen som ligger til grunn for valg av verktøy, for å ha gjennomgått og oppdatert tekst om underernæring og bidratt i arbeidet med å innarbeide høringsinnspill. En særlig takk også til kompetansetjenesten under ledelse av Hanne Juul, for konstruktive bidrag underveis, og i endelig utforming og ferdigstillelse revisjon av retningslinjen.
Høring
Retningslinjen har vært på høring både internt og eksternt i 2021. Det kom inn høringsinnspill fra 52 instanser og privatpersoner. Innspillene er forsøkt innarbeidet så langt det har vært mulig. Helsedirektoratet vil takke alle høringsinstanser for nyttige innspill og kommentarer.
Referanser
NICE (2017). Nutrition support for adults: oral nutrition support, enteral tube feeding and parenteral nutrition. United Kingdom, National Institute for Health and Care Excellence.
Cederholm, T., et al. (2017). "ESPEN guidelines on definitions and terminology of clinical nutrition." Clin Nutr 36(1): 49-64.
Handu, D., et al. (2016). "Academy of Nutrition and Dietetics Methodology for Conducting Systematic Reviews for the Evidence Analysis Library." Journal of the Academy of Nutrition and Dietetics 116(2): 311-318
Socialstyrelsen (2020). Att förebygga och behanda undernäring. Kunskapsstöd i hälso- och sjukvård och socialtjänst. Stockholm, Socialstyrelsen.