Bakgrunn og formål med indikatoren
Selvmord er resultat av en selvpåført skade der intensjonen har vært å avslutte livet. Rundt 650 mennesker tar livet sitt i Norge hvert år, og tre av fire er menn. Hvert selvmord rammer mange, og om lag 6500 etterlatte og nærstående blir direkte berørt årlig [1].
Regjeringen har innført en nullvisjon for selvmord i Norge, som uttrykker at ingen liv skal gå tapt til selvmord og at forebygging er et felles samfunnsansvar på tvers av sektorer. Årsakene til selvmord og selvmordsforsøk er sammensatte og henger sammen med mange livsfaktorer. Forebygging skjer både gjennom folkehelsearbeid og helsetjenester, med vekt på tidlig hjelp, lav terskel for behandling og oppfølging av pårørende og etterlatte. Behandling av psykiske lidelser, særlig depresjon, har dokumentert forebyggende effekt.
Det er etablert en Handlingsplan for selvmordsforebygging (regjeringen.no) som skal styrke det systematiske arbeidet med forebygging, tidlig hjelp, støtte til etterlatte og økt kunnskap om selvmordsforebygging. Svært mange som begår selvmord har vært i kontakt med psykisk helsevern eller tverrfaglig spesialisert rusbehandling på et tidligere tidspunkt. Nasjonal faglig retningslinje for selvmordsforebygging i psykisk helsevern og TSB er utarbeidet for å forebygge selvmord for de pasientene som oppsøker PH og TSB.
Videre har Opptrappingsplanen for psykisk helse (regjeringen.no) selvmord som fokusområde der det beskrives flere tiltak til forebygging. Et sentralt grep i oppfølgingen er en systematisk metode der hvert selvmord skal gjennomgås for å lære hvordan fremtidige selvmord kan forebygges. Et nasjonalt forum for forebygging av selvmord, ledet av Helsedirektoratet, samler aktører fra kommuner, spesialisthelsetjenesten og brukerorganisasjoner. Samtidig er det opprettet et direktoratsamarbeid for bedre samordning på tvers av sektorer.
Rusreformen - Trygghet, fellesskap og verdighet (Meld. St. 5, 2024–2025) (regjeringen.no) og Overdosehandlingsplanen rettes også mot selvmord i bestemte pasientgrupper. Samtlige av tiltaksplanene vektlegger tidlig innsats, tverrsektorielt samarbeid, tryggere overganger i behandlingsforløp og systematisk oppfølging av risikogrupper. Indikatoren har som mål å vurdere om tiltak og handlingsplan har effekt for populasjonen som har vært i kontakt med disse helsetjenestene/ Indikatoren har som formål å følge med på selvmordspasientgruppen for å fange opp potensiell geografisk variasjon og trender og gi indikasjoner på om tiltak og handlingsplaner har hatt effekt.
Lenke til NKI siden for indikatoren: Tapte leveår ved selvmord for personer i PHV/TSB.
Selvmordindikatoren har følgende struktur:
- Hovedmåltall (selve indikatoren): «Tapte leveår ved selvmord for personer i psykisk helsevern eller tverrfaglig spesialisert rusbehandling »
- Måltall 2: «Antall selvmord per 100 000 personer i PHV/TSB »
- Måltall 3: «Antall døde ved selvmord for personer i psykisk helsevern eller TSB»
- Måltall 4: «Antall selvmord per 100 000 kvinner i PHV/TSB »
- Måltall 5: «Antall selvmord per 100 000 menn i PHV/TSB »
- Måltall 6: «Antall selvmord blant kvinner i PHV/TSB »
- Måltall 7: «Antall selvmord blant menn i PHV/TSB »
Generelle resultater
På landsbasis kan man estimere at 24,2 leveår ble tapt som følge av selvmord for året 2024, for pasienter som har hatt kontakt med PHV/TSB de siste fem årene. Videre viser analysene at 54% av personer som begår selvmord har hatt kontakt med PHV/TSB de siste fem årene, i aldersgruppen 15–50 år.
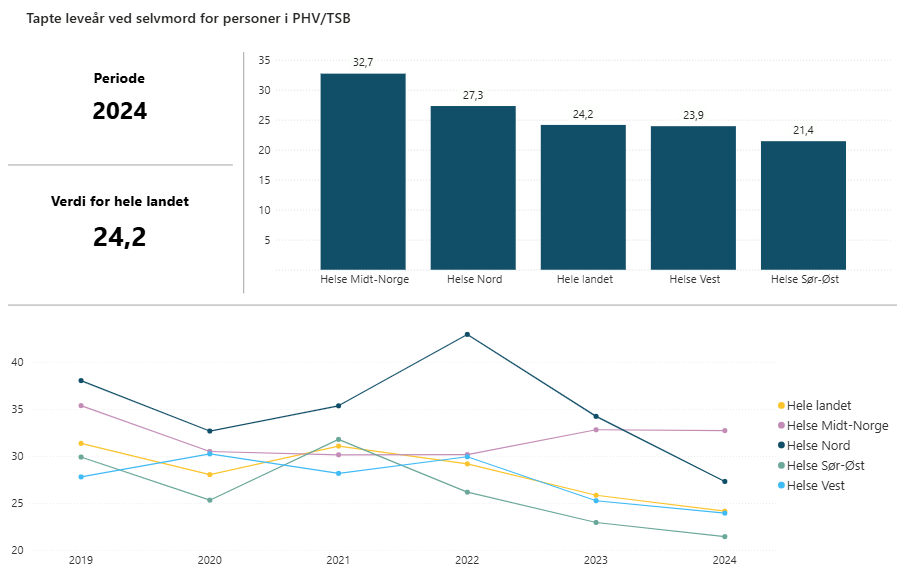
Figur 24: Tapte leveår blant de regionale helseforetakene og på landsbasis. Øverste panel gjelder for 2024, og nederste panel er utvikling over tid. Figuren er slik indikatorresultatene er presentert på nettsidene for helsedirektoratet: Tapte leveår ved selvmord for personer i PHV/TSB - Helsedirektoratet, med en økning på landsbasis.
Det kan fremstå som noe geografisk variasjon i de tapte leveårene, men ettersom tapte leveårsmålet kan påvirkes av flere forhold må resultatet suppleres med måltall 2, «Rate selvmord per 100 000 personer i PHV/TSB» (Figur 25) for å kunne evaluere hvorvidt geografisk variasjon er tilstede.
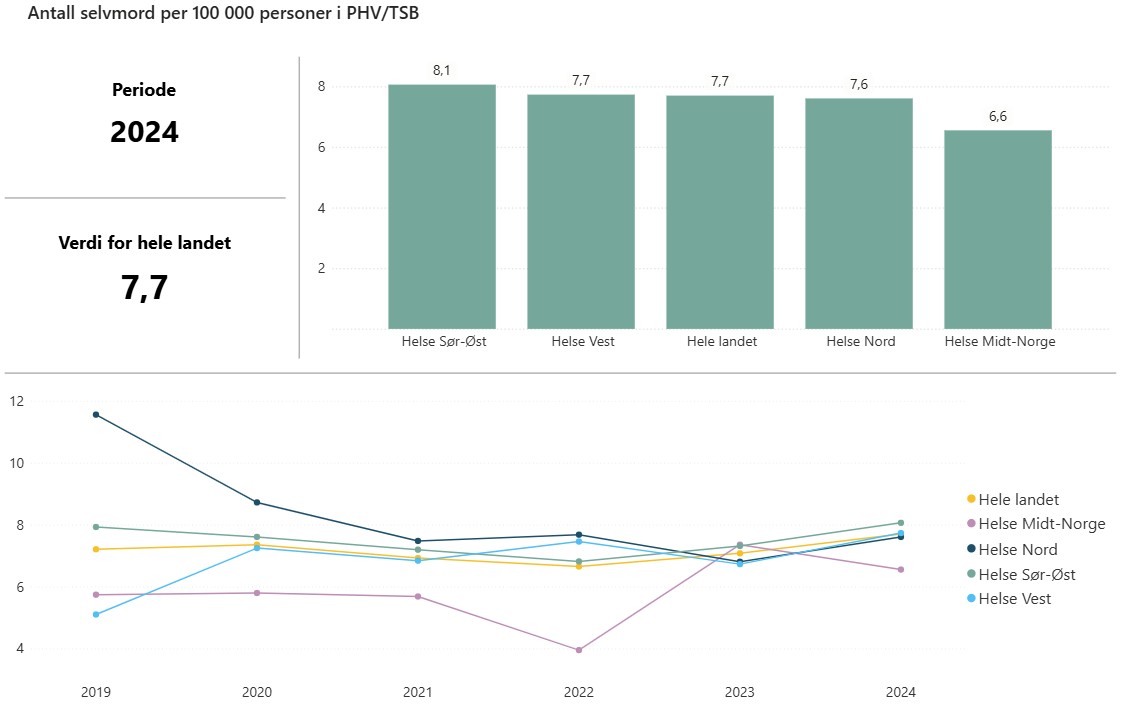
Figur 25: Rate selvmord per 100 000 i PHV/TSB blant de regionale helseforetakene og på landsbasis. Øverste panel gjelder for 2024, og nederste panel er utvikling over tid. Figuren er slik indikatorresultatene er presentert på nettsidene for helsedirektoratet for måltall nr 2.
For Rate selvmord per 100 000 kan man observere lav geografisk variasjon på tvers av RHF, kun noe lavere rate for Helse Midt-Norge fra 2019 til 2022.
For å sammenligne på tvers av ulike målemetoder viser figur 26 hvordan rekkefølge og verdier for de ulike Helsefelleskapene påvirkes av valg av målemetode.
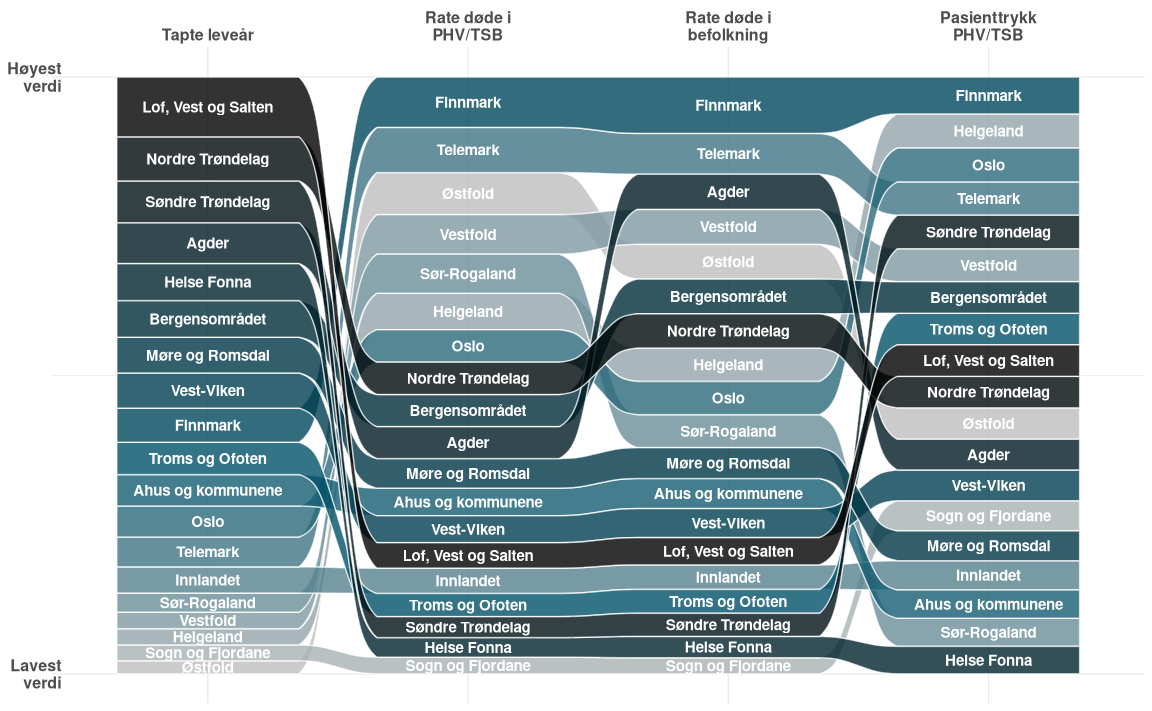
Figur 26: Rangering og spredning av helsefellesskapene på tvers av ulike målemetoder. Hver kolonne representerer én målemetode, hvor helsefellesskapene er rangert fra høyest til lavest verdi innen den enkelte kolonnen. Flytene mellom kolonnene viser hvordan plasseringen til hvert helsefellesskap endrer seg mellom målemetodene. Tykkelsen på båndet innen hver kolonne viser spredning av dataene - en normalisering av det prosentvise bidrag fra hvert helsefellesskap til det respektive målet.
I figuren kan man observere at til tross for at Finnmark har nærmere lavere verdier for Tapte leveårsmålet, så ligger det høyest for Rate døde i PHV/TSB, Rate døde i befolkning samt for pasienttrykk i PHV/TSB. Det vil si at det er forholdsmessig mange flere selvmord i Finnmark sett opp mot befolkningstallene enn i de fleste andre helsefelleskap. Alder på befolkning og alder på PHV/TSB populasjonen i tillegg til alder på døde vil påvirke tapte leveårsmålet.
Gjennomsnittalderen på personer i Finnmark som tar selvmord er høyere enn eksempelvis Lofoten Vesterålen og Salten (Finnmark: 45 år og Lofoten, Vesterålen og Salten: 32 år) og slår ulikt ut. Finnmark ligger også høyest på selvmord i den øvrige befolkningen som ikke er i PHV/TSB hvis man justerer for befolkningsstørrelse (vises ikke i grafen, 22,6 selvmord per 100 000 innbyggere i Finnmark versus laveste er Sogn og Fjordane på 9,32 selvmord per 100 000 innbyggere). Sogn og Fjordane ligger lavest på alle dødelighetsmålene for selvmord for 2024 (under 5 selvmord for personer som har vært i PHV/TSB).
Diagnoser ved selvmord
Enkelte diagnosegrupper er mer representertert i selvmordstatistikken enn andre, for de som har vært i kontakt med PHV og TSB de fem årene før dødsfallet. Figur 27 nedenfor viser hvordan antall døde fordeler seg over diagnosegruppene for psykisk helse i ICD-10. Man kan se at antallet er høyest for kategori 1, 3, og 4, samt kategorien personer som ikke har en registrert diagnose.
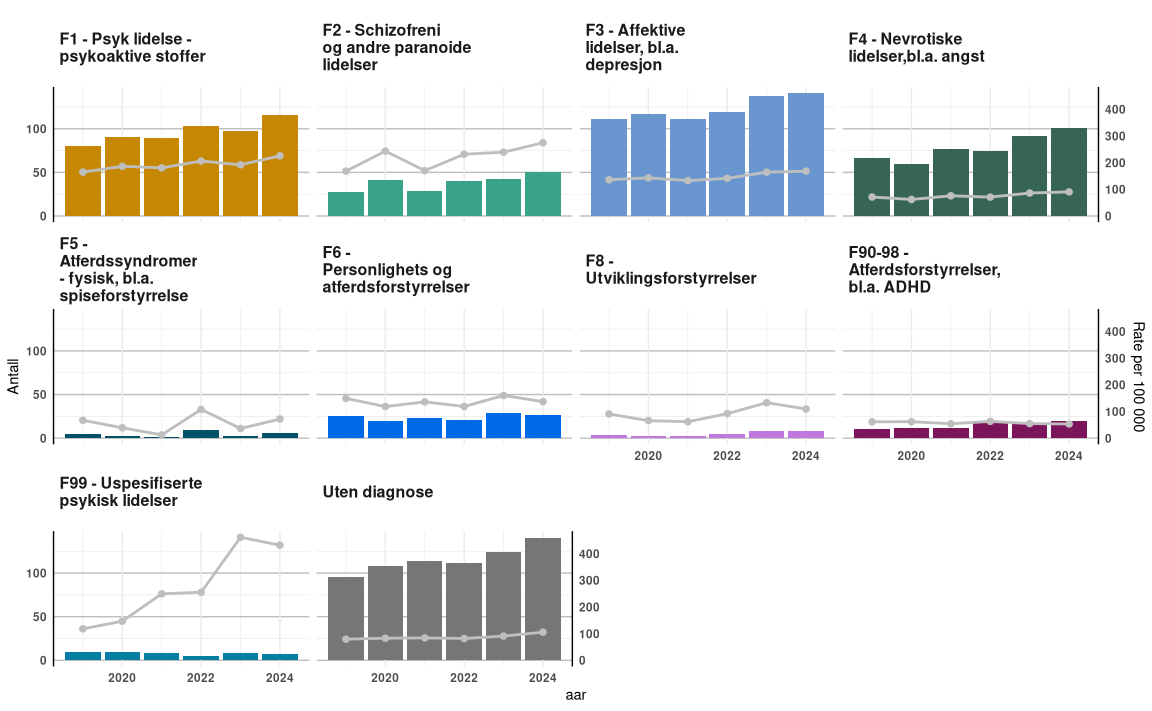
Figur 27: Antall døde ved selvmord på venstre y-akse, og rate døde per 100 000 pasienter i PHV/TSB på høyre y-akse, fordelt over diagnosegrupper. X-aksen er utvikling over år. Raten er linjegrafen og bar-graf er antall. Inkluderer alle diagnoser registrert på pasienten de siste 5 årene fra statistikkåret.
Figuren viser videre på aksen til venstre antall selvmord per 100 000 levende pasienter i diagnosegruppen. Her kan man se at gruppe F1 - Psykiske lidelser og atferdsforstyrrelser som skyldes bruk av psykoaktive stoffer markerer seg høyest, og at det er en økning i gruppen for «uspesifiserte psykiske lidelser». Men antallene her er lave.
Pasientgruppen F1 som markerer seg i begge målene er en gruppe omtalt som: «Psykiske lidelser og atferdsforstyrrelser som skyldes bruk av psykoaktive stoffer» Og inkluderer undergrupper som alkohol, opiater, cannabinoider, sedativa og hynotika, kokain, stimulanter, hallisinugener m.m.
Analysen inkluderer alle diagnoser registrert på pasienten i tidsperioden, ved bruk av hoveddiagnose som variabel er fordelingen relativt lik.
Aktiviteter i PHV/ TSB de siste 5 årene for dødsfall ved selvmord
Det er av interesse å se på hva pasientene har gjort i tjenestene i årene før selvmordet, ettersom indikatoren har som formål å følge med på kvalitet i tjenestene. Figur xx viser hvordan pasienter registrert med selvmord kan sammenlignes med pasientgruppen som fortsatt lever. Det er generelt færre episoder/kontakter i selvmordpopulasjonen i fordeling og median enn for den øvrige levende pasientpopulasjonen. Det er mange døde av selvmord som kun har hatt mellom 1-3 kontakter i PHV/TSB de siste fem årene, mens dette fordeler seg jevnere for den øvrige befolkning.
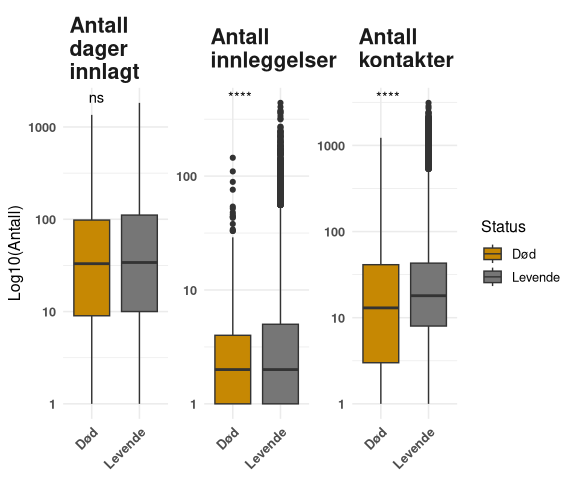
For pasienter som har innleggelse på institusjon – altså døgnopphold - kan man observere at selvmordspopulasjonen har totalt har noe kortere varighet på innleggelsene, samt færre innleggelser enn den levende populasjonen. Det er signifikant forskjell for antall episoder/kontakter (p < 0,001), antall innleggelser (p < 0,001) mellom pasienter registrert med selvmord og øvrige pasienter. Tallene gjelder for statistikkåret 2024, og pasienter som har vært i PHV/TSB i løpet av de siste 5 årene.
For antall episoder/kontakter og antall innleggelser så er resultatene det samme for statistikkårene fra 2019 til 2023, at det er færre kontakter eller innleggelser for pasientene som tar selvmord. Mens for antall innleggelsesdager så er det i 2020 flere innleggelsesdager for de pasientene som tar selvmord i 2020. Årsakene til kortere opphold og færre episoder/kontakter må eventuelt utredes og analyseres videre. Dette er utenfor avgrensningen til kvalitetsindikatorutviklingsarbeidet.
Nasjonalt senter for selvmordsforskning og -forebygging publiserte i 2022 en detaljert rapport om kontakt med PHV og TSB og selvmordsutfall. Se Rapporter - Nasjonalt senter for selvmordsforskning og -forebygging (uio.no) for flere detaljer rundt kontakt med psykisk helsevern eller TSB før selvmordet.
Her beskrives bl.a. hva slags symptomer som er beskrevet i siste kontakt med PHV/TSB før selvmordet. Og at 83% av dødsfallene som oppsto innen 30 dager har blitt meldt til Statens Helsetilsyn som alvorlige hendelser, og 40 % av de ansatte rapporterer at hendelsene har medført læring i organisasjonen. Dersom dette økes til mer enn 30 dager synker dette målet til 14 %
[1] Folkehelserapporten: Selvmord i Norge (fhi.no)