Anbefaling - førstelinjebehandling av pasienter med ikke-plateepitelkarsinom uten EGFR-, ALK- ROS1-, NTRK-, RET- eller BRAF-genforandringer
- Ved PD-L1-uttrykk ≥ 1 %:
- Kombinasjonsbehandling med fire kurer cemiplimab (350 mg flat dose), pemetreksed (500 mg/m2) og karboplatin (AUC 5) hver 3. uke etterfulgt av cemiplimab (350 mg iv) og pemetreksed (500 mg/m2) hver 3. uke inntil progresjon eller inntil to år er aktuell behandling.
- Kombinasjonsbehandling med fire kurer tislelizumab (200 mg flat dose), pemetreksed (500 mg/m2) og karboplatin (AUC 5) hver 3. uke etterfulgt av tislelizumab (200 mg) og pemetreksed (500 mg/m2) hver 3. uke inntil progresjon eller inntil to år er aktuell behandling kun ved PD-L1-uttrykk ≥ 50 %.
- Ved PD-L1-uttrykk < 1 %:
- Kombinasjonsbehandling med fire kurer pembrolizumab (200 mg iv eller 395 mg sc, flat dose), pemetreksed (500 mg/m2) og karboplatin (AUC 5) hver 3. uke etterfulgt av pembrolizumab (200 mg iv/395 mg sc) og pemetreksed (500 mg/m2) hver 3. uke inntil progresjon eller inntil to år er aktuell behandling og er et alternativ også ved PD-L1-uttrykk ≥ 1 %.
- Ved PD-L1-uttrykk ≥ 50 % og kontraindikasjoner mot kjemoterapi eller bekymring for at pasienten vil utvikle alvorlige bivirkninger av kjemoterapi:
- Monoterapi med atezolizumab (1875 mg sc hver 3. uke, 1200 mg iv hver 3. uke eller 1680 mg iv hver 4. uke), cemiplimab (350 mg iv hver 3. uke) eller pembrolizumab (200 mg iv eller 395 mg sc hver 3. uke/400 mg iv eller 790 mg sc hver 6. uke) er aktuell behandling.
- Valg av PD1/PDL1 hemmer bør styres av LIS-anbud.
Anbefaling - førstelinjebehandling av pasienter med plateepitelkarsinom
- Ved PD-L1-uttrykk ≥ 1 %:
- Kombinasjonsbehandling med fire kurer cemiplimab (350 mg flat dose), paklitaksel (175-200 mg/m2) og karboplatin (AUC 5-6) hver 3. uke etterfulgt av cemiplimab (350 mg iv hver 3. uke) inntil progresjon eller inntil to år er aktuell behandling.
- Ved PD-L1-uttrykk < 1 %:
- Kombinasjonsbehandling med fire kurer pembrolizumab (200 mg iv eller 395 mg sc flat dose), paklitaksel (175-200 mg/m2) og karboplatin (AUC 5) hver 3. uke etterfulgt av pembrolizumab (200 mg iv eller 395 mg sc hver 3. uke/400 mg iv eller 790 mg sc hver 6. uke) inntil progresjon eller inntil to år er aktuell behandling og er et alternativ også ved PD-L1-uttrykk ≥ 1 %.
- Kombinasjonsbehandling med fire kurer tislelizumab (200 mg iv flat dose), paklitaksel (175-200 mg/m2) og karboplatin (AUC 5) hver 3. uke etterfulgt av tislelizumab (200 mg iv hver 3. uke/400 mg hver 6. uke) inntil progresjon eller inntil to år er også en aktuell behandling og er et alternativ også ved PD-L1-uttrykk ≥ 1 %.
- Ved PD-L1-uttrykk ≥ 50 % og kontraindikasjoner mot kjemoterapi eller bekymring for at pasienten vil utvikle alvorlige bivirkninger av kjemoterapi:
- Monoterapi med atezolizumab (1875 mg sc hver 3. uke, 1200 mg iv hver 3. uke eller 1680 mg iv hver 4. uke), cemiplimab (350 mg iv hver 3. uke) eller pembrolizumab (200 mg iv eller 395 mg sc hver 3. uke/400 mg iv eller 790 mg sc hver 6. uke) er aktuell behandling.
- Valg av PD1/PDL1 hemmer bør styres av LIS-anbud.
Aktuelle cellegiftkombinasjoner, ikke-småcellet lungekreft
Cellegiftkombinasjoner benyttes sammen med immunterapi, og her nevnes de mest brukte. Disse regimene er aktuelle både som tilleggsbehandling ved operabel lungekreft og som livsforlengende behandling. Pemetreksed benyttes ikke ved plateepitelkarsinom-histologi.
Beh. dag | Stoff | Dose |
|---|---|---|
Dag 1 | Pemetreksed | 500 mg/m2 iv |
Dag 1 | Karboplatin | AUC = 5 (Calvert) |
Ny kur gis dag 22, inntil 4 kurer. Deretter pemetreksed monoterapi | ||
Folsyre 0,4-1 mg po x 1 skal startes minst 5 dager før første kur og kontinueres til 3 uker etter siste pemetreksed-dose. | ||
Vit B12 1 mg im hver 9. uke, første sprøyte minst 5 dager før første kur og kontinueres til 3 uker etter siste pemetreksed-dose. | ||
Beh. dag | Stoff | Dose |
|---|---|---|
Dag 1 | Paklitaksel | 175 mg/m2 iv |
Dag 1 | Karboplatin | AUC = 5 (Calvert) |
Ny kur gis dag 22, vanligvis inntil 4 kurer | ||
Beh. dag | Stoff | Dose |
|---|---|---|
Dag 1 | Gemcitabin | 1000 mg/m2 iv |
Dag 1 | Karboplatin | AUC = 5 (Calvert) |
Dag 8 | Gemcitabin | 1000 mg/m2 iv |
Ny kur gis dag 22, vanligvis inntil 4 kurer | ||
Beh. dag | Stoff | Dose |
|---|---|---|
Dag 1 | Vinorelbin | 25 mg/m2 iv (kan erstattes med 60 mg/m2 po) |
Dag 1 | Karboplatin | AUC = 5 (Calvert) |
Dag 8 | Vinorelbin | 25 mg/m2 iv (kan erstattes med 60 mg/m2 po) |
Ny kur gis dag 22, vanligvis inntil 4 kurer | ||
Førstelinjes behandling, ikke-plateepitelkarsinom, ikke-mutert
Pasienter med adenokarsinom uten påvist ALK-, EGFR- eller ROS1-mutasjon skal vurderes for kombinasjonsbehandling med immunterapi gitt sammen med kjemoterapi, alternativt immunterapi som monoterapi ved høyt PD-L1-uttrykk (se avsnitt "Førstelinjes behandling ikke-småcellet lungekreft med PD-L1-uttrykk ≥ 50 %"), eller uavhengig av PD-L1-uttrykk om kjemoterapi ikke er egnet. Denne anbefalingen baseres på flere studier, blant annet den såkalte Keynote 189-studien som var en stor fase III-studie (n=616) som randomiserte mellom standard kjemoterapi (pemetreksed og platinum etterfulgt av pemetreksed vedlikeholdsbehandling i opptil 2 år) eller samme type kjemoterapi kombinert med PD-1-hemmeren pembrolizumab hver 3. uke i opptil 2 år (Gandhi & Garassino, 2018). En oppdatert analyse etter median oppfølgingstid på litt over 5 år viste 5-års overlevelse på 19,4 % i kombinasjonsgruppen mot 11,3 mndr i kjemoterapigruppen (Garassino et al., 2023). Det var tydelig effektforskjell uavhengig av PD-L1-uttrykk (inkludert hos pasienter med PD-L1-negative svulster). Bivirkningsfrekvensen var 72,8 % grad 3-5 i kombinasjonsgruppen mot 67,3 % i kjemoterapigruppen.
Beslutningsforum vedtok 29. april 2019 følgende:
«Pembrolizumab (Keytruda®) i kombinasjon med pemetreksed og platiumholdig kjemoterapi kan innføres til førstelinjebehandling av ikke-småcellet lungekreft uten plateepitelhistologi med PD-L1 uttrykk lavere enn 50 prosent.»
Det er nå også publisert en fase III-studie med 466 inkluderte pasienter med avansert NSCLC uten EGFR-, ALK- eller ROS1-aberrasjoner hvor PD-1-antistoffet cemiplimab i kombinasjon med platinum-dublett ble sammenlignet med kjemoterapi alene (Gogishvili et al., 2022). Oppdaterte tall etter median 28,4 mndr oppfølgning viste en signifikant bedre totaloverlevelse i gruppen som fikk kombinasjonsbehandlingen (21,1 mndr) mot kjemoterapi alene (12,9 mndr), HR 0,65 (Makharadze et al., 2023). Bivirkninger av grad 3 eller høyere forekom noe hyppigere i kombinasjonsgruppen (48,7 %) mot 32,7 % i kjemoterapigruppen.
Subgruppeanalyser viste at median totaloverlevelse var lavere i gruppen som fikk kombinasjonsbehandling og som hadde PD-L1-uttrykk på under 1 % (median OS 12,8 mndr, HR 0,94) mot for gruppene som hadde 1-49 % PD-L1-utrykk (median OS 23,2 mndr, HR 0,50) og 50 % eller mer (median OS 23,5 mndr, HR 0,56).
Beslutningsforum vedtok 17. juni 2024 følgende:
«Cemiplimab (Libtayo) innføres i kombinasjon med platinabasert kjemoterapi til førstelinjebehandling av voksne pasienter med ikke-småcellet lungekreft (NSCLC) som uttrykker PD-L1 (i ≥ 1 % tumorceller), uten EGFR-, ALK- eller ROS1-avvik, som har:
- lokalavansert NSCLC som ikke er kandidater for definitiv kjemostråling
eller
- metastatisk NSCLC»
Det er også gjennomført en fase III-studie, RATIONALE-304, med PD-1-hemmeren tislelizumab 200 mg iv kombinert med pemetreksed og karboplatin, versus pemetreksed og karboplatin og placebo for pasienter med ubehandlet ikke-plateepitelkarsinom (Lu, Wang, et al., 2024). Etter 4-6 kurer med kombinasjon, ble pasientene behandlet videre med pemetreksed og tislelizumab/placebo. 334 kinesiske pasienter ble randomisert 2:1. Etter median 16,1 mndr oppfølgingstid fant man en signifikant lengre median PFS i gruppen som hadde fått tislelizumab (9,8 vs 7,6 mndr, HR 0,63), men det var ingen signifikant forskjell i totaloverlevelse ved analyse av alle inkluderte. For subgruppen med PD-L1-nivå ≥ 50 % var totaloverlevelsen 41,9 mndr i gruppen som fikk tislelizumab og kjemoterapi, mot 13,1 mndr hos pasienter som fikk placebo-kombinasjonen (Lu et al., 2025). Hos pasienter med ikke-plateepitelkarsinom har dermed tislelizumab kun indikasjon ved påvist minst 50% PD-L1-nivå i tumor.
Beslutningsforum vedtok 26.08.2024 følgende:
«Tislelizumab (Tevimbra) innføres i kombinasjon med pemetreksed og platinabasert kjemoterapi som førstelinjebehandling av voksne pasienter som har ikke-plateepitel ikke-småcellet lungekreft (NSCLC) hvis svulster har PD-L1- uttrykk på ≥ 50 % av tumorceller, med ingen EGFR- eller ALK-positiv mutasjon, og som har lokalavansert NSCLC og ikke er kandidater for kirurgisk reseksjon eller platinabasert radiokjemoterapi, eller metastatisk NSCLC.
Det forutsetter at prisen er lik eller lavere enn den prisen som er grunnlaget for denne beslutningen.
Behandlingen kan tas i bruk fra beslutningstidspunktet.»
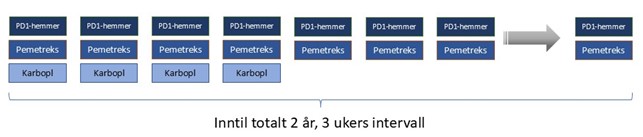
Bruk av pemetreksed betinger substitusjon med vitamin B12 depot (1 mg im hver 9. uke) og folsyre (350-1000 µg/dag) for å redusere toksisitet, dette skal være startet minst 5 dager før oppstart kombinasjonsbehandling. Behandlingsopplegget i detalj vil være 4 kurer i 3-ukers intervall med kombinasjonen PD-1-hemmer, pemetreksed (500 mg/m2 iv) og karboplatin (AUC 5, maksimalt 750 mg iv). Deretter fortsetter behandlingen med 3 ukers intervall med PD-1-hemmer og pemetreksed (500 mg/m2 iv) i inntil 2 år.
Bivirkningene ved kombinasjonsbehandling synes å tilsvare den additive effekten av bivirkninger av immunterapi alene, samt av kjemoterapi alene, og det ser ikke ut til å oppstå synergi i forekomst eller alvorlighetsgrad, eller at helt nye bivirkningsproblemer oppstår. Imidlertid var det i Keynote 189-studien bemerket en noe høyere nyretoksisitet enn forventet (2,0 % grad 3 eller høyere) (Gandhi & Garassino, 2018). Ved toksisitet kan ett eller flere av stoffene avsluttes, men dersom pemetreksed avsluttes vil det fortsatt være aktuelt å kontinuere immunterapien. For ytterligere informasjon om bivirkninger relatert til immunterapi, se avsnitt «Bivirkninger ved immunterapi» i kapittel Immunterapi: bivirkninger, behandlingsvarighet og annet.
Skjematisk kan behandlingsopplegget framstilles som i Figur 17.
For pasienter NSCLC uavhengig av histologisk subtype, og PD-L1-uttrykk på 1 % eller høyere kan dermed cemiplimab i kombinasjon med platinumdublett være et alternativ. Det er vanskelig å sammenligne studiene, da KN189 ikke inkluderte pasienter med plateepitelhistologi, og dette regimet er innført uavhengig av PD-L1-uttrykk, mens Empower-Lung 3 inkluderte alle NSCLC, og er innført kun ved PD-L1 ≥ 1%. Foreløpig er oppfølgningsvarigheten noe kortere for cemiplimab- enn for pembrolizumab-kombinasjonen.
Pasienter hvor man er usikker på toleransen for kjemoterapi kan trolig profitere på immunterapi alene, utfra studier som viser overlegenhet av pembrolizumab som monoterapi sammenlignet med kjemoterapi alene hos pasienter med PD-L1-uttrykk ≥50 % (Reck et al., 2016), og minst likeverdighet ved lavere PD-L1-uttrykk (T. S. K. Mok et al., 2019). Spesielt ved PD-L1-uttrykk over 75 % er det uklart hvilken gevinst man har av å legge kjemoterapi til pembrolizumab alene (Aguilar et al., 2018). I slike tilfeller vil et mulig behandlingsregime være første kur gitt som pembrolizumab 200 mg iv eller 395 mg sc, og ved god toleranse etter 3 uker overgang til 400 mg iv eller 790 mg sc hver 6. uke. Ved 6-ukers intervall kan CT-evaluering før hver 2. kur, iallfall innledningsvis, være fornuftig. Se Immunterapi: bivirkninger, behandlingsvarighet og annet.
I tillegg er monoterapi med atezolizumab en mulighet for pasienter som er uegnet for platinabasert kjemoterapi, basert på en studie som randomiserte 453 NSCLC-pasienter uavhengig av PD-L1-uttrykk til enten atezolizumab eller monoterapi gemcitabin eller vinorelbin (S. M. Lee et al., 2023). Pasienter i atezolizumab-gruppen hadde en noe lengre totaloverlevelse (10,3 mndr) enn kjemoterapigruppen (9,2 mndr), med en HR på 0,78.
Beslutningsforum vedtok 21.10.24 (nyemetoder.no) (PDF):
- Atezolizumab (Tecentriq) som monoterapi innføres til førstelinjebehandling av voksne med avansert ikke-småcellet lungekreft (NSCLC) som er uegnet for platinabasert kjemoterapi
- Det forutsetter at prisen er lik eller lavere enn den prisen som er grunnlaget for denne beslutningen.
- Behandlingen kan tas i bruk til aktuell indikasjon fra beslutningstidspunktet.
Førstelinjes behandling, ikke-plateepitelkarsinom, mutasjonspositiv
Det er fra flere studier tydelig at pasienter med EGFR- eller ALK-mutasjoner har bedre nytte av målrettet behandling enn immunterapi i første linje og pasienter med slike mutasjoner ble ikke inkludert i disse førstelinje-studiene med immunterapi. Pasienter med funn som muliggjør målrettet behandling bør følgelig ikke tilbys immunterapi i første linje, se Målrettet behandling.
Førstelinjebehandling, plateepitelkarsinom
Også for pasienter med plateepitelkarsinom viser en stor (n=559) fase III-studie (Keynote 407) at kombinasjonen pembrolizumab og kjemoterapi (paklitaksel og karboplatin) gir bedre resultater enn kjemoterapi alene, uavhengig av PD-L1-uttrykk (Paz-Ares et al., 2018). En oppdatert overlevelsesanalyse, etter median oppfølgingstid på 14,3 mndr, viste median totaloverlevelse på 17,1 mndr i kombinasjonsgruppen, mot 11,6 mndr hos pasienter som kun fikk kjemoterapi, og grad 3-5-bivirkninger forekom hos 74,1 % i kombinasjonsgruppen mot 69,6 % i kjemoterapigruppen (Paz-Ares et al., 2020).
Kjemoterapien i studien ble gitt med relativt høye doser; paklitaksel 200 mg/kvm hver 3. uke, eller nab-paklitaksel 100 mg/kvm ukentlig og karboplatin AUC 6. Man bør ha lav terskel for dosereduksjon, og dette bør vurderes spesielt hos eldre pasienter og pasienter med redusert allmenntilstand (ECOG 2). Paklitaksel og nab-paklitaksel gir risiko for kumulativ polynevropati, og spesiell varsomhet bør utvises hos personer som er spesielt disponert (f.eks. diabetisk nevropati). Paklitaksel kan gi allergiske reaksjoner, og forbehandling med steroider, antihistamin og H2-blokker er nødvendig. Nab-paklitaksel gir mindre risiko for allergiske reaksjoner og det er ikke nødvendig med slik forbehandling. I studien ble det ikke påvist effektforskjeller mellom pasienter som fikk nab-paklitaksel eller paklitaksel. Det var noe mer grad 3-4 anemi og nøytropeni i gruppen som fikk nab-paklitaksel (henholdsvis 24 % og 34 %) sammenlignet med paklitaksel (10 % og 15 %), ellers var bivirkningsprofilen ganske lik (hårtap er hyppig). For de fleste vil dermed paklitaksel være å foretrekke over nab-paklitaksel.
Pasienter hvor man er usikker på toleransen for kjemoterapi kan trolig profitere på immunterapi alene, utfra studier som viser overlegenhet av pembrolizumab som monoterapi sammenlignet med kjemoterapi alene hos pasienter med PD-L1-uttrykk ≥50 %, og minst likeverdighet ved lavere PD-L1-uttrykk. Spesielt ved PD-L1-uttrykk over 75 % er det uklart hvilken gevinst man har av å legge kjemoterapi til pembrolizumab alene (Aguilar et al., 2018). Se under: avsnitt "Førstelinjebehandling NSCLC med PD-L1-uttrykk ≥50 %
Beslutningsforum vedtok 26. oktober 2020 følgende:
«Pembrolizumab (Keytruda) i kombinasjon med karboplatin og enten paklitaksel eller nab-paklitaksel kan innføres ved førstelinjebehandling av metastatisk plateepitel ikke-småcellet lungekreft for pasienter med PD-L1-uttrykk < 50 %.»
Det er også gjennomført en fase III-studie, RATIONALE-307, med PD-1-hemmeren tislelizumab 200 mg iv kombinert med paklitaksel (eller nab-paklitaksel) og karboplatin, versus paklitaksel og karboplatin for pasienter med ubehandlet plateepitelkarsinom (Wang et al., 2024). Kjemoterapi ble gitt i 4-6 kurer, mens tislelizumab ble gitt til progresjon eller bivirkninger. 360 kinesiske pasienter ble randomisert 2:1. Etter median 16,7 mndr oppfølgingstid fant man en signifikant lengre median PFS i gruppen som hadde fått tislelizumab (7,7 mndr (paklitaksel) og 9,6 mndr (nab-paklitaksel) vs 5,5 mndr, HR hhv 0,45 og 0,43), men det var ingen signifikant forskjell i totaloverlevelse, kanskje pga overkryssing til tislelizumab fra kjemoterapiarmen, noe som var tillatt ved progresjon.
Beslutningsforum vedtok 26.08.2024 følgende:
«Tislelizumab (Tevimbra) innføres i kombinasjon med karboplatin og enten paklitaksel eller nab-paklitaksel til førstelinjebehandling av plateepitel NSCLC hos voksne som har lokalavansert NSCLC og ikke er kandidater for kirurgisk reseksjon eller platinabasert radiokjemoterapi, eller metastatisk NSCLC.
Det forutsetter at prisen er lik eller lavere enn den prisen som er grunnlaget for denne beslutningen.
Behandlingen kan tas i bruk fra beslutningstidspunktet.»
Behandlingsoppsettet med paklitaksel kan være som følger:
- Kvelden før kur: deksametason 20 mg po, pantoprazol 40 mg po
- Morgenen før kur: deksametason 20 mg po, pantoprazol 40 mg po, cetirizin 10 mg po, famotidin 20 mg po, ondansetron 8 mg po (ev. netupitant/palonosetron)
- Rekkefølge på kur:
- Pembrolizumab eller tislelizumab 200 mg iv over 30 min
- Paklitaksel 200 (ev. 175) mg/m2 iv over 3 timer
- Karboplatin AUC 6 (ev. AUC 5) iv over 1 time
- Kvelden kurdag: ondansetron 8 mg po
- Morgenen etter kur: deksametason 8 mg po
Skjematisk kan behandlingsopplegget framstilles som i Figur 18.

Subgruppeanalyser viste at median totaloverlevelse var lavere i gruppen som fikk kombinasjonsbehandling og som hadde PD-L1-uttrykk på under 1 % (median OS 12,8 mndr, HR 0,94) mot for gruppene som hadde 1-49 % PD-L1-utrykk (median OS 23,2 mndr, HR 0,50) og 50 % eller mer (median OS 23,5 mndr, HR 0,56). Behandlingen har derfor fått EMA-godkjenning kun for PD-L1-positive.
Beslutningsforum vedtok 17. juni 2024 følgende:
«Cemiplimab (Libtayo) innføres i kombinasjon med platinabasert kjemoterapi til førstelinjebehandling av voksne pasienter med ikke-småcellet lungekreft (NSCLC) som uttrykker PD-L1 (i ≥ 1 % tumorceller), uten EGFR-, ALK- eller ROS1-avvik, som har:
- okalavansert NSCLC som ikke er kandidater for definitiv kjemostråling,
eller
- metastatisk NSCLC»
For pasienter NSCLC uavhengig av histologisk subtype, og PD-L1-uttrykk på 1 % eller høyere kan dermed cemiplimab i kombinasjon med platinumdublett være et alternativ. Det er vanskelig å sammenligne studiene, da KN407 kun inkluderte pasienter med plateepitelhistologi, og dette regimet er innført uavhengig av PD-L1-uttrykk, mens Empower-Lung 3 inkluderte alle NSCLC, og er innført kun ved PD-L1 ≥ 1 %.
Pasienter hvor man er usikker på toleransen for kjemoterapi kan trolig profitere på immunterapi alene, selv ved PD-L1-uttrykk under 50 %. Se avsnitt om Førstelinjes behandling, ikke-plateepitelkarsinom, mutasjonspositiv i kapittelet om Medikamentell behandling i førstelinje.
Førstelinjes behandling ikke-småcellet lungekreft med PD-L1-uttrykk ≥ 50 %
PD-L1-uttrykket har betydning for behandlingsvalg i førstelinje, og PD-L1-analyse bør foreligge før behandlingsoppstart. Internasjonale data indikerer at om lag 1/3 av pasienter med avansert ikke-småcellet lungekreft har PD-L1-uttrykk på minst 50 %.
Pasienter med ikke-småcellet lungekreft og PD-L1-uttrykk ≥50 % kan vurderes for immunterapi som monoterapi i første linje basert på blant annet en fase III-studie (Keynote 024) hvor pasienter med ikke-småcellet lungekreft (både adenokarsinom og plateepitelkarsinom) og PD-L1-uttrykk ≥50 % ble randomisert til enten monoterapi med PD-1-hemmeren pembrolizumab, eller konvensjonell platinumdublett (Reck et al., 2016). Studien viste en klart bedre effekt av pembrolizumab sammenlignet med kjemoterapi. Pembrolizumab gav bedre progresjonsfri overlevelse enn standard platinumbasert kjemoterapi (10,3 mndr vs 6,0), bedre totaloverlevelse (median 30,0 mndr versus 14,2 mndr, HR 0,63) og høyere responsrate (46 % vs 28 %). Det var også færre grad 3-5 bivirkninger med pembrolizumab enn med platinum-dublett (27 % vs 53 %) (Reck et al., 2016).
Pembrolizumab monoterapi gis som flat dose 200 mg iv eller 395 mg sc hver 3. uke eller 400 mg iv eller 790 mg sc hver 6. uke (eksempelvis første kur 200 mg, derettter 400 mg-dosering) til progresjon eller til ikke-tolerable bivirkninger. Beslutningsforum vedtok 09.02.26 at subkutan formulering av pembrolizumab kan tas i bruk fra 01.04.26; 390 mg hver 3. uke eller 790 mg hver 6. uke. Behandling utover to år er neppe indisert (se også avsnitt «Behandlingsvarighet ved immunterapi, og kontrollopplegg etter avsluttet behandling» i Immunterapi: bivirkninger, behandlingsvarighet og annet). CT-evaluering etter hver 2. kur ved 6-ukers intervall, ev. hver 3. kur ved 3-ukers intervall).
Beslutningsforum vedtok 22. mai 2017 følgende:
- «Pembrolizumab (Keytruda®) innføres til førstelinjebehandling av lokalavansert eller metastatisk PD-L1 positiv ikke-småcellet lungekreft hos voksne med PD-L1 uttrykk på minst 50 % uten EGFR- eller ALK-positive mutasjoner i tumor.»
- Empower-Lung 1-studien randomiserte tidligere ubehandlede ikke-småcellet lungekreft-pasienter med PD-L1-uttrykk i ≥ 50 % av tumorceller til enten cemiplimab alene, eller kombinasjonskjemoterapi. Ved progresjon på cemiplimab kunne inntil fire kurer kjemoterapi legges til, og cemiplimab kontinueres (Sezer et al., 2021). PD-L1-uttrykk ble analysert med antistoffklonen 22C3. 710 pasienter ble randomisert 1:1, og av 563 som hadde bekreftet PD-L1 ≥ 50 % var median overlevelse 26,1 mndr for pasienter behandlet med cemiplimab, versus 14,2 mndr for kjemoterapigruppen (HR 0,57) (Özgüroğlu et al., 2023). Også her var bivirkningsprofilen i favør cemiplimab. Cemiplimab doseres 350 mg iv flatt, hver 3. uke.
Beslutningsforum vedtok 21. november 2022 følgende:
- Cemiplimab (Libtayo) innføres som monoterapi til førstelinjebehandling av voksne pasienter med ikke-småcellet lungekreft (NSCLC) som uttrykker PD-L1 (i ≥ 50 % tumorceller), uten EGFR-, ALK eller ROS1-avvik, som har:
enten
- lokalavansert NSCLC som ikke er kandidater for definitiv kjemostråling,
eller
- metastatisk NSCLC
- Det forutsetter at prisen er lik eller lavere enn den prisen som er grunnlaget for denne beslutningen.
- Behandlingen kan tas i bruk i forbindelse med oppstart av neste onkologianbud.
I en annen studie ble tidligere ubehandlede ikke-småcellet lungekreft-pasienter med uttrykk av PD-L1 randomisert til enten atezolizumab alene, eller kombinasjonskjemoterapi (Herbst et al., 2020). I denne studien ble 3192 pasienter screenet for PD-L1-status med et spesifikt assay (antistoffet SP142). Av totalgruppen ble 2605 av disse (82 %) funnet å ikke ha PD-L1-ekspresjon, mens 205 hadde høyt PD-L1-uttrykk og verken EGFR- eller ALK-mutasjon. I denne høy-uttrykksgruppen ble det påvist en overlevelsesgevinst hos dem som fikk atezolizumab (median overlevelse 20,2 mndr) sammenlignet med dem som fikk kjemoterapi (median overlevelse 13,1 mndr).
Beslutningsforum vedtok 30 august 2021 følgende:
- Atezolizumab (Tecentriq) innføres til førstelinjebehandling av metastatisk ikkesmåcellet lungekreft (NSCLC) med tumor som har PD-L1-ekspresjon i ≥ 50 % tumorceller (TC) eller i ≥ 10 % tumorinfiltrerende immunceller (IC) og som ikke har EGFR-mutasjons- eller ALK-translokasjonspositiv NSCLC.
- Det forutsetter at prisen er lik eller lavere enn den prisen som er grunnlaget for denne beslutningen.
- Behandlingen kan tas i bruk fra beslutningstidspunktet.
Atezolizumab, pembrolizumab eller cemiplimab er alternativ som førstelinjebehandling hos ikke-småcellet lungekreft-pasienter med høyt PD-L1-uttrykk. Foretrukket preparat vil bli LIS-anbudsvinner.
Førstelinjes behandling, andre histologier
Pasienter med storcellet nevroendokrint karsinom bør behandles særskilt, se avsnitt Storcellet nevroendokrint karsinom (LCNEC). Adenoid cystisk karsinom er ansett lite kjemofølsom, men kombinasjonen cisplatin, epirubicin og syklofosfamid som også benyttes ved thymus-svulster kan være aktuelt (se avsnitt «Ikke-kurativ behandling» i Onkologisk behandling). Sarkomatoid karsinom behandles som adenokarsinom, men er lite kjemofølsomme. Slike svulster kan ha cMet-aberrasjoner og dermed være aktuelle for kliniske studier (se «Sarkomatoid karsinom» i Histopatologisk diagnostikk).
I sum ser dagens behandlingsalgoritme for medikamentell behandling av avansert ikke-småcellet lungekreft ut som i Figur 19.
Figur 19: Behandlingsalgoritme, avansert NSCLC
