Bakgrunn og oversikt for overdødelighetsmålene
Dødelighet er ytterste negative konsekvens for psykisk helsebelastning, uavhengig av årsak. Mulighet til å kunne følge med på utviklingstrender i denne pasientgruppen, identifisere regionale forskjeller og lignende kan gjøre det enklere å iverksette tiltak der behovet er størst, samt å igangsette utredninger der videre informasjon kreves. Dødelighetsmål gir ikke direkte informasjon om kvaliteten på enkeltbehandlinger, men kan fungere som overordnede signalindikatorer for å fange opp mulig systemsvikt, samt ulikhet i oppfølging eller manglende oppfølging over tid. Brukt sammen med andre kvalitetsmål kan de bidra til å identifisere områder med særlige behov for nærmere analyse og målrettede tiltak.
Arbeidet med å utrede dødelighetsindikatorer startet i 2022 etter riksrevisjonsnotatet. Helsedirektoratet initierte arbeidet ved å be FHI utrede hvorvidt indikatorer for selvmord og overdødelighet som rapporteres til OECD vil kunne fungere som nasjonale kvalitetsindikatorer [1]. Dette prosjektet tok for seg overdødelighet ved alvorlig psykisk sykdom, samt selvmord etter innleggelse som blir rapportert til OECD på nasjonalt nivå annethvert år. Prosjektet ble ferdigstilt i første kvartal 2023, og konkluderte med at OECD indikatorene som ble utredet ikke ble anbefalt som nasjonale kvalitetsindikatorer på lavere nivå som følge av få tilfeller per år og dermed for stor tilfeldig variasjon i resultatene.
Helsedirektoratet mottok innspillsnotatet [2] fra RHFene underveis i dette prosjektet. FHI prosjektets registerbruk (DÅR, KUHR og NPR) og evalueringer samsvarer mye med behovet for tapte leveår og overdødelighetsindikatoren, men det var behov for videreutvikling for å sikre gode datastørrelser for å muliggjøre geografisk distribusjon – slik NKIene krever, og eksplisitte mål for «tapte leveår» slik beskrevet som mål i RHFenes innspillsnotat. Kapasitet og ressursmangler i Helsedirektoratet gjorde at arbeidet videre med indikatorarbeidet ble utsatt.
Ved slutten av 2023 kom Opptrappingsplanen for psykisk helse (regjeringen.no, PDF) – der økt levealder ble trukket frem som egen målsetning. I forbindelse med Helsedirektoratets oppfølging av opptrappingsplanen og arbeidet med å utvikle nasjonale kvalitetsindikatorer som belyser dødelighet hos personer i psykisk helsevern og TSB ble FHI bedt om å vurdere indikatorer for tapte leveår hos personer med alvorlige psykiske lidelser. Arbeidet ble avsluttet i første kvartal 2025. Her ble det laget en metode for beregning av tapte leveår, og resultater for ulike pasientgrupper ble lagt frem– bipolar, schizofreni, personlighetsforstyrrelser og depresjon splittet i kjønn [3].
For å kunne etablere en nasjonal kvalitetsindikator var det behov for videreutvikling av arbeidet som ble levert av FHI for å tilrettelegge for vurdering av geografisk variasjon, som sikrer at en NKI har størst nytteverdi på laveste nivå. Det var også ønskelig å kunne sammenligne ulike målemetoder for dødelighet, og å kunne avgrense analysen på ulike dødsårsaker. Det har vært et satsningsområde for Helsedirektoratets analysemiljø å kunne stå for registeruttrekk og utviklingsarbeid i egen regi, derfor har resten av prosjektet blitt utført internt i avdelingen i samråd med fagmiljø i helsedirektoratet og avdelingen for psykisk helse og selvmord i FHI.
Følgende fem nasjonale kvalitetsindikatorer er etablert for dødelighetsmålingene:
- Overdødelighet hos personer med alvorlige psykiske lidelser
- Overdødelighet hos personer i Tverrfaglig Spesialisert Rusbehandling (TSB)
- Tapte leveår ved overdosedødsfall for personer i psykisk helsevern eller TSB
- Tapte leveår ved selvmord for personer i psykisk helsevern eller TSB
- Tapte leveår ved ulykkesdødsfall for personer i psykisk helsevern eller TSB
Formål, avgrensninger og resultater skal legges frem i det følgende, etter metodiske tema som gjelder for alle dødelighetsmålene.
Generelt om metode for dødelighetsmålene
Lokasjon: Helsefelleskap
En kvalitetsindikator kan ha relevans for flere aktører. For at indikatorresultatet skal kunne følges opp på en hensiktsmessig måte, bør det tilordnes den enheten som har det operative ansvaret, og som har reell mulighet til å vurdere resultatet og iverksette nødvendige forbedringstiltak. Som mange særlige sårbare grupper er pasienter med alvorlige psykiske lidelser eller ruslidelser et felles ansvar for både de kommunale helse og omsorgstjenestene og spesialisthelsetjenestene. Derfor ble det i samråd med referansegruppen bestemt at Helsefelleskap basert på pasientens bosted er godt egnet som aktør som tillegges et resultat for dødelighetsindikatorene. Det betyr at resultatet ikke knyttes til helseforetak (HF), men i et bredere perspektiv som også inkluderer kommunebidraget.
Et helsefelleskap er en samarbeidsstruktur mellom sykehus/helseforetak (HF) og kommuner i et område – og gjelder i større grad «hvem sykehuset skal samarbeide med», samhandlingsstruktur og planlegging mellom kommuner og spesialisthelsetjenesten. Det er etablert 19 helsefelleskap der helseforetakene og kommunene i opptaksområdet møtes og koordinerer sammen. Det bygger på det geografiske området et HF og deres samarbeidskommuner dekker. Hensikten med å etablere helsefelleskap er å sikre bedre samhandling mellom nivåene, særlig for sårbare pasientgrupper (barn/unge, eldre, personer med psykiske lidelser/rus, kronisk syke). Helsedirektoratet støtter helsefelleskap ved å tilgjengeliggjøre styringsinformasjon og gode eksempler på avtaler og tjenestemodeller – mer info her Helsefellesskap.
Valg av helsefelleskap som geografisk nivå understøtter en helhetlig forståelse av dødelighet som et delt ansvar mellom kommune og spesialisthelsetjeneste, og er særlig relevant for pasientgrupper med sammensatte og langvarige behov.
Datakilder og populasjonsuttrekk
For å bedre sammenlignbarhet over tid benyttes det en tilbakeblikksperiode som standardiserer tidsrommet man inkluderer for å identifisere pasientpopulasjonen. Særlig med nyere datakilder vil populasjonen av personer med en gitt diagnose (prevalens) alltid øke. Helseregistrene som benyttes som datakilde til disse analysene har ikke eksistert lenger tilbake enn 2008 (NPR) og 2017 (KPR), og Helsedirektoratet har kun tilgang til opplysninger for maksimalt 10 år bakover i tid. Det er vanlig å bruke en «tilbakeblikksperiode» ved diagnoser og andre inkrementelle hendelser. Vi har valgt en tilbakeblikksperiode på 5 år. Det vil eksempelvis si at en person inkluderes i utvalget dersom vedkommende har vært registrert i spesialisthelsetjenesten eller primærhelsetjenesten med schizofreni som diagnose de siste fem årene (Figur 1).
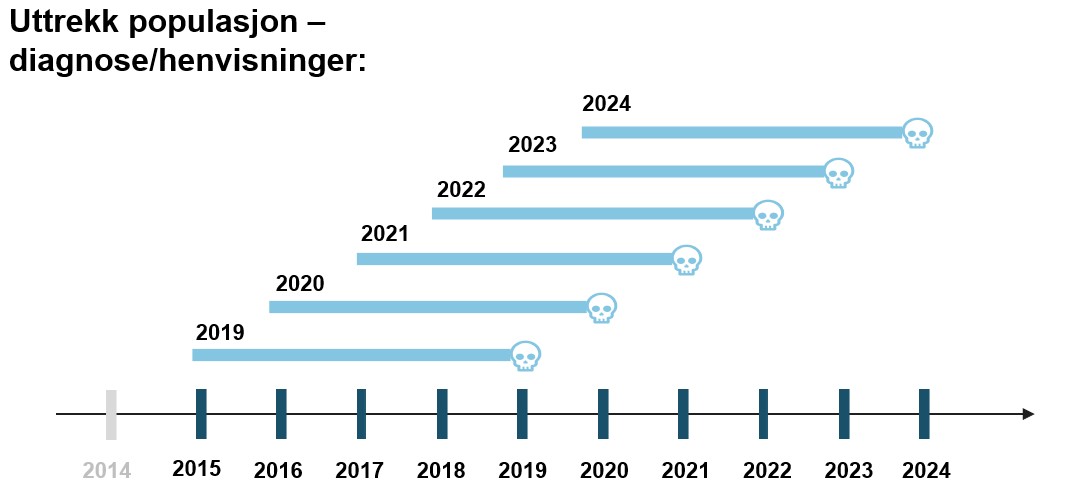
Figur 1: Illustrerer datauttrekk per år, med fem års tilbakeblikksperiode.
Diagnostiserte fra spesialisthelsetjenesten (NPR) og primærhelsetjenesten (KPR-KTT og KPR-KUHR) inkluderes for diagnoseavgrensninger. Det vil si diagnoser registrert av bl.a. fastleger og legevakt. For aktivitetsmålene; altså de med konsultasjoner/opphold / innleggelse o.l. er det kun data fra NPR som inkluderes. Registerdata gir et bredt og nasjonalt dekkende datagrunnlag, men kan påvirkes av variasjon i registreringspraksis og diagnostisering.
Målemetode: Overdødelighet, tapte leveår og rater per 100 000 innbyggere
Ulike målemetoder fanger opp ulike deler av samme fenomen. Ingen enkelt målemetode fanger alene opp kompleksiteten i dødelighet i disse pasientgruppene. Og valg av primære målemetode er sentral for hvordan tallene skal kunne brukes og tolkes videre. Det er tydelig at i tilfellene der grunnpopulasjonen har store ulikheter vil kun ett mål være utilstrekkelig for å fange opp trender i befolkningen. Derfor vil supplerende mål, som de underliggende ratene per gruppe, legges til målene for tapte leveår og overdødelighet.
Overdødelighet
Overdødelighet er hyppig brukt som mål for dødelighet i ulike populasjoner, for eksempel av OECD. Overdødelighet er en sammenligning av dødelighet i en utvalgt gruppe mot forventet dødelighet i befolkningen for øvrig, og beregnes som en ratio av to ratioer, der 1) er ratio mellom døde og levende i utvalgspopulasjonen, og 2) er ratio mellom døde og levende i den øvrige populasjonen. Alle tall over 1 blir dermed indikasjon på overdødelighet. Overdødelighetsmålet har den svakheten at dersom enkelte aldersgrupper/sted/kjønn eller lignende opplever underdødelighet i den øvrige befolkning vil det slå ut som desto høyere overdødelighet i utvalget enn hva som egentlig burde regnes som normalt.
Rater per 100 000 innbyggere
Rater per innbyggere er et hyppig brukt mål anses som et enkelt og intuitivt mål og relaterer antall døde i en pasientpopulasjon til befolkningstetthet i det området, for eksempel helsefelleskapet eller fylket, man observerer. Målet baserer seg på befolkningstetthet i det helsefelleskapet eller fylket man observerer. Høyere befolkningstetthet gir lavere rater relativt til dødeligheten. En svakhet er at det trengs en kontrollrate for å kunne vite hva slags rate som er høy/lav. Tar ikke hensyn til antall personer i betingelsen (antall henviste eller antall med diagnose).
Rater per 100 000 i utvalgspopulasjonen
Rate per utvalgspopulasjon viser risiko innen en tydelig definert gruppe, for eksempel blant pasienter som har hatt en gitt type innleggelse eller personer med en bestemt diagnose. Fordi både teller og nevner er hentet fra samme populasjon, påvirkes målet mindre av den generelle befolkningssammensetningen enn brede befolkningsrater. Raten justerer også automatisk for endringer i antall personer som inngår i systemet over tid.
Samtidig er denne type rate mer sensitiv for store endringer i antall henviste eller antall diagnostiserte, og sterkt påvirket av hvem som inkluderes i gruppen (case mix). Endringer i inklusjonskriterier eller registreringspraksis kan føre til ikke reelle trender som ikke reflekterer reelle endringer i risiko. En svakhet er at man trenger en kontrollrate for å kunne vite hva slags rate som er høyere eller lavere enn befolkningen. Tar ikke hensyn til antall personer i fylket/helsefelleskapet.
Tapte leveår
Tapte leveår regnes som differansen mellom sannsynligheten for å overleve til en viss alder i en populasjon, mot overlevelsen i den øvrige befolkning. Det beregnes en empirisk forventet levealder estimert basert på kumulativ overlevelse (analog til survival integral method – og ikke life table method): Grunnlaget er en livstabell eller dødelighetstabell der man beregner qx - sannsynligheten for å dø i løpet av en aldersperiode (f.eks mellom x og x+5 år), og px = 1- qx - sannsynligheten for å overleve perioden. Så beregner man kumulativ overlevelsesrate – sannsynligheten for å overleve frem til alder x. Som beregnes som produktet av alle overlevelsessannsynligheter i alle tidligere aldersgrupper i Sx.
Deretter beregner man forventet levealder i en vektet gjennomsnittsalder per gruppe Vx ved å multiplisere Sx med midtpunktet i aldersgruppen, og justerer for aldersspenn 0-125, og den gjennomsnittlige midtpunktsmålingen ved å dele Vx på summen av alle Vx for å gi SAPx. Som gir en relativ fordeling av forventet levealder på tvers av aldersgruppene. For å få dette i antall år ganges denne fordelingen på nytt med midtpunkt i aldersgruppen, så summeres alle til sum levealder i utvalgspopulasjonen versus befolkningen og gir tapte leveårsmålet i differanse.

Tapte leveår gir høyere vekt til dødsfall i yngre alder og gir et mål på den samlede sykdomsbyrden i en befolkning/gruppe. Indikatoren brukes hyppig i globale sykdomsbyrdeanalyser, blant annet i arbeidet til GBD (fhi.no) og WHO (who.int), og er et nyttig verktøy for prioritering og vurdering av helsetap på tvers av diagnoser og aldersgrupper.
Samtidig kan målet være mer krevende å forstå for ikke‑faglige brukere, siden beregningene bygger på forventet levealder og vekter dødsfall etter alder. Dersom resultatene ikke presenteres aldersspesifikt, kan tapte leveår skjule hvilke aldersgrupper som faktisk driver endringene. I tillegg er indikatoren svært følsom for små endringer i dødsfall blant yngre personer, noe som kan skape store svingninger i små populasjoner [4]. Pålitelig bruk av tapte leveår krever derfor gode og presise data for forventet levealder.
Disse ulike målemetodene belyser ulike problemstillinger knyttet til dødelighet, se under hver enkelt indikatorbeskrivelse for videre informasjon om hvordan målemetodene påvirker resultatene.
Aldersavgrensninger
Det er et mål å heve levealder for pasienter med alvorlig psykisk lidelse og/eller rusmiddelproblematikk i henhold til Opptrappingsplanen for psykisk helse. Valg av aldersgruppe vil påvirke resultatet man får og fokuset på indikatoren. I indikatorene som benytter seg av tapte leveårs-målet så baserer metoden seg på forventet levealder som er avhengig av kvantifisering av hele livsspennet fra 0–125 år. Ingen aldersavgrensning gjelder derfor for følgende indikatorer:
- Tapte leveår ved overdosedødsfall for personer i psykisk helsevern eller TSB
- Tapte leveår ved selvmord for personer i psykisk helsevern eller TSB
- Tapte leveår ved ulykkesdødsfall for personer i psykisk helsevern eller TSB
En svakhet med beregningen her, som nevnt over, er at når analysen ikke gjøres per aldersgruppe er det ukjent hvilke aldersgrupper som er mest belastet, for eksempel om det er flere døde i de yngre eller eldre gruppene. Alderssammensetning og forventet levealder som finnes i sammenligningspopulasjonen påvirker også utfallet.
Grunnet flere av disse svakhetene, og grunnet tydelige trender i datasettet som beskrevet nedenfor er det valgt en annen metode for de to øvrige indikatorene:
- Overdødelighet hos personer med alvorlige psykiske lidelser
- Overdødelighet hos personer i Tverrfaglig Spesialisert Rusbehandling (TSB)
For begge indikatoren er det tydelig og markert høyere overdødelighet i de yngre pasientgruppene, slik observert i figur 2 for Alvorlig psykisk lidelse og figur 3 for personer i Tverrfaglig spesialisert rusbehandling.
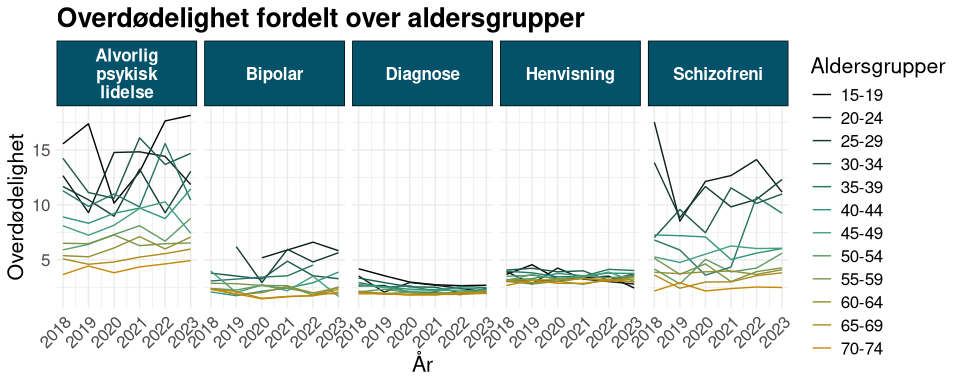
Figur 2: Viser aldersfordeling i grupper for overdødelighet for ulike pasientpopulasjoner frem til året 2023, med ulike avgrensninger. For populasjonene for alvorlig psykisk lidelse, bipolar og schizofreni, se neste kapittel for mer om avgrensning og inklusjon. Henvist betyr personer henvist til PHV eller TSB minst en gang de siste fem årene, og Diagnose betyr minst én diagnose i F-kapittelet (uten F1) i løpet av de siste fem årene. Grupper der døde er under 5 er fjernet.
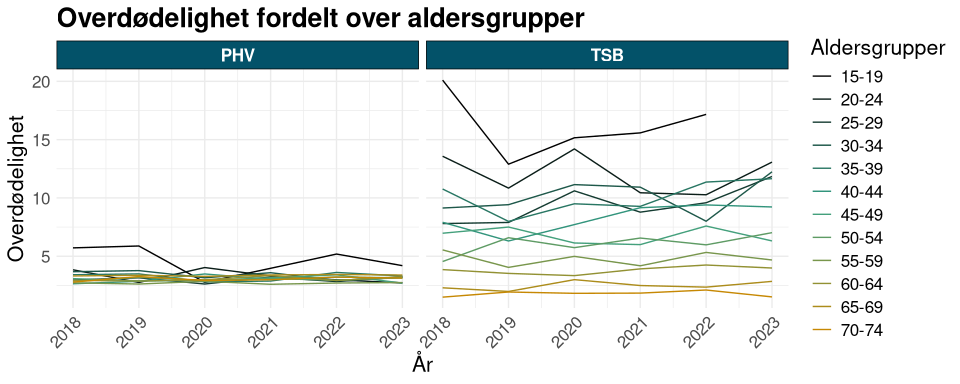
Figur 3: Viser aldersfordeling i grupper for overdødelighet i pasientpopulasjonene i PHV versus TSB frem til året 2023. Inkluderer personer henvist til PHV eller TSB minst en gang de siste fem årene. Grupper der døde er under 5 er fjernet.
Referansegruppen var enige om at for å sørge for at dette målet skal være sensitivt for endringer og tiltak for å heve levealder, så burde det settes en øvre aldersgrense. Man kan se av figurene at for aldergrupper yngre enn rundt 50 år så er det markant høyere overdødelighet.
Det er spesielt de yngre pasientgruppene som er utsatt for høyest overdødelighet når man ser på alvorlige psykiske lidelser og personer i TSB. For å nyansere indikatorene, altså gjøre de mer sensitiv for effekt av tiltak, er det gunstig å sette en aldersavgrensning. Det ble etterspurt innspill fra referansegruppe på hvor denne aldersgrensen burde settes og det var størst enighet om et intervall fra 15 til 50 år. Slik vil man eliminere pasientgrupper med normalt høyere dødelighet også i den generelle befolkning. Man kan se av figurene x og x at for aldergrupper yngre enn rundt 50 år så er det markant høyere overdødelighet blant pasienter med alvorlige psykiske lidelser eller som har vært i kontakt med TSB sammenlignet med den øvrige befolkningen.
Aldersavgrensningen er valgt for å øke indikatorens sensitivitet for endringer som kan knyttes til forebyggende og behandlingsrettede tiltak, og for å redusere påvirkning fra aldersrelatert dødelighet som også forekommer i den øvrige befolkningen i de eldste aldersgruppene.
Statistisk analyse
For å beregne hvorvidt endring i overdødelighet over tid var statistisk signifikant ble det benyttet Poisson - regresjonsmodeller [5],[6] som tar utgangspunkt i de underliggende antallene i datasettet, fremfor å analysere ferdig beregnede rater eller forholdstall alene. Dette gir mer statistisk robuste estimater for signifikansetesting av trend over tid. Antall dødsfall i utvalgspopulasjonen og i sammenligningsbefolkningen ble modellert med logaritmen av antall personer i hver gruppe som offset. År ble inkludert som kontinuerlig variabel for å estimere lineær trend over tid. På denne måten estimeres endring i dødelighetsrate per år, justert for endringer i utvalgsstørrelse – i dette tilfellet antall personer kategorisert med «alvorlig psykisk lidelse» i henhold til vår tidligere definisjon.
Signifikans for trend over tid vurderes ved testen av regresjonskoeffisienten for år. En statistisk signifikant koeffisient indikerer en systematisk økning eller reduksjon i dødelighet (eller overdødelighet) per år over perioden. For utvalgte analyser beregnes også prosentvis årlig endring, tolket som den gjennomsnittlige relative endringen per år i perioden.
Denne tilnærmingen er valgt fordi analyse av ferdig beregnede forholdstall kan gi misvisende usikkerhetsestimater, særlig når antallene varierer i størrelse mellom år. Ved å modellere dødsfall som antall ivaretas både variasjon i populasjonsstørrelse og korrekt estimering av statistisk sikkerhet. Konfidensintervaller er beregnet etter Katz metoden [7],[8] for ratio av to ratioer basert på relativ risiko.
[1] Hansen TM, Skyrud KD, Gjefsen HM. «Kvalitetsmåling av helsetjenester - Vurdering av utvalgte registerbaserte kvalitetsindikatorer for psykiske helsetjenester». Rapport 2023. Oslo: Folkehelseinstituttet, 2023
[2] Helse Vest, Helse Midt-Norge, Helse Sør-Øst og Helse Nord 2022 - «NASJONALE KVALITETSINDIKATORAR - Innspel frå dei regionale helseføretaka til Helsedirektoratet» – Innspillsnotat fra interregional arbeidsgruppe
[3] Tesli M, Johansen R, Hauge LH, Reneflot A. «Vurdering av tapte leveår som nasjonal kvalitetsindikator i psykisk helsevern»-Ikke publisert- Rapport 2025. Oslo. Folkehelseinstituttet, 2025
[4] Yogini V. Chudasama, Kamlesh Khunti, Clare L. Gillies, Nafeesa N. Dhalwani, Melanie J. Davies, Thomas Yates, Francesco Zaccardi (2022). Estimates of years of life lost depended on the method used: tutorial and comparative investigation, Journal of Clinical Epidemiology, Volume 150, 2022, https://doi.org/10.1016/j.jclinepi.2022.06.012.
[5] Edward L. Frome, Harvey Checkoway, Use of poisson regression models in estimating incidence rates and ratios, American Journal of Epidemiology, Volume 121, Issue 2, February 1985, Pages 309–323, https://doi.org/10.1093/oxfordjournals.aje.a114001
[6] Dobson, A. J., & Barnett, A. G. (2018). An Introduction to Generalized Linear Models (4th ed.). CRC Press.
[7] Katz D, Baptista J, Azen SP, Pike MC (1978). Obtaining confidence intervals for the risk ratio in cohort studies. Biometrics 34: 469–474.
[8] Aho, K. and Bowyer, R.T. (2015), Confidence intervals for ratios of proportions: implications for selection ratios. Methods Ecol Evol, 6: 121-132. https://doi.org/10.1111/2041-210X.12304