Negative konsekvenser kan komme til uttrykk på ulike måter ꟷalt fra ignorering og nedlatende kommentarer, til sterkere former som represalier og sanksjoner. Det er imidlertid ikke nok med fravær av negative reaksjoner for at det skal oppleves som trygt å melde. Ledere må invitere og oppfordre til å komme med innspill, for at det skal oppleves trygt å ytre seg [1]. Forslag og ideer, bekymringer og konstruktiv kritikk, skal ønskes velkommen.
Trygt å melde forstås dermed som det samme som psykologisk trygghet, en oppfatning av at å ytre seg ikke medfører negative konsekvenser. I det nasjonale rammeverket for pasient- og brukersikkerhet er psykologisk trygghet et virkemiddel. Dette forsterker hvor grunnleggende det er å sørge for gode betingelser for å si fra.
Et godt ytringsklima består av psykologisk trygghet og ytringseffektivitet, som betyr at de som melder opplever å bli hørt og at det nytter å si ifra. Hvis det å melde ikke fører til endring og at ytringer ikke gis en grundig vurdering, vil kunne føre til at medarbeidere slutter å melde [2].
At det er trygt å melde i helse- og omsorgstjenesten er viktig ikke bare for ansatte, men også for pasienter, brukere og pårørende. WHO understreker i Global action plan for patient safety betydningen av at pasienter, brukere, og pårørende engasjeres sterkere, deler sine perspektiver og blir hørt, for å nå målene om bedre pasientsikkerhet. Trygg kultur, inkludert psykologisk trygghet, er et grunnleggende prinsipp som skal gjelde for både pasienter, brukere, pårørende og ansatte [3].
Hvorvidt det er trygt å melde og si fra, påvirkes av ledelse og kultur. Viktige barrierer for en åpen og trygg kultur er de negative reaksjonene en kan bli møtt med i form av ufin kommunikasjon og oppførsel, hierarki som gjør det vanskelig å utfordre autoriteter og forventninger om ufeilbarlighet. I hvilken grad det oppleves trygt å melde, har store konsekvenser. Psykologisk trygghet er en forutsetning for læring og forbedring, som igjen er grunnlag for gode resultater i enhver organisasjon [4]. Dette gjelder også for pasientsikkerhet. Psykologisk trygghet har sammenheng eksempelvis med åpenhet om uønskede hendelser [5].
Hva vi vet om status?
Kunnskap og innsikt om hvor trygt det er for medarbeidere, pasienter, brukere og pårørende å melde er viktig for styring og forbedring i virksomhetene og på nasjonalt nivå. Det betyr at informasjon om pasientsikkerhetskultur, psykologisk trygghet og ytringsklima skal brukes til sikre kvalitet i tjenestene.
Man kan få informasjon/kunnskap om pasientsikkerhetskultur/psykologisk trygghet/ytringsklima ved hjelp av både kvantitative og kvalitative metoder. Hver metode vil ha egne styrker og svakheter og kan derfor være komplementære. Kvantitative undersøkelser av medarbeideres opplevelser av ytringsklima kan for eksempel gi et overordnet blikk på status og, sammen med andre kilder, avdekke viktig sammenhenger. Kvalitative analyser kan på sin side bidra til å forstå mekanismer som forklarer disse sammenhenger.
Det mangler et helhetlig bilde av hvor trygt det er å melde i helse- og omsorgstjenesten. På generell basis rapporterer Arbeidstilsynet at ytringsklimaet kan oppleves ulikt, også blant ansatte i én og samme virksomhet. Arbeidstakere og arbeidsgivere kan også vurdere ytringsklimaet ulikt. Arbeidsgivere har en tendens til å vurdere at ytringsklimaet er bedre enn det arbeidstakere opplever det som.
Norsk pasientskadeerstatning (NPE) har ved to anledninger kartlagt i hvor stor grad det er samsvar mellom sakene hvor NPE har funnet at det har vært svikt i ytelsen av helsehjelp og hvilke saker som har blitt meldt i helseforetakenes egne avvikssystemer. Første gang NPE gjorde denne kartleggingen var i 2018, og svarene den gangen ga et samsvar på 33 prosent. Ved neste måling i 2022 var samsvaret økt til 39 prosent [6]. Ved begge undersøkelsene var det store forskjeller mellom både de ulike helseforetakene og innen ulike medisinske spesialiteter. Det er ikke å forvente 100 prosent samsvar, men at kun fire av ti pasientskader som fører til erstatning er meldt i interne avvikssystemer gjør at NPE stiller spørsmål ved om det lave samsvaret og store variasjonen kan ha årsak i en svak meldekultur og liten grad av åpenheten om pasientskader.
Statens undersøkelseskommisjon for helse- og omsorgstjenesten (Ukom) formidler et klart inntrykk av at det er svært varierende i hvilken grad det er trygt å melde og si ifra for medarbeidere. Ukom ga i 2023 ut rapporten «Meldekultur og læring av uønskede pasienthendelser» der de undersøkte hvorfor uønskede hendelser og alvorlige forhold i varierende grad blir meldt i virksomhetenes interne kvalitetssystemer, og også meldt til myndighetene [7]. Ukom beskriver at det er svært varierende om ledelsen oppfordrer medarbeidere til å si fra om hva som ikke fungerer. Det er stor variasjon mellom ulike enheter på hvordan ledere vurderer og følger opp meldinger i avvikssystemene og også ulik praksis for å melde alvorlige hendelser til Ukom gjennom melde.no.
Plikten til å melde ifra om alvorlige hendelser gjennom melde.no, gjelder dersom utfallet er uventet ut fra en vurdering av påregnelig risiko. I rapporten drøfter Ukom utfordringer med begrepet påregnelig risiko og skriver at det er et uklart begrep når det skal relateres til alvorlige hendelser i helsetjenesten og at dette resulterer i variasjon i hva som meldes internt og i hva som varsles i melde.no. Ansatte Ukom har intervjuet påpeker at mye viktig læring går tapt dersom en i for stor grad konkluderer med at pasientskader og komplikasjoner skjer som følge av påregnelig risiko. Det sentrale må være å vurdere om det er mulig å redusere risikoen, også ved behandling som innebærer en påregnelig risiko.
Dersom det oppleves som en personlig belastning å melde en alvorlig hendelse, kan det medføre at man definerer påregnelig risiko for komplikasjoner for vidt. I tillegg skjer alvorlige hendelser oftest på grunn av sammensatte årsaker, og da blir det desto vanskeligere å kunne si hva som er påregnelig risiko. I arbeidsmiljøer preget av en ufeilbarlighetskultur kan det være vanskelig å være åpen om uønskede hendelser, og det kan også påvirke forståelsen av begrepet «påregnelig risiko». Nærmeste leders forventning til hva som skal meldes, og leders oppfølging av medarbeidere etter en uønsket hendelse er viktig både for læring og for å bygge opp den ansatte som har vært involvert.
Ukom beskriver at disse faktorer påvirker i hvilken grad helsepersonell melder fra om uønskede hendelser:
- En ledelsesstruktur som fremmer god melde- og læringskultur
- Leder som oppmuntrer og legger til rette for at de ansatte skal melde
- Et arbeidsmiljø med tilstrekkelig psykologisk trygghet til å melde
- Tid og kapasitet til å melde og et lett tilgjengelig meldesystem
- Helsepersonell som fanger opp at det har skjedd en uønsket hendelse og vurderer den til å være utenfor påregnelig risiko
- Meldinger blir saksbehandlet og tiltak blir iverksatt
I tiden etter publiseringen har Ukom mottatt flere bekymringsmeldinger om utfordrende ytringsklima der helsepersonell forteller at det er vanskelig å si ifra og komme med kritiske ytringer på sitt arbeidssted. Ansatte forteller at de kan oppleve at det ikke nytter å melde, og at det også kan føre til negative konsekvenser for den som melder noe som igjen kan få konsekvenser både for arbeidsmiljøet og pasientsikkerheten.
I Ukoms rapport «Pårørende sikrer trygg behandling» oppsummeres hvordan helse og omsorgstjenesten har:
- involvert og lyttet til pårørende i beslutninger før alvorlige hendelser oppstår, for eksempel valg av behandling eller om pasienten skal utredes videre eller ikke
- evnet å ivareta pårørende etter at en alvorlig hendelse har inntruffet
- involvert pårørende i interne gjennomganger for læring etter alvorlige hendelser [8].
Her er eksempler fra pårørende som forteller om frykten for å bli oppfattet som en «vanskelig pårørende» underveis i behandlingsforløpet. Dette utgjør en barriere for å kontakte og gi informasjon og tilbakemeldinger til helsepersonell, og kan svekke graden av pårørendemedvirkning.
I 2022 mottok DMP (tidligere Legemiddelverket) over 17 000 bivirkningsmeldinger fra helsepersonell, pasienter og legemiddelprodusenter. Sett bort fra bivirkningsmeldinger der det kun er meldt for koronavaksiner, mottok direktoratet 4 656 bivirkningsmeldinger, hvorav 1306 var alvorlige. Det ble meldt om 74 dødsfall. Andelen dødsfall i 2022 var 1,6 prosent. Dette var litt lavere enn i 2021. Bivirkningsmeldeordningen er et viktig verktøy i overvåkingen av legemidler. Meldingene gir et øyeblikksbilde av bivirkningene på meldetidspunktet og inneholder sjelden komplett informasjon om hendelsen. Tolkning og vurdering av årsakssammenheng er basert på tilgjengelig informasjon ved meldetidspunktet. Det er usikkert hvor stor andel av mistenkte bivirkninger som meldes, samtidig som en melding ikke nødvendigvis innebærer en årsakssammenheng.
Pasient- og brukerombudet (POBO) rapporterer at det for pasienter og brukere er lettere å si ifra i spesialisthelsetjenesten enn kommunal helse- og omsorgstjeneste. En av barrierene for å si ifra er redsel for å bli mislikt eller at de opplever at helsepersonell møter deres ytringer om misnøye og ønske om endring på en negativ måte. POBO beskriver hvordan tjenestemottakere i kommunen ofte forholder seg til de samme personene over lang tid, kanskje livet ut. Da er det viktig for mange å «bli likt» av de ansatte i tjenesten. Flere er redd for konsekvenser dersom man er kritisk. Dette gjelder både pårørende, brukere og pasienter.
POBO erfarer at det er stor variasjon i hvorvidt ledelsen kommuniserer at de er interessert i hva medarbeidere og pasienter, bruker eller pårørende mener fungerer og ikke fungerer. Utskiftinger av leder eller direktør kan medføre radikalt endrede holdninger. En sykehusavdeling kan være åpen og interessert i tilbakemeldinger, en annen ikke. Det samme gjelder for de ulike enhetene og institusjonene i kommunen.
Noen virksomheter inviterer POBO inn i kvalitet- og pasientsikkerhetsutvalg og i helsefellesskapene, andre gjør ikke det. Når POBO ber om begrunnelse for dette, er svaret ofte at innholdet i møtene er sensitive, eller at de allerede kjenner godt til POBO og derfor ikke trenger informasjon fra dem. Andre steder inviteres de inn med begrunnelse av at de sitter på svært nyttig informasjon.
Helsetilsynet peker i sin rapport på hvordan psykologisk trygghet og åpne refleksjoner rundt risiko og skader er en forutsetning for å danne ny forståelse og ønske om endring [9]. Dersom det hersker en grunnleggende forståelse av feil som «menneskelige feil» som den enkelte har et personlig ansvar for, vil mange kunne vegre seg for å rapportere om dette.
Deres tilsynserfaringer viser at det kan være utfordrende å skape nødvendig psykologisk trygghet i et arbeidsmiljø, noe som også samsvarer med internasjonale forskingsfunn. Helsetilsynet peker i sin rapport «Pasientskader – fortsatt muligheter for læring og forbedring» at det er et lederansvar å sørge for psykologisk trygghet i et arbeidsmiljø, og det krever kontinuerlig innsats.
Helsedirektoratet har opplevd stor interesse over flere år for temaet psykologisk trygghet. Deltakerrespons på konferanser og forespørsler om foredrag indikerer et behov og en interesse for å arbeide for at det er trygt å melde. Generelt er inntrykket at det fortsatt er uønsket variasjon, og et område med behov for stor oppmerksomhet og konkrete tiltak.
I Helsedirektoratets arbeid med utviklingen av guiden «Ivaretakelse etter uønskede hendelser» var «taushet» et fremtredende tema og uttrykk for at det ikke var åpenhet om uønskede hendelser mange steder. Flinkhetskrav eller ufeilbarlighetskultur omtales som en årsak. Men også her ble det gitt uttrykk for variasjoner, for eksempel mellom profesjoner. Kultur og ledelse ble fremhevet som helt grunnleggende for god ivaretakelse etter uønskede hendelser.
Barrierer for at det er trygt å melde utdypes i guiden [10]: ufin kommunikasjon og det å bli møtt med negative reaksjoner, hierarki som gjør det vanskelig å utfordre autoriteter, mangelfullt fokus på systemvariabler og forventninger om ufeilbarlighet. Dette finner man belegg for i forskning, men vi møter også gjenkjenning hos deltakere i forbindelse med kurs, konferanser og prosjekter. Betydningen av god ledelse understrekes også, og det gis uttrykk for at dette varierer i ganske stor grad.
Muligheter for pasienter, brukere og pårørende å melde har det vært lite oppmerksomhet på i litteraturen. Brukerrepresentanter melder om dårlige opplevelser, og behovet for å stå på for å bli hørt. Trygge rammer for pasienter, brukere og pårørende er noe som vektlegges i guide for ivaretakelse etter uønskede hendelser.
KULT – et kulturkompetanseprogram
En kultur hvor det er trygt å melde kan ikke vedtas, den må utvikles. Mange i tjenesten stiller spørsmål om hvordan en slik kultur bygges, og hvordan psykologisk trygghet skapes. KULT -kulturkompetanseprogram - i regi av Helsedirektoratet tilbyr opplæring av ressurspersoner som kan bistå lederne i sin virksomhet i å bygge kultur og skape psykologisk trygghet. Deltakerne får økt kunnskap om sammenhengene mellom kultur, psykologisk trygghet og pasientsikkerhet samt trening i konkrete metoder for å arbeide med kultur og arbeidsmiljø lokalt. Det er gjennomført fem kurs med ca. 30 deltakere pr kurs, og det planlegges en train-the-trainer modul for å sikre bærekraft og spredning. Deltakerne kommer fra hele landet, fra både spesialisthelsetjenesten og kommunal helse- og omsorgstjeneste.
Psykologisk trygghet er blitt et mye brukt begrep, og i praksisfeltet er det ulike oppfatninger og også misforståelser om hva det innebærer [10b]. Fagutvikling i forbindelse med KULT, der vi også bruker deltakernes erfaringer, tyder på at en modell med ulike grader eller stadier av psykologisk trygghet kan være nyttig. Tilbakemeldinger (og resultatene fra ForBedringsundersøkelsen) tyder på at det er forholdsvis greit å spørre når man er usikker på noe i jobben. Åpenhet om uønskede hendelser er derimot mer krevende. Skal det være trygt å melde, krever det høy grad av psykologisk trygghet.

ForBedringsundersøkelsen i spesialisthelsetjenesten
ForBedring er en årlig medarbeider- og arbeidsmiljøundersøkelse som gjennomføres i hele spesialisthelsetjenesten. Formålet er å gi overordnet styringsinformasjon og informasjon til bruk lokalt til forbedring av arbeidsmiljø og pasientsikkerhetskultur. Undersøkelsen ble utviklet av Helsedirektoratet i samarbeid med helseforetakene og eies i dag av de regionale helseforetakene. Den kartlegger pasientsikkerhet og arbeidsmiljø ned til lavest mulig organisatoriske nivå hvor det er én leder for en gruppe medarbeidere, som for eksempel sengeposter og poliklinikker.
Spørreskjemaet som benyttes ved undersøkelse ForBedring måler åtte faktorer som til sammen skal belyse pasientsikkerhetskultur og arbeidsmiljø. To faktorer – teamarbeidsklima og sikkerhetsklima – er hentet fra pasientsikkerhetskulturundersøkelsen Safety Attitudes Questionnaire (SAQ)
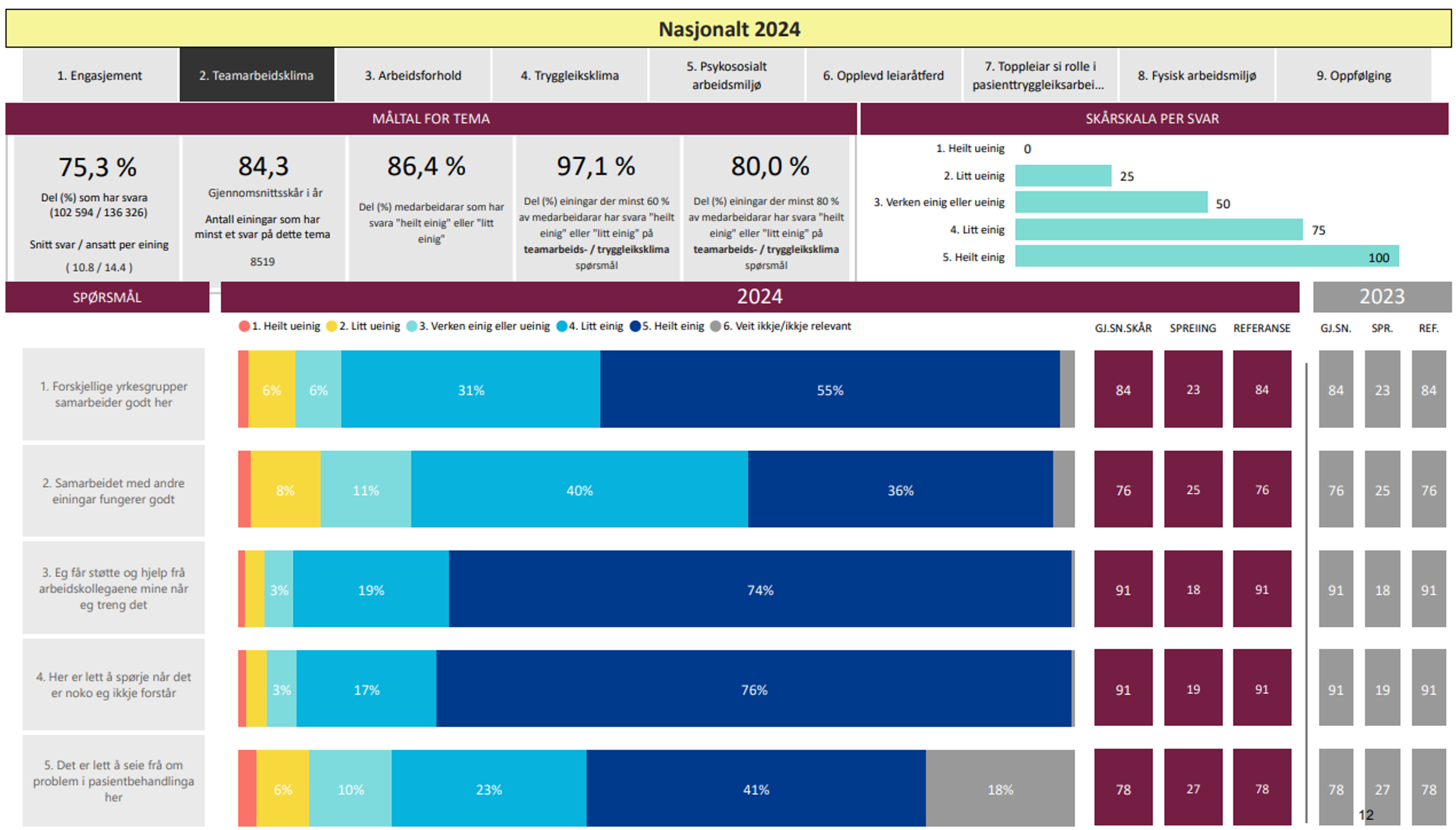
I det følgende viser vi resultatene på nasjonalt nivå for de to faktorene teamarbeidsklima og sikkerhetsklima [11]. Faktorene er hentet fra SAQ, men beregningsmetoden er en annen. Det medfører at måltallene i tabellen under er mer positive og viser mindre variasjon, enn metodikken som brukes i SAQ.
I kategorien teamarbeidsklima skårer respondentene i hvilken grad de er enig følgende påstander:
- Forskjellige yrkesgrupper samarbeider godt her.
- Samarbeid med andre enheter fungerer godt.
- Jeg får støtte og hjelp fra mine arbeidskolleger når jeg trenger det.
- Her er det lett å spørre når det er noe jeg ikke forstår.
- Det er lett å si fra om problemer i pasientbehandlingen her.
På en skala fra 1–6, hvor 1 er helt uenig og 4 og 5 litt eller helt enig, viser resultatene at til sammen vel 80 prosent svarer at de er litt eller helt enig disse utsagnene.
Når det gjelder faktoren sikkerhetsklima, er til sammen 86 prosent litt eller helt enig i utsagnene som utgjør denne faktoren:
- Jeg melder fra om avvik og hendelser som kan føre til skade eller feil.
- Det er trygt å si fra om kritikkverdige forhold her.
- Vi diskuterer åpent de feil og hendelser som oppstår for å lære av dem.
- Mine kolleger oppmuntrer meg til å si fra om jeg er bekymret for sikkerheten.
- Her blir medisinske feil (behandlingsrelaterte forhold som gir/kunne gitt negativt utfall for pasient) håndtert riktig.
- Jeg ville føle meg trygg hvis jeg var pasient her.
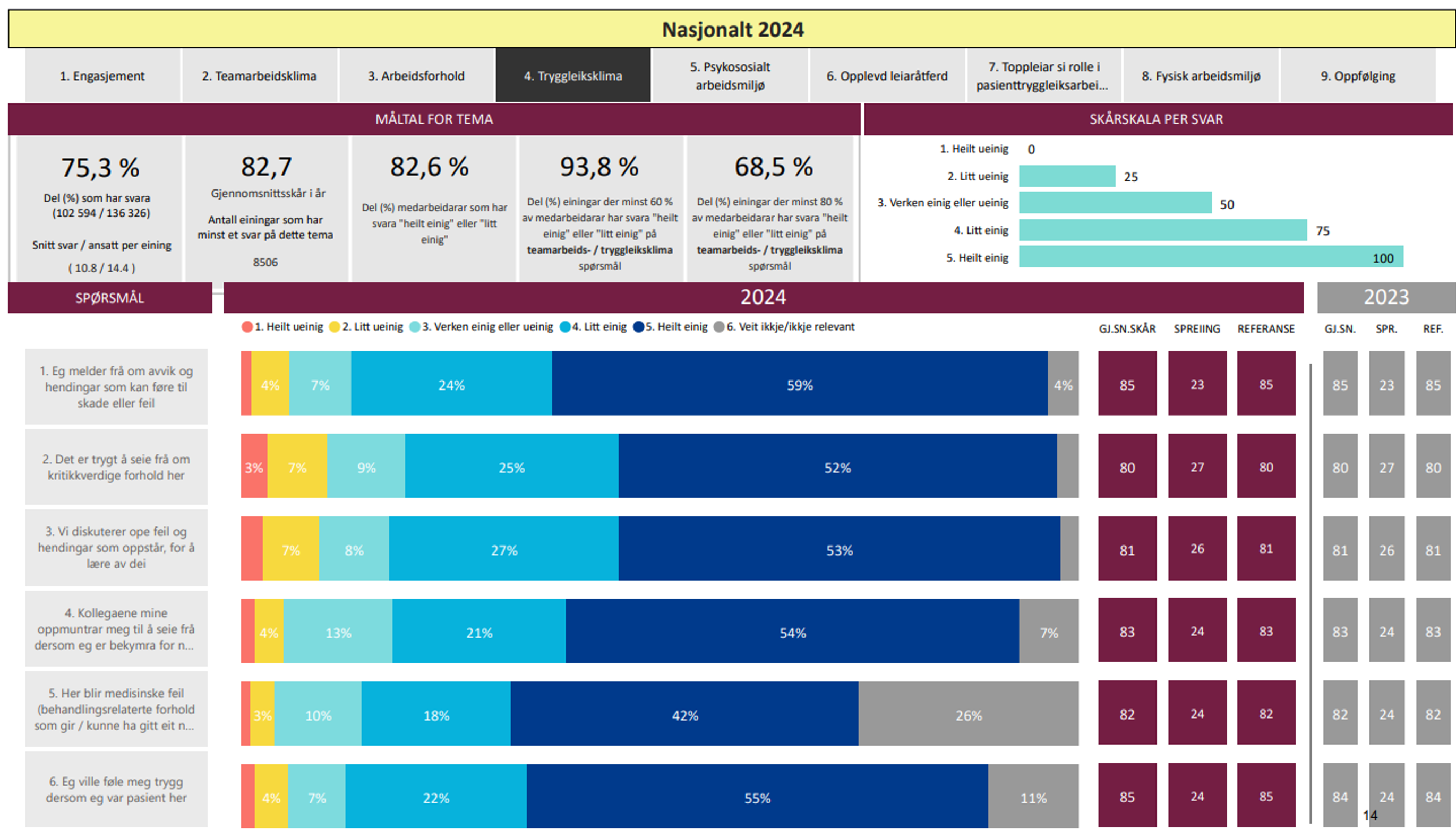
Resultatene på de enkelte spørsmålene varierer en del. Når det gjelder spørsmålet «her er det lett å spørre når det er noe jeg ikke forstår» svarer 75 prosent helt enig, mens 17 prosent svarer litt enig. Når det gjelder spørsmålet «det er trygt å si ifra om kritikkverdige forhold her» er 52 prosent helt enig, mens 23 prosent er litt enig. Dette er i samsvar med erfaringen nevnt tidligere, at det er enklere å stille spørsmål enn å påpeke feil eller noe kritikkverdig, og at det kan være nyttig med en modell som viser forskjellige nivåer eller stadier av psykologisk trygghet.
Resultatene er også oppgitt per helseforetak. Scatter-diagrammer for teamarbeidsklima og sikkerhetsklima gir et bilde av variasjonen. Hver trekant representerer en enhet. Y-aksen er andel svar i en enhet som er i kategoriene «litt enig» eller «helt enig». Her er et tilfeldig eksempel fra et middels stort sykehus.
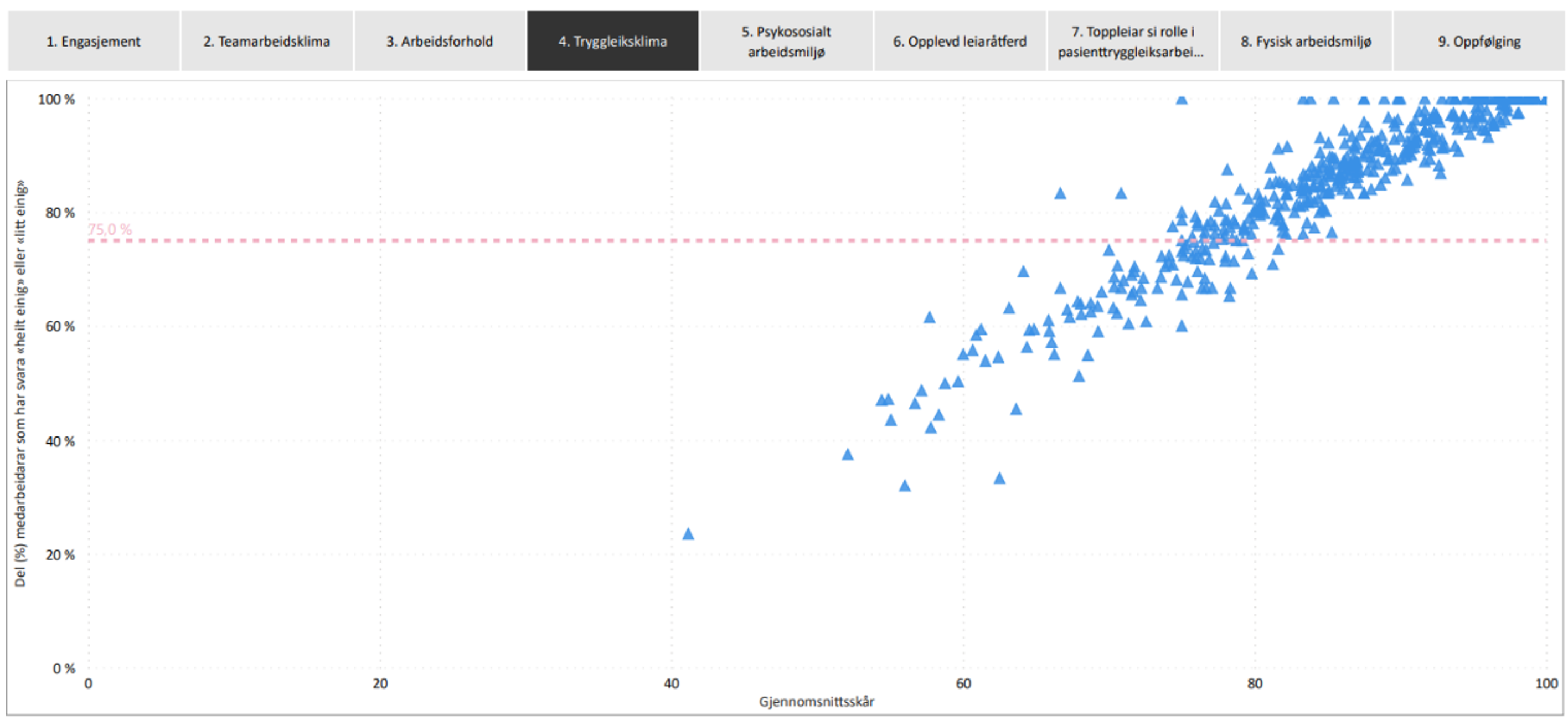
Flere enheter er under nivået for det som regnes som tilstrekkelig grad av godt sikkerhetsklima.
Beregningsmetoden i ForBedring er ikke den samme som for SAQ (Safety Attitudes Questionnaire) der disse to faktorene er hentet fra. Beregningsmetoden benyttet i ForBedring har i analyser gitt høyere skår på mange enheter enn SAQ. Dette er grunnen til at resultatene fra ForBedring ikke er tatt i bruk som nasjonal kvalitetsindikator. For helseforetakene har det vært viktig at beregningsmåten ikke endres blant annet for at målingene skal kunne sammenlignes over tid.
Norsk pasientskadeerstatning (NPE) har ved to anledninger kartlagt i hvor stor grad det er samsvar mellom sakene hvor NPE har funnet at det har vært svikt i ytelsen av helsehjelp og hvilke saker som har blitt meldt i helseforetakenes egne avvikssystemer. Første gang NPE gjorde denne kartleggingen var i 2018 og svarene den gangen ga et samsvar på 33 prosent. Ved neste måling i 2022 var samsvaret økt til 39 prosent. Ved begge undersøkelsene var det store forskjeller mellom både de ulike helseforetakene og innen ulike medisinske spesialiteter. Det er ikke å forvente 100 prosent samsvar, men at kun fire av ti pasientskader som fører til erstatning er meldt i interne avvikssystemer gjør at NPE stiller spørsmål ved om det lave samsvaret og store variasjonen kan ha årsak i en svak meldekultur og liten grad av åpenheten om pasientskader.
10-faktor-undersøkelsen i kommunene
10-FAKTOR er KS’ medarbeiderundersøkelse og et verktøy for utvikling av hele organisasjonen. Resultatene skal bidra til å danne grunnlag for medarbeider-, organisasjons- og lederutvikling i kommunene. Undersøkelsen er skreddersydd for kommunesektoren, den er forskningsbasert og i tråd med KS’ arbeidsgiverstrategi «Nyskapende arbeidsgivere».
Intensjonen er å måle faktorer som er avgjørende for at organisasjonen skal oppnå gode resultater, som å utvikle et godt mestringsklima (mestringsorientert kultur) og bidra til at ledere blir mestringsorienterte og som kan påvirkes gjennom målrettet utviklingsarbeid. Undersøkelsen omfatter, i tillegg til selve undersøkelsen, et grundig veiledningsmateriale for ledere til bruk i oppfølgingsarbeidet av resultatene. Materialet består av prosessverktøy og metoder ledere og medarbeidere i fellesskap kan benytte for å analysere resultatene, vurdere hva det er behov for å forbedre, sette mål og utvikle tiltak for å nå målene.
Vel 300 kommuner benytter 10-faktor-undersøkelsen som kartlegger følgende faktorer:
- indre motivasjon
- mestringstro
- autonomi
- bruk av kompetanse
- mestringsorientert ledelse
- rolleklarhet
- relevant kompetanseutvikling
- fleksibilitetsvilje
- mestringsklima
- prososial motivasjon
Undersøkelsen gir ikke informasjon om pasient- og brukersikkerhetskultur, psykologisk trygghet eller ytringsklima, noe som er helt sentralt for å kunne vurdere i hvilken grad målet om at det skal være trygt å melde nås.
Forslag til videre innsats for å nå målet om trygt å melde
Det er i dag ikke et godt nok informasjonsgrunnlag for å vurdere i hvilken grad det er trygt å melde hverken i spesialisthelsetjenesten eller spesielt i den kommunale helse- og omsorgstjenesten. Det er mange spredte kilder, og informasjonen er ikke samordnet. Bildet som tegnes er at et høyt nivå av psykologisk trygghet er nødvendig for god pasientsikkerhet, slik også litteraturen bekrefter, men det er grunn til å tro at det er stor variasjon i tjenesten, og at situasjonen noen steder også er bekymringsfull.
Det er behov for å styrke og utvide informasjonsgrunnlaget om i hvilken grad det er trygt å melde, både ved å utnytte eksisterende informasjon bedre og identifisere og tette informasjonsgap. Det er behov for undersøkelser, forskning og rapporter som går mer i dybden, og som analyserer data fra medarbeiderundersøkelser med hensyn til profesjoner, spesialiteter, typer virksomheter, lederspenn med relevante utfalls variabler samt målinger av psykologisk trygghet med validerte verktøy
Det er også behov for mer kunnskap om intervensjoner for å utvikle kultur.
I tillegg er det behov for:
- bedre tilgang til samordnet kunnskap om hvor trygt det er å melde. Målgruppene for denne informasjon inkluderer blant andre politisk ledelse, helsemyndighetene, ledere på alle nivå, helsepersonell, pasienter/brukere, akademia og allmennheten Informasjonen bør bygge videre på en triangulering av data, det vil si en kombinering av metoder og informasjonskilder
- styrket datagrunnlag, særlig for kommunal helse- og omsorgstjeneste gjennom måling av trygt å melde/psykologisk trygghet/ytringsklima og ev. andre pasientsikkerhetskultur variabler i forbindelse med eksisterende medarbeiderundersøkelser på en måte som ikke øker rapporteringsbyrden i tjenesten
- styrket datagrunnlag om hvorvidt pasienter, brukere, og pårørende opplever det som trygt å melde
[1] Nembhard IM, Edmondson AC. Making it safe: the effects of leader inclusiveness and professional status on psychological safety and improvement efforts in health care teams. Journal of Organizational Behavior. 2006;27(7):941-66.
[2] Arbeidstilsynet. Ytringsklima på arbeidsplassen https://www.arbeidstilsynet.no/arbeidsmiljo/ytringsklima-pa-arbeidsplassen/
[3] World Health Organization. Global patient safety action plan 2021–2030: towards eliminating avoidable harm in health care. Geneva: World Health Organization; 2021 2021. Contract No.: ISBN 978-92-4-003270-5.
[4] Edmondson A. Psychological Safety and Learning Behavior in Work Teams. Administrative Science Quarterly. 1999;44(2):350-83.
[5] Appelbaum NP, Dow A, Mazmanian PE, Jundt DK, Appelbaum EN. The effects of power, leadership and psychological safety on resident event reporting. Med Educ. 2016;50(3):343-50.
[6] Norsk Pasientskadeerstatning. Samsvar mellom pasientskader og saker som er meldt i avvikssystemer på sykehus. 2023.
[7] Ukom. Meldekultur og læring av uønskede pasienthendelser. Statens undersøkelseskommisjon for helse- og omsorgstjenesten; 2023 2023 March 23. Contract No.: ISBN 978-82-8465-030-2.
[8] Ukom. Pårørende sikrer trygg behandling. Funn fra Ukoms rapporter om ivaretakelse og involvering. Statens undersøkelseskommisjon for helse- og omsorgstjenesten; 2024.
[9] Helsetilsynet 2/2025; Pasientskader – fortsatt muligheter for læring og forbedring. Innsikter fra varsler om alvorlige hendelser 2020–2024
[10] Helsedirektoratet. Guide for ivaretakelse av pasienter, brukere, pårørende og medarbeidere ved uønskede hendelser.; 2024.
[10b] Førsund, J., & Kaada, K (2023). «Lederes utfordringer i arbeidet med psykologisk trygghet: Opplevelser av arbeidet med psykologisk trygghet i en norsk arbeidslivskontekst». Masteroppgave i strategi og ledelse ved Norges Handelshøyskole (Bergen).
[11] Helse Vest. RESULTATRAPPORT FORBEDRING Nasjonal rapport frå undersøkinga i 2024. 2025.