Populasjon
Populasjonen består av pasienter som var i kontakt med kommunal legevakt (trukket fra KPR) eller Oslo skadelegevakt (trukket fra NPR) i perioden 1. september til 31. oktober 2025. Det ble trukket maksimalt 309 tilfeldige pasienter per legevakt per måned, noe som innebærer at det totalt ble trukket 618 pasienter per legevakt. Inklusjonskriteriene var følgende:
- Pasienten skal være 16 eller eldre på tidspunktet for kontakt med legevakten.
- Pasienten skal ha gyldig fødselsnummer eller d-nummer.
- Fra KPR ble kun pasienter registrert med takst for enkel pasientkontakt, vanlig konsultasjon og digital konsultasjon (tekst, telefon, video), både på dagtid og kveld, samt ulike tilleggstakster knyttet til disse kontaktformene inkludert.
Følgende pasienter ble ekskludert fra utvalget:
- Pasienter under 16 år på tidspunktet for kontakten.
- Pasienter som var registrert som avdøde før utsendelse av spørreskjema.
- Pasienter som har reservert seg mot tilgjengeliggjøring av data fra KPR.
- Pasienter med sperret adresse på tidspunktet for utsendelse av spørreskjema.
- Pasienter som ble inkludert på et tidligere stadium i undersøkelsen (det vil si pasienter trukket i september for oktoberutvalget).
Kun den siste registrerte kontakten per pasient ble inkludert i det endelige datagrunnlaget. En pasient har derfor kun blitt trukket én gang og kun blitt knyttet til én legevakt i løpet av undersøkelsen.
Organisering av legevakt
Det er kommunenes ansvar å tilby en legevaktordning som sikrer befolkningens behov for øyeblikkelig hjelp (akuttmedisinforskriften §6) (Akuttmedisinforskriften, 2015). Kommunen har ansvar for alle som oppholder seg i kommunen og skal tilby hjelp ved ulykker og akutte situasjoner. Legevakttjenesten er, sammen med heldøgns medisinsk akuttberedskap, medisinsk nødmeldetjeneste, og psykososial beredskap og oppfølging, en del av kommunens plikt (helse- og omsorgstjenesteloven kapittel 3. § 3-2) (Helse- og omsorgstjenesteloven, 2011).
Landets kommunale legevakter varierer betydelig i organisering og størrelse. Geografisk plassering og bosetting påvirker hvordan legevaktene organiseres, og det er forskjeller i bruksmønster etter blant annet alderssammensetning i kommunen og befolkningens tilgjengelighet til både legevakt og fastlege. Legevaktaktiviteten påvirkes også av sesongvariasjoner. For eksempel vil legevakter som ligger i områder som er typiske feriedestinasjoner i perioder brukes av en langt større befolkning enn ellers i året. I tillegg vil type skade og sykdommer variere med årstidene.
Nasjonalt kompetansesenter for legevaktmedisin (NKLM) gir en oversikt over landets legevakter og legevaktsentraler, og inneholder opplysninger om organisering, bemanning og utstyr. Enheten i dette registeret er legevakt, ikke kommune. Per januar 2024 var det registrert 167 legevakter og 94 legevaktsentraler, som til sammen dekker alle Norges 357 kommuner. Legevaktene er videre organisert i legevaktdistrikt, som er geografisk definerte områder der en legevakt har ansvaret for akutt medisinsk hjelp (Nasjonalt legevaktregister, 2026, Allertsen&Morken, 2024). Det er denne inndelingen av legevakter som er brukt i denne nasjonale undersøkelsen som beskrives i denne rapporten.
Tabell 1 viser antall legevakter og gjennomsnittlig og median befolkningsstørrelse de dekker, inndelt i små, middels og store legevakter.
| Legevaktstørrelse (befolkning) | Legevakter | Befolkning1 | ||
|---|---|---|---|---|
| N | % | Gjennomsnitt | Median | |
Store (> 100 000) | 11 | 7 | 213 000 | 137 000 |
Middels (10 000-100 000) | 83 | 50 | 35 000 | 28 000 |
Små (< 10 000) | 73 | 44 | 4000 | 3000 |
En måte å håndtere ulikhetene mellom legevaktene med tanke på størrelse i rapporteringen, er å dele inn etter NKLMs inndeling: store, middels og små legevakter etter hvor mange innbyggere legevakten dekker. Tabell 1 viser at 11 (7 %) legevakter ble karakterisert som store, 83 (50 %) som middels og 73 (44 %) som små legevakter i 2024.
Spørreskjema
Spørreskjemaet består av totalt 65 spørsmål. Det inneholder spørsmål om pasientenes erfaringer med telefonkontakt og helsepersonellkontakt, samt erfaringer med tilgjengelighet og organisering, og enkelte bakgrunnsspørsmål.
Spørreskjemaet som brukes i undersøkelsen ble opprinnelig utviklet i perioden 2006–2012 av tidligere Nasjonalt kunnskapssenter for helsetjenesten og NKLM (Danielsen et al., 2008). Det er tidligere benyttet i en undersøkelse blant NKLMs Vakttårnlegevakter og brukes fremdeles av legevakter som gjennomfører lokale undersøkelser (Danielsen et al. 2012, NKLM, 2026). I forbindelse med denne nasjonale undersøkelsen er skjemaet revidert og oppdatert der det har vært behov. Den største endringen er inkludering av spørsmål om videosamtale. I tillegg omfatter undersøkelsen nå også spørsmål om egenvurdert helserelatert livskvalitet, målt ved måleinstrumentet EQ-5D-5L. Dette instrumentet inneholder fem spørsmål knyttet til fem dimensjoner av helse: mobilitet, personlig stell, vanlige aktiviteter, smerte/ubehag og angst/depresjon (EuroQol, 2026).
Det var kun mulig å svare elektronisk, og svarene ble lagret hos Tjenester for sensitive data (TSD) ved Universitetet i Oslo (UiO). En oversikt over spørsmål og svarkategorier i spørreskjema finnes i vedlegg.
Datainnsamling
Pasientene ble identifisert i KPR og NPR (for Oslo skadelegevakt) og invitert til å delta via Helsenorge.no. Svarene ble gitt gjennom Nettskjema. Hdir mottok en datafil med pasientenes fødselsnummer, prosjektspesifikt løpenummer og rapportert praksiskommune for legevaktkontakt til prosjektets område i TSD. Ved hjelp av fødselsnummer ble pasientene invitert til å delta i undersøkelsen gjennom Helsenorge.no. Her kunne de logge inn for å få mer informasjon om undersøkelsen og besvare spørreskjemaet. Det var også mulig å reservere seg, enten å trekke innsendt spørreskjema og/eller å reservere seg mot innhenting av bakgrunnsinformasjon. Spørreskjemaet var tilgjengelig på bokmål, nynorsk og engelsk, etter pasientens eget valg.
Invitasjon til å delta i undersøkelsen ble sendt ut 35-65 dager etter at pasienten hadde vært i kontakt med legevakten. Pasienter som hadde vært i kontakt med legevakt i perioden 1. - 30. september fikk invitasjon til å delta i begynnelsen av november, mens pasienter som var i kontakt med legevakt 1. – 31. oktober, fikk invitasjon til å delta i begynnelsen av desember. Det ble sendt ut to purringer i hver runde av undersøkelsen; første purring fem dager etter første utsendelse og siste purring ti dager etter første utsending. Spørreskjemaet var åpent for besvarelse i tre uker etter hver utsendingsrunde. Svar på spørreskjemaet og eventuelt innsendte reservasjonsskjema ble lagret i prosjektområdet i TSD.
Etter at innsamling av spørreskjemadata var avsluttet, ble to datafiler med bakgrunnsopplysninger – én fra KPR og én NPR – overført til Hdir. Vi mottok ikke bakgrunnsopplysninger om pasienter som hadde reservert seg mot dette. Bakgrunnsopplysningene inngikk i frafallsanalyser og justeringer for sammenligninger mellom legevakter. Følgende bakgrunnsopplysninger ble hentet inn:
Fra KPR og NPR:
- løpenummer
- kjønn
- alder i hele år
Fra KPR:
- for legevaktkontakten de ble trukket for:
- praksiskommune
- dato
- takstkode
- ICPC-2 tilstandskode
- om legevaktkontakten skjedde i arbeidstid eller ikke
- andre opplysninger om hele utvalget i perioden to år før legevaktkontakt:
- fastlegekontakter
- legevaktkontakter
- ICPC-2 tilstandskoder (kapittelnivå)
- gruppert kontakttype
Fra NPR:
- for legevaktkontakten de ble trukket for (Oslo skadelegevakt):
- dato
- ICD-10 tilstandskode
- om legevaktkontakten skjedde i arbeidstid eller ikke
- andre opplysninger om hele utvalget i perioden to år før legevaktkontakt:
- Charlson komorbiditetindeks
- kontakt med psykisk helsevern / tverrfaglig spesialisert rusbehandling (ja/nei)
Analyser
Frafallsanalyser
I spørreundersøkelser er det særlig to forhold knyttet til populasjonen som man må ta hensyn til. For det første vil det alltid være noen som ikke svarer og enkelte grupper svarer oftere enn andre. For det andre kan sannsynligheten for å bli trukket ut til å delta variere betydelig. I denne undersøkelsen er det for eksempel stor forskjell på størrelsen på legevaktene. Siden det maksimalt blir trukket 618 tilfeldige pasienter per legevakt for september og oktober, og legevaktene behandler svært ulike mengder pasienter per måned, vil sannsynligheten for å bli trukket også variere en god del.
Til sammen kan disse to faktorene – ulik svarprosent og ulik trekkesannsynlighet – påvirke hvor representative resultatene i undersøkelsen blir. For å sikre at resultatene mest mulig gjenspeiler hele populasjonen har dataene blitt vektet basert på trekkesannsynlighet og svarsannsynlighet. Trekkesannsynlighet beregnes som andelen pasienter som ble trukket ut til å delta av det totale antallet valgbare pasienter behandlet ved den aktuelle legevakten i perioden på det tidspunktet utvalget ble trukket fra registeret. For å beregne svarsannsynlighet brukes en teknikk som heter "response homogeneity groups” (Särndal, 1992). Denne teknikken innebærer å dele inn populasjonen i grupper som har tilnærmet lik svarsannsynlighet basert på relevante bakgrunnsvariabler.
Vektingen medfører at svarene fra pasienter som er trukket ut fra store enheter (med lavere trekkesannsynlighet) og de som svarer sjelden (lavere svarsannsynlighet) tillegges mer vekt.
Faktoranalyser og indikatorer
Faktoranalyse er en statistisk metode som brukes til å identifisere underliggende faktorer, dimensjoner eller grupper av spørsmål som kan forklare samvariasjon i et datasett. Slike faktorer kaller vi indikatorer. De er mer robuste mål enn enkeltspørsmål. Indikatorene Telefonkontakt, Erfaringer med legene på legevaktlokalet, Erfaringer med sykepleierne på legevaktlokalet og Organisering og ventetid ble opprinnelig beregnet for en tilsvarende undersøkelse blant pasienter som hadde vært i kontakt med legevakt i 2009 (Garratt et al., 2010). I tillegg inkluderte vi spørsmål knyttet til pasienterfaringer med Videosamtale, som ga grunnlag for den femte indikatoren.
Vi gjennomførte konfirmerende faktoranalyser for å vurdere om det var behov for endringer i de fire etablerte indikatorene. Den femte indikatoren (Videosamtale) hadde et lavt antall svarere og ble ikke inkludert i faktoranalysen. For å vurdere intern konsistens beregnet vi Cronbachs alfa for alle fem indikatorene.
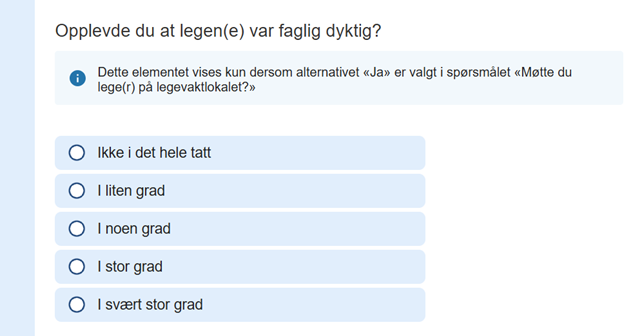
Spørsmålene som inngår i indikatorene, er formulert som vist i figur 1 nedenfor. Svaralternativet "Ikke i det hele tatt" gis verdien 1 og er den mest negative vurderingen. Deretter blir svaralternativene mer og mer positive fram til "I svært stor grad", som gis verdien 5. Når vi konstruerer indikatorer omregnes verdiene til 0–100, hvor 100 er mest positivt. Dersom en indikator får en skår på 75, tilsvarer dette at pasientene i gjennomsnitt har svart "I stor grad" på alle spørsmålene som inngår i indikatoren. Dette anses å være en positiv vurdering. For detaljert beskrivelse av hvordan indikatorene er konstruert, se vedlegg 3.
Av hensyn til anonymitet presenterer vi ikke resultater for enheter hvor det er færre enn 5 svarere. Resultater vises heller ikke hvis den statistiske usikkerheten er stor, her definert som standardavvik større enn 6.
Bakgrunnsvariabler og justeringer
Ulik sammensetting av pasienter ved de ulike legevaktene kan gjøre sammenligning mellom legevaktene utfordrende, ettersom ulike pasientgrupper kan oppleve de mottatte tjenestene på ulike måter. Det er derfor nødvendig å justere for slike skjevheter når resultatene fra forskjellige legevakter skal sammenlignes. Valget av justeringsvariabler er gjort ved å se på sammenhengen mellom bakgrunnsvariabler og indikatorer. Avhengig av type variabel så vi på denne sammenhengen ved hjelp av lineær regresjon, ANOVA og t-tester. For å identifisere signifikante forskjeller mellom grupper innad i en variabel, f.eks. sivilstand eller utdanning, er det brukt parvis t-test med Bonferroni-korreksjon og lineær regresjon.
Beregning av indeks for EQ-5D-5L
Nytt i denne undersøkelsen er også måleinstrumentet EQ-5D-5L, som gir informasjon om hvordan pasientene vurderer sin helserelaterte livskvalitet på tidspunktet da de fylte ut skjemaet. Den er basert på fem spørsmål/dimensjoner av helse: spørsmål om mobilitet, personlig stell, vanlige aktiviteter, smerter/ubehag og angst/depresjon.
For hver av dimensjonene kan pasienten gi en skår fra 1–5, der 1 er beste mulige helse og 5 er dårligst mulig helse. EQ-5D-5L-svarene blir deretter omregnet til en indeksskår per pasient. Dette gjøres ved å trekke alle avvik fra best mulig helse (der man svarer noe annet enn 1) ifra en indeksskår som representerer best mulig helserelatert livskvalitet. Verdien av hvert avvik fra best mulig helse per dimensjon er basert på befolkningens vurdering av hvilke av disse spørsmålene, og forskjeller mellom svarkategoriene, som har størst betydningen på helserelatert livskvalitet (Garratt et al., 2025). Indeksen kan gå fra -0,453 til 1, der 1 er beste mulige skår og alt under 0 regnes som verre enn død. En person som har svart best mulig helse på alle fem dimensjoner av helse vil ha en indeksskår for helserelatert livskvalitet på 1, mens personer som har oppgitt problemer på minst én av de fem dimensjonene vil ha en indeksskår mindre enn 1.
Begrensninger med metoden
KPR bygger på regninger (refusjonskrav) oversendt fra Kontroll og utbetaling av helserefusjoner (KUHR)-fagsystemet. Hverken i KPR eller KUHR er det entydig informasjon om navn eller organisasjonsnummer for de 167 kommunale legevaktene. KPR inneholder heller ikke virksomhetssertifikatet til avsender av regningene, slik KUHR gjør. Prosjektet tok derfor utgangspunkt i rapportert praksiskommune for å tilordne regningen til legevakt ved bruk av oversikten til Nasjonalt kompetansesenter for legevaktmedisin (NKLM).
Rapportert praksiskommune er basert på hvilken praksis kravet er blitt koblet til, enten automatisk eller av saksbehandler. Denne metoden vil kunne gi feil dersom praksiskommune og avsender ikke stemmer overens, for eksempel dersom legen er registrert med en annen legevaktpraksis enn avsenders virksomhetssertifikat. I slike tilfeller kan legevaktkontakten bli knyttet til feil legevakt. I tillegg er oversikten til NKLM en forenkling av hvordan legevaktene i praksis organiserer seg, både gjennom døgnet og gjennom året, samt hvilke kommuner som inngår i et legevaktsdistrikt, som også kan føre til at regninger blir knyttet til feil legevakt.
En god del av utvalget har vært i kontakt med legevakt flere ganger i løpet av høsten 2025. Prosjektet ba pasientene om å svare for siste legevaktkontakt den aktuelle måneden de ble trukket for. Det kan likevel være tilfeller der pasienter har svart med utgangspunkt i en annen legevaktkontakt. Dersom de var i kontakt med en annen legevakt enn den de ble trukket for, vil spørreskjemasvarene bli knyttet til feil legevakt.
En betydelig andel av utvalget (10,7 %) var ikke kontaktbare via Helsenorge.no. Median alder for disse var 77 år. Andelen som ikke var kontaktbare varierte fra 0 % ved Fedje og Træna legevakt til 38,5 % ved Værøy legevakt (der median alder var 81 år for de som ikke kunne kontaktes).
I Råde kommune ligger nasjonalt ankomstsenter for asylsøkere. Blant pasienter registrert med praksiskommune Råde og tilordnet Mosseregionens legevakt var hele 95,7 % ikke kontaktbare via Helsenorge.no. Median alder blant ikke kontaktbare i Råde var 39 år.
Av utvalget i brukererfaringsundersøkelsen som var kontaktbare, gikk kun 50,7 % videre til informasjonsskriv om undersøkelsen. Dette kan tyde på at mange ikke har forholdt seg til meldingen de fikk om undersøkelsen.