Resultatmål 4 i opptrappingsplanen for psykisk helse er at barn og unge som henvises til psykisk helsevern får tilbud om en vurderingssamtale for avklaring av videre oppfølging i spesialisthelsetjenesten eller den kommunale helse- og omsorgstjenesten.
4.1 Oppsummering
Status for mål om at barn og unge som henvises til psykisk helsevern får tilbud om en vurderingssamtale for avklaring av videre oppfølging er i denne omgangen kartlagt gjennom en spørreundersøkelse gjennomført blant aktuelle poliklinikker i de ulike helseregionene. Basert på tidligere arbeid på dette området har vi definert to ulike modeller (pasientsamtale og henvisingsdialog) som kan være særlig aktuelle for hvordan oppdraget om vurderingssamtale løses i klinikken. Vi har bedt de ulike poliklinikkene rapportere på hvilken av disse modellene de benytter og deres erfaring med disse.
Vi finner at de aller fleste poliklinikkene har en etablert praksis for vurderingssamtale, hovedsakelig i form av en pasientsamtalemodell eller en kombinasjon av både pasientsamtale og henvisningsdialog. Til tross for store ulikheter mellom modellene, inkludert hvilke pasienter de gjelder for og hvilken erfaring de ulike poliklinikkene har med disse, beskrives mange positive effekter, både for pasientene og poliklinikkene.
Betydelig variasjon i praksis, også innad de ulike modelltypene, særlig med tanke på registreringspraksis og rettighetsavklaring, representerer likevel en betydelig utfordring i den videre oppfølgingen av dette målet i aktivitetsdata.
4.2 Bakgrunn
Resultatmål 4 i opptrappingsplanen er at barn og unge som henvises til psykisk helsevern får tilbud om en vurderingssamtale for avklaring av videre oppfølging i spesialisthelsetjenesten eller den kommunale helse- og omsorgstjenesten. Det konkretiseres også at det normalt ikke skal forekomme avslag kun basert på skriftlig henvisning.
Målet beskrives som et ledd i regjeringens ønske om å bidra til å styrke kvaliteten og bedre tilgjengeligheten til tjenester for mennesker med psykiske plager og lidelser, og et grunnlag for bedre samarbeid mellom kommune og spesialisthelsetjeneste. Oppdraget om vurderingssamtale for alle henvisinger til psykisk helsevern for barn og unge (PHBU) ble lansert i 2022.
Det ble ikke lagt strenge premisser for hvordan oppdraget skulle løses, og flere steder var det allerede gjennomført tiltak for å styrke prosessene rundt avklaring av barn og unge henvist eller vurdert henvist til PHBU.
Det er flere eksempler på ulike prosjekter og praksis ute i helseregionene som har eller har hatt som mål å bedre samarbeidet mellom helsetjenestene og kommunene, eller på andre måter kvalitetssikre avklaringsprosessene knyttet til barn og unge med psykiske helseplager.
I Helse Sør-Øst har for eksempel initiativ som «Inntak ute» og «Dialogbasert felles inntak» lagt til rette for et tett og systematisert samarbeid mellom poliklinikkene i barne- og ungdomspsykiatrien (BUP) og kommunene rundt henvisningsprosessen. Målet har vært å sikre presise henvisinger, at helsehjelp ytes på riktig nivå og at barn og unge med et reelt behov for BUP sine tjenester ikke får avslag på sine henvisninger.
Andre tilnærminger har hatt et større fokus på pasientinvolvering og spesialistenes rolle i å tidlig vurdere pasienten og henvisningsrunnlaget. BUP Ahus og poliklinikkene tilknyttet Universitetssykehuset Nord Norge har for eksempel praktisert hhv. «All inn» og CAPA-modellen, som i ulik grad legger opp til at alle barn og unge som henvises enten tas inn eller inviteres til en samtale eller utredning.
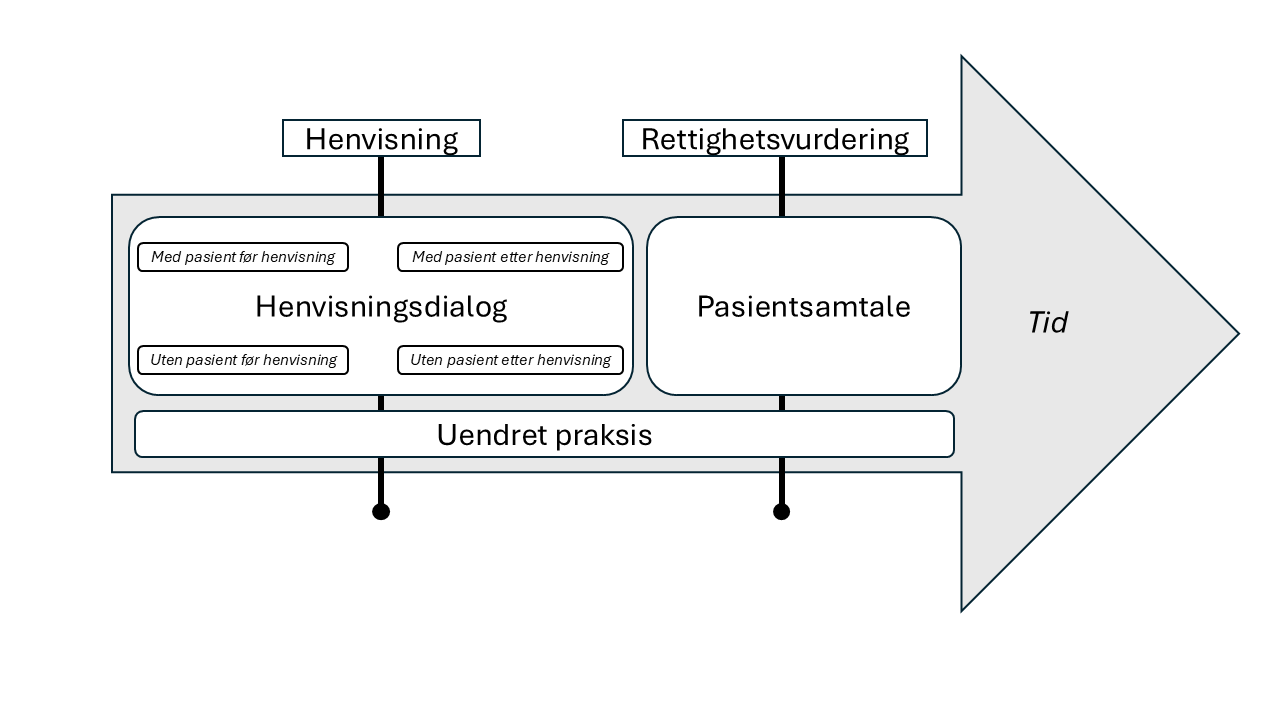
Basert på disse, samt annet tidligere arbeid på dette feltet, kan man definere to grovkategorier av ulike tilnærminger for å løse oppdraget om vurderingssamtaler ute i klinikken, hhv. «pasientsamtale» og «henvisningsdialog» (figur 4.1).
Pasientsamtalemodellen legger til grunn at pasienter som er henvist får en samtale ved poliklinikken, hvor det vurderes om pasienten skal få videre vurdering og behandling hos spesialist, eller i en annen instans. Denne samtalen kan gjennomføres før eller etter rettighetsvurdering.
Henvisningsdialogmodellen legger til grunn at poliklinikken har en avtale med kommunale instanser av typen dialogbasert felles inntak, eller at man praktiserer ulike typer inntaksmøter eller samtaler med henviser (og eventuelle andre relevante aktører), som kan skje før eller etter en eventuell henvisning.
4.3 Kartlegging
I første rapportering på dette resultatmålet i opptrappingsplanen ønsket vi å gjennomføre en primær kartlegging av hvordan oppdraget om vurderingssamtaler ble løst i klinikken og hvilke erfaringer som har blitt gjort underveis. Vi la til grunn at det kunne være forholdvis stor variasjon i hvordan poliklinikkene har løst oppdraget og hvordan dette eventuelt ble forstått å være annerledes fra, eller forenlig med, allerede etablert praksis ved de ulike poliklinikkene.
Via kontakter i de regionale helseforetakene sendte vi ut et spørreskjema til de ulike poliklinikkene i psykisk helsevern for barn og unge (PHBU). Vi ba om at besvarelsene ble gitt av enten en leder eller andre med god gjenskap til driften ved den respektive poliklinikken.
I spørreskjemaet måtte respondenten angi hvilken modell som blir praktisert ved deres poliklinikk. Respondenten kunne også velge å svare «annet» eller «uendret praksis». Ut ifra hvilket alternativ som ble valgt fikk man deretter tilpassede oppfølgingsspørsmål.
I de tilfellene en poliklinikk praktiserte både pasientsamtaler og henvisningsdialog måtte man fylle ut spørreskjemaet to ganger. Disse besvarelsene ble klassifisert som kombinasjonsmodell. Kategoriene annet og uendret praksis ble i stor grad definert basert på besvarelsene som bli gitt innenfor disse. Annet-kategorien omfattet i hovedsak beskrivelser av delvis implementerte varianter av pasientsamtale eller henvisningsdialog. Uendret praksis-kategorien omfattet i hovedsak poliklinikker som har valgt å ikke innføre en konkret modell, men som likevel, og i tråd med tidligere praksis, av og til kontakter henviser for supplerende informasjon [15].
4.4 Resultater
Vi presenterer de kvantitative og kvalitative funnene fra spørreundersøkelsen separat. Der metodiske grep er tatt for å sikre og beskrive representativitet for de kvantitative resultatene, er de kvalitative funnene i hovedsak tematiske oppsummeringer av besvarelsene gitt i de åpne tekstfeltene i spørreundersøkelsen. Her må man ha med seg at det er stor grad av variasjon i hvor utfyllende respondentene har svart i disse delene av undersøkelsen og derfor usikkerhet knyttet til hvor representative disse er. Enkelte respondenter har for eksempel ikke svart i det hele tatt, mens andre har gitt lengre besvarelser med flere perspektiver og konkrete eksempler fra praksis.
Kvantitative funn
Kompletthet
Respondentene ble spurt om å oppgi hvilken poliklinikk de svarte på vegne av. De stod også fritt til å svare på vegne av flere poliklinikker.
For å sikre at resultatene er mest mulig representative er besvarelsene sammenstilt basert på behandlingstedkode fra NPR. Alle poliklinikker med aktivitet i PHBU skal være tilknyttet en unik behandlingstedkode. I noen tilfeller er flere poliklinikker tilknyttet samme behandlingstedkode.
Å benytte behandlingsstedkode muliggjør et estimat av den totale populasjonen av aktive poliklinikker i PHBU, samt omfanget av aktivitet (for eksempel antall polikliniske konsultasjoner) ved hvert enkelt behandlingssted. Dette gjør det igjen mulig for oss å si noe om svarprosenten for spørreundersøkelsen og hvor representativ den er, samt å koble informasjon fra spørreundersøkelsen mot aktivitetsdata.
Ulempen med å sammenstille besvarelsene på «behandlingsted-kode'» er at man potensielt vil måtte slå sammen to eller flere separate eller tilsynelatende uavhengige besvarelser kun fordi de sokner til samme behandlingsted. Det kan også være utfordringer knyttet til det å gjøre informerte vurderinger av hvorfor eventuelle behandlingsted-koder ikke er representert i spørreskjemadataene. For enkelte poliklinikker, som for eksempel kun ser viderehenviste pasienter, vil ikke vurderingssamtaler være relevant.
Region | Antall poliklinikker PHBU (2023) | Antall (%) representert i spørreundersøkelsen |
|---|---|---|
Helse Midt | 11 | 9 (82) |
Helse Nord | 18 | 15 (83) |
Helse Sør-Øst | 40 | 28 (70) |
Helse Vest | 17 | 16 (94) |
Total | 86 | 68 (79) |
Vi finner en relativt god kompletthet for datagrunnlaget, med ca. 80 prosent av landets poliklinikker med registrert aktivitet i PHBU representert i spørreundersøkelsen (tabell 4.1). Det er likevel noe geografisk variasjon, med andelsmessig lavest dekning i landets største region (Helse Sør-Øst, 70 prosent), og best dekning i Helse Vest (94 prosent) [16].
Valg av modell, samt variasjoner i praksis
Av de 68 poliklinikkene som har besvart spørreundersøken, oppgir de aller fleste å ha en praksis for vurderingssamtale (87 prosent; se tabell i vedlegg A)). Det er likevel noe variasjon i valg av type modell og hvordan disse fordeler seg i regionene. Pasientsamtalemodellen er den vanligste, enten som den eneste modellen (n = 33, 49 prosent), eller som en del av en kombinasjonsmodell (n = 14, 21 prosent). Kun 20 prosent (n = 12) oppgir å kun praktisere henvisningsdialog. På regionsnivå synes unntaket fra denne trenden å være Helse Midt-Norge, hvor pasientsamtalemodellen i sum er mindre utbredt enn henvisningsdialog. Kombinasjonsmodellen er mest utbredt i Helse Sør-Øst, og relativt lite brukt i de øvrige helseregionene.
Kun et mindretall (22 prosent) oppgir at modellen de benytter gjelder alle henviste pasienter. Hvilke pasienter vurderingssamtalepraksisen kan forstås å gjelde for er videre belyst i de kvalitative resultatene. Over 80 prosent oppgir at de også før 2022 hadde en praksis som var lignende eller tilvarende pasientsamtale eller henvisningsdialog.
Blant poliklinikkene med pasientsamtalemodell var det også noe variasjon i hvordan disse samtalene blir registrert, samt hvorvidt de blir gjennomført før eller etter rettighetsavklaring. Om lag halvparten av de med henvisningsdialog oppga at disse blir registrert på en eller annen måte [17].
De fleste med henvisingsdialog (85 prosent) oppga også at disse vanligvis foregår på vegne av flere pasienter. Dette, samt svarene gitt i et eget spørsmål i undersøkelsen på hvilke aktører som typisk deltar i henvisningsdialogene, kan forstås som at disse svært sjeldent involverer pasienten.
Kvalitative funn
I dette delkapitlet oppsummerer vi ulike perspektiver som respondentene har trukket frem i sine besvarelser om hvordan innføringen av de ulike vurderingssamtale-modellene har påvirket arbeidsflyten i avdelingen, samt hvordan de ulike modellene oppleves å påvirke hvorvidt pasientene får rett hjelp til rett tid. Vi har også spurt, i de tilfellene man oppgir at modellen ikke gjelder alle henviste pasienter, om et mer utfyllende svar på hvilke pasienter disse gjelder for ved deres avdeling.
Pasientsamtale
Hvilke henvisninger
Det nevnes flere generelle kriterier som er aktuelle for å selektere henvisninger for pasientsamtale. Et typisk eksempel er tvilsomme eller mangelfulle henvisninger. Dette kan være henvisninger som gir adekvat informasjon om mistanken om psykisk uhelse og funksjonssvikt, men hvor det likevel er tvil om rett behandlingsnivå; eller mangelfulle henvisninger hvor all informasjon ikke er tilgjengelig, men hvor det likevel er indikasjon for hjelp i spesialisthelsetjenesten. Pasientsamtaler kan også være særlig aktuelt for pasienter hvor det er usikkerhet knyttet til rettighetsvurdering, hastegrad (inkludert symptomtrykk eller funksjonsnedsettelse) eller motivasjon. Generelt kan man si at usikkerhet knyttet til behandlingsnivå, om pasienten skal ha behandling hos BUP eller i førstelinjetjenesten, er en viktig utløsende faktor for om man velger å kalle inn til pasientsamtale eller ikke.
Av mer spesifikke tilfeller nevnes også rehenviste pasienter med tidligere historikk og ustabilt oppmøte, samt ungdommer henvist for ADHD, men hvor det er gjort lite kartlegging i førstelinjetjenesten, som særlig aktuelle for avklaring gjennom pasientsamtale.
Positive effekter
Det beskrives flere positive effekter av pasientsamtalemodellen. Disse inkluderer bedre og mer faglig forsvarlige inntaksvurderinger, bedre arbeidsflyt og raskere avklaring. Det er en opplevelse at modellen sikrer at barna/ungdommene får riktig hjelp til riktig tid. Videre nevnes også at en åpen og god dialog med pasienten og foreldrene i en tidlig fase både kan være terapeutisk og betryggende, og også gjøre det lettere å akseptere at det videre tilbudet kan være et annet sted i de tilfellene man lander på at pasienten ikke skal følges opp videre i spesialisthelsetjenesten. Noen oppgir at man med pasientsamtalemodellen tar inn flere pasienter enn tidligere, eller at avslagsprosent har blitt lavere, men også at man opplever en sikring av oppfølging på kommunalt nivå dersom BUP ikke kontinuerer oppfølging. De stedene hvor det har blitt gjennomført brukerundersøkelser, pekes det på at disse viser at både foreldre, pasienter, samarbeidspartnere og medarbeidere er veldig fornøyde.
Negative effekter
Mye av det som problematiseres med pasientsamtalemodellen har med ressurser å gjøre. Noen beskriver en opplevelse av mye ekstraarbeid, spesielt knyttet til registering og følgeeffekter som opparbeiding av interne ventelister, eller at det er utfordrende å frigjøre nødvendige ressurser for å gjennomføre pasientsamtaler. Det er også bekymring for at ressurser brukt på å avklare pasientgrupper med mild til moderat sykdom kan gå på bekostning av de med større behov.
At pasientsamtalene ofte må gjennomføres på kort varsel (for å være innenfor fristen for rettighetsavklaring) kan også gi utfordringer, særlig i områder med lang reisevei.
Henvisningsdialog
Hvilke pasienter?
Også for henvisningsdialog nevnes tvilstilfeller (særlig knyttet til valg av behandlingsnivå eller rett til helsehjelp) og uklare henvisninger som viktige kriterier for å gå inn i en slik prosess. Barn som av ulike grunner tas opp i samarbeidsmøtene med kommunene eller tilfeller valgt av kommunale konsultasjonsteam nevnes som eksempler. Dette kan også inkludere barn/ungdommer/familier som har bitt avvist hos spesialist, men hvor det likevel er tydelig behov for et tilbud i førstelinjen.
Det understrekes også at det kan være stor variasjon mellom kommunene i hvilke pasienter som er kandidater for henvisingsdialog, basert for eksempel på størrelse, tilbud og ulike samarbeidsformer.
Erfaringer
Det beskrives i hovedsak positive og svært få negative erfaringer med henvisningsdialog-modellen. Det nevnes blant annet at møtene mellom spesialist, henviser og/eller kommunale instanser oppleves som et utgangspunkt for veiledning, samarbeid og koordinering (som igjen gir bedre henvisinger), samt mer lik vurderingspraksis mellom BUP og førstelinjen. Gjennom møtene får man et mer helhetlig bilde av barnets vansker og hvilke tiltak som er prøvd ut tidligere. Informasjon fra ulike instanser gir et bedre grunnlag for å vurdere rett til helsehjelp og hvilket nivå pasienten får best hjelp på. Pasienten får raskere hjelp på riktig nivå og unngår unødvendige avvisninger og rehenvisninger.
Andre betraktninger
På slutten av spørreskjemaet var det en mulighet for respondentene å komme med ytterligere utdyping av sine tidligere svar. Her var det også flere viktige perspektiver som kom frem.
Flere av disse er knyttet til dette med rettighetsvurdering, som igjen henger sammen med flere andre aspekter. Det uttrykkes for eksempel bekymring for at samtaler som gjennomføres før rettighetsvurdering kan medføre gratisarbeid, uten refusjon eller målbar aktivitet. Det etterlyses bedre registreringssystemer, retningslinjer og definisjoner for hvordan vurderingssamtaler skal kodes og gjennomføres.
Videre beskrives også et behov for flere møter på systemnivå med kommunene, samt et økt fokus på samarbeid med kommunene også for å sikre riktig oppfølging av pasienter som tilbakeføres fra spesialisthelsetjenesten.
Fastlegens rolle i henvisingskjeden, og særlig deres manglende kobling opp mot kommunale hjelpetjenester, problematiseres også. Mange av de direkte henvisingene til spesialisthelsetjenestene, og som ofte omgår etablerte samarbeidsmodeller eller eksisterende kommunale tilbud, oppleves ofte å komme fra fastlegene.
Tilfeller av ulik praksis, for eksempel at én BUP har en all-inn modell som gir alle henviste pasienter rett til helsehjelp, mens andre fortsatt praktiserer en kriteriebasert tilnærming til rettighetsvurdering, nevnes også som en potensiell utfordring og noe som kan føre til skjevheter i hvilke pasienter som tas inn ved ulike poliklinikker.
Noen peker også på at de har hatt et langt samarbeid med kommunene i sitt opptaksområde og at det å se oppstartsdato for de ulike modellene først og fremst i sammenheng med innføringen av opptrappingsplanen er noe misvisende.
[15] Det er stor variasjon også blant poliklinikkene som vedkjente seg en pasientsamtale eller henvisningsdialog modell mtp hvordan og når de ulike modellene ble implementert. Dette antyder et element av vilkårlighet knyttet til hvorvidt en respondent som svarer på vegne av en poliklinikk som for eksempel bare har en delvis implementert pasientsamtalemodell, eller som over mange år har praktisert en variant av henivisningsdialog vil klassifisere sin besvarelse som enten «annet» eller «uendret praksis» i stedet for hhv pasientsamtale eller henvisningsdialog. I enkelte tilfeller, hvor det var åpenbart ut ifra respondentens beskrivelse av praksis at vedkommende enten hadde misforstått eller klassifisert feil, tok vi kontakt og ba om at besvarelse ble fylt inn på nytt.
[16] Helse Vest og Sør-Øst har levert supplerende informasjon for å korrigere grunnlaget brukt for å beregne antall relevante poliklinikker per region, noe som må forventes å påvirke estimatet for kompletthet
[17] Særlig for spørsmålene som omhandlet registrering var det også en del respondenter som enten ikke svarte, oppga at disse ikke ble registrert eller svarte flere alternativer.