Generelt om kreft hos barn
Dette pakkeforløpet omfatter kreft hos barn og unge opptil 18 år. I Norge diagnostiseres rundt 235 barn/ ungdommer årlig med kreft. Rundt 150 av disse er under 15 år.
Kreft hos barn skiller seg fra kreft hos voksne på flere måter:
- De vanligste kreftformene hos barn er leukemi og hjernesvulster med rundt en tredel hver. Den siste tredelen er alle andre svulsttyper, blant annet lymfom, Wilms tumor og nevroblastom
- Prognosen ved barnekreft er god, med langtidsoverlevelse på rundt 80 prosent
- Prognosen er avhengig av type kreft og utbredelse ved diagnosetidspunkt
Kreft hos barn innbefatter et stort antall kreftformer. I Pakkeforløp for kreft hos barn omtales diagnostikk, utredning og behandling for fire ulike pasientgrupper basert på sykdomstype og lokalisasjon. Andre kapitler og avsnitt omhandler kreft hos barn samlet.
De fire sykdomsgruppene som beskrives er:
- Leukemi
- Kreft i hjerne og ryggmarg
- Lymfekreft på halsen
- Kreft i thorax, abdomen, skjelett og bløtdeler
Nasjonalt handlingsprogram
All utredning og behandling ved kreft hos barn foregår i henhold til Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølgning av kreft hos barn som utgis av Helsedirektoratet.
Utredning og oppstart av behandling foregår i all hovedsak ved barneonkologiske avdelinger ved OUS, Haukeland, St. Olav og UNN, ved CNS svulster i nært samarbeide med eller i regi av nevrokirurgisk avdeling. Disse avdelingene har hovedansvar for behandlingen – i samarbeid med andre aktuelle spesialiteter som radiologi, anestesiologi, patologi, stråleterapi, kirurgi, ortopedi, ØNH med flere. Deler av behandlingen skjer ved lokale barneavdelinger i samarbeid med den barneonkologiske avdelingen.
De fleste barn behandles i henhold til internasjonale behandlingsprotokoller eller – retningslinjer fra SIOP (Société Internationale d'Oncologie Pédiatrique), NOPHO (Nordic Society of Paediatric Haematology and Oncology), og andre internasjonale studiegrupper.
Forløpskoordinering
Koordinering av pasientforløpet skal sikre et effektivt forløp fra henvisning er mottatt i spesialisthelsetjenesten til oppstart behandling eller avsluttet pakkeforløp, uten unødvendig forsinkelse og med tett samarbeid mellom alle involverte avdelinger og spesialister. Alle sykehus som utreder og behandler kreft skal ha forløpskoordinatorer som har tett og løpende kontakt med pasient og involverte instanser og som skal være representert i møter i de multidisiplinære/tverrfaglige team (MDTmøter) for å sikre kontinuitet i pasientforløpet.
Det er få barn med kreft. Forløpene er til gjengjeld ofte nokså komplekse. Ved første innleggelse får pasienten en pasientansvarlig lege og en eller eventuelt flere pasientansvarlig(e) sykepleier(e).
Videre samarbeid etableres med fastlegen og den kommunale helse- og omsorgstjenesten. Her etableres en ansvarsgruppe, og en koordinator i kommunalt hjelpeapparat har ansvar for oppfølging mens barnet og familien er hjemme.
Det tverrfaglige/multidisiplinære team (MDT)
På grunn av det lave antall barn i ulike diagnosegrupper er det få faste MDT-møter. Møtene holdes ofte som ad hoc møter, gjerne telefonisk. Møtene gjennomføres som oftest samme dag eller dagen etter at det foreligger et resultat av en undersøkelse. Ansvarlig lege samarbeider med forløpskoordinator.
Det multidisiplinære team, i tillegg til barneonkolog og forløpskoordinator, består av:
- Ved leukemi: patolog, cytogenetiker, klinisk immunolog/molekylærbiolog og radiolog
- Ved kreft i hjerne og ryggmarg: nevrokirurg, patolog, radiolog, stråleterapeut/onkolog, oftalmolog, endokrinolog, nevrofysiolog, klinisk fysiolog/nukleærmedisiner, nevropsykolog og barnenevrolog
- Ved andre tumorer og lymfekreft: radiolog, patolog, stråleterapeut/onkolog, kirurg ved behov og klinisk fysiolog/nukleærmedisiner
Ut over faste medlemmer i multidisiplinære team vil det jevnlig være bruk for ad hoc konferering om enkeltpasienter med kolleger fra andre spesialfelt eller pediatere med annen kompetanse enn onkologi. Sykepleier, pedagog, lærer, fysioterapeut, ergoterapeut, psykolog, prest, sosionom og ernæringsfysiolog kontaktes ved behov.
Informasjon og dialog med pasienten
Informasjon om sykdom, behandling og prognose bør hvis mulig foregå med begge foreldre tilstede. Informasjon til barnet planlegges og tilpasses individuelt etter alder og utviklingsnivå i samarbeid med foreldrene. Familien får jevnlige samtaler under behandlingsforløpet. Samtaler ved sykdomsdebut, diagnose, vedrørende behandlingsplan og behandlingsavslutning planlegges og gjennomføres sammen med lege og sykepleier. Det er utarbeidet eget informasjonsmateriell tilpasset barn og unge om sykdom, behandling og behandlingsrelaterte prosedyrer.
Pakkeforløp hjem for pasienter med kreft
Pakkeforløp hjem består av et tilbud om samtaler for å avdekke pasientens behov for tjenester og oppfølging som går utover selve kreftbehandlingen. Alle som får en kreftdiagnose inkluderes i Pakkeforløp hjem for pasienter med kreft.
Pakkeforløp hjem for pasienter med kreft innebærer en utdypning av hvordan pasientene bør følges opp etter klinisk beslutning og påbegynt kreftbehandling, og en utdyping av hvordan tjenestenivåene bør samhandle for å avdekke og følge opp pasientens behov for tjenester utover selve kreftbehandlingen. Alle kreftpasienter skal inkluderes i Pakkeforløp hjem når de har fått en kreftdiagnose, uavhengig av om de allerede er i et pakkeforløp for kreft eller ikke, og uavhengig av om behandlingsforløpet har en kurativ eller palliativ intensjon. Pasienter som får tilbakefall inkluderes i Pakkeforløp hjem, selv om de ikke inkluderes i pakkeforløpene for kreft.
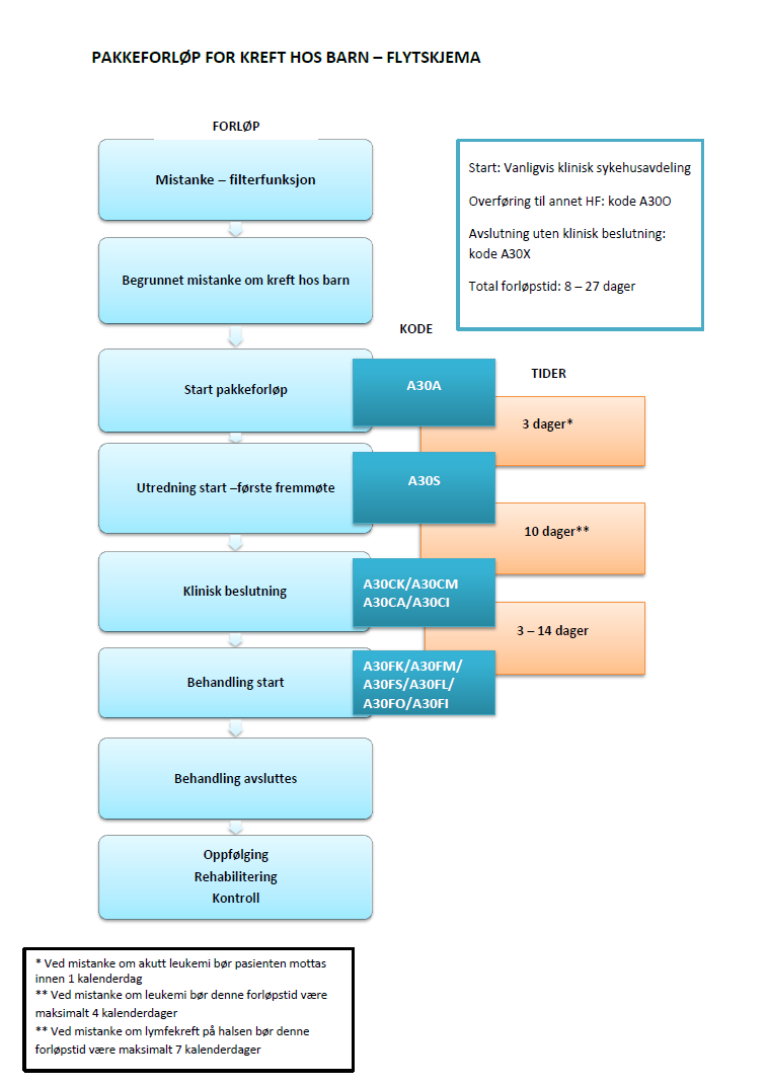
Flytskjema – kreft hos barn