Pasienten vil ofte oppsøke lege fordi hen har lagt merke til endringer i en eksisterende føflekk, eller rask tilkomst av en ny, pigmentert lesjon. Endringene kan være økning i størrelse eller fargeforandring i en føflekk, eller tilkomst av blødning, sår eller endret sensasjon som kløe, smerter, stikninger etc. Ikke sjelden er det pasientens pårørende som har observert hudforandringen og oppfordret pasienten til å søke lege. Den kliniske presentasjon av melanom er variabel, men grundig anamnese sammenholdt med klinisk undersøkelse og eventuelt dermatoskopi, vil kunne bidra til at diagnosen mistenkes.
Anamnese
- Opplysninger om årsak til henvendelsen: debuttidspunkt/varighet, endring i form, størrelse eller farge, smerter/stikninger/kløe, blødning/sårdannelse.
- Opplysninger om kjente risikofaktorer: UV-eksponering, tidligere gjennomgått melanom eller annen hudkreft, familiær forekomst av melanom, immunsuppresjon.
Klinisk undersøkelse
Den kliniske undersøkelsen bygger først og fremst på inspeksjon og eventuelt dermatoskopi.
Pigmenterte lesjoner som avviker fra pasientens øvrige føflekker, og påkaller oppmerksomhet, kalles ofte «den stygge andungen» eller «the ugly duckling». Ugly duckling-tegnet er viktig for utvelgelse av suspekte lesjoner og er vist å kunne være et melanomsensitivt tegn (Goodson et al., 2009).
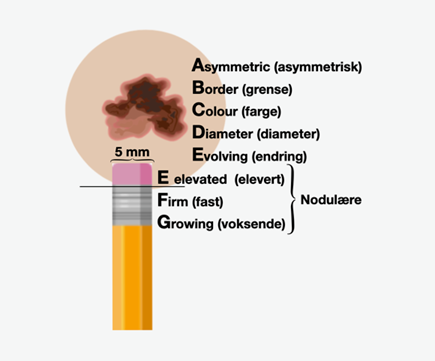
Ved undersøkelse av suspekte hudlesjoner vil en systematisk tilnærming være nyttig, for eksempel bruk av den såkalte ABCD(E)-regelen: (Abbasi et al., 2004; Friedman et al., 1985)
A for Asymmetri
B for Begrensning («border»)
C for Kulør («color»)
D for Diameter > 6 mm
E (for Endring)
For nodulære melanomer brukes EFG (Kelly et al., 2003):
E for Elevert
F for Fast («firm»)
G for Growing (voksende)
Det finnes en rekke algoritmer som brukes for dermatoskopi, og felles for alle er at vurdering av pigmentnettverk og fargevariasjoner står sentralt. Dermatoskopi krever erfaring og trening, og anbefales først og fremst brukt av hudleger og andre med spesiell kompetanse og interesse innen pigmenterte hudlesjoner. Ved bruk av dermatoskopi kan dermatologer med erfaring påvise melanom med høy sensitivitet og spesifisitet og antallet benigne lesjoner som må eksideres på grunn av usikkerhet reduseres (Goodson et al., 2009; Kittler et al., 2002; Vestergaard et al., 2008).
Det finnes flere leverandører av dataassisterte dermatoskopi-verktøy som beregner en indeks for risiko for malignitet i enkeltlesjoner. Foreløpig er ingen slike verktøy i rutinemessig bruk.
For pasienter i høyrisikogrupper kan helkroppsfotografier være nyttig for å følge utviklingen av føflekker, særlig med tanke på å tidlig oppdage nytilkomne lesjoner (Goodson et al., 2009).
Klinisk inndeling
Melanom deles inn i undergrupper ut fra kliniske og histologiske kriterier:
Superfisielt spredende melanom
Melanom av superfisiell spredningstype utgjør den største gruppen diagnostiserte melanom (>60 prosent). Melanomet presenterer seg som en lett forhøyet, uregelmessig avgrenset lesjon i huden med flere kulører, lys-mørk brun, blå-sort eller sort. Melanom av denne typen kan være i radial vekstfase i kort eller lang tid før de går over i vertikal vekstfase.
Nodulært melanom
Nodulære melanom utgjør cirka 15 prosent av melanomene og diagnostiseres hyppigst hos eldre, med overvekt av menn. Klinisk fremstår disse som en forhøyet knute med sort til blå farge, evt. med røde partier som stedvis kan bli blåhvite. Nodulære melanomer kan etter kort tid gi opphav til metastaser.
Lentigo maligna melanom
Lentigo maligna melanom viser seg ved at en lysebrun pigmentering (lentigo solare) i huden over år vokser og blir ujevnt pigmentert og mørkebrun/sort. Dersom histologien kun viser in situ-forandringer, brukes betegnelsen lentigo maligna, mens lentigo maligna melanom beskriver et infiltrerende melanom som klinisk ofte vil fremstå med lokal knutedannelse i et fra før brunpigmentert område. Melanom av denne typen finnes på soleksponert hud, oftest i ansiktet, hos eldre pasienter
Akralt melanom
Betegnelsen akralt melanom brukes om melanomer som utvikler seg distalt på ekstremitetene, på ikke-soleksponert hud som tær, fotsåler, fingre, håndflater eller under negler (subungualt melanom).
Melanom i negleapparat (subungualt melanom)
Subungualt melanom er en sjelden type melanom, og utgjør 1–3 prosent av alle melanomer hos kaukasiere (Littleton et al., 2019). Det oppstår i den proksimale del av negleapparatet (matrix) og sprer seg horisontalt til negleplate, neglefold og hyponykium (rett under neglekanten distalt), og vertikalt i neglesengen og videre ned i dermis. Tommelfinger og stortå er de vanligst affiserte. Utseende er veldig heterogent, og det finnes mange benigne differensialdiagnoser. Feiltolkning av tidlige funn er derfor vanlig. Det burde være lav terskel for henvisning til hudlege ved kroniske, uavklarte lesjoner under negl (Bristow et al., 2010).
De mest aktuelle differensialdiagnoser er nevus (spesielt hos barn og unge voksne), benign longitudinal melanonyki (misfarging av negl), subungualt hematom etter traume eller soppinfeksjon. Anamnese, klinisk og dermatoskopisk undersøkelse er avgjørende (Jefferson et al., 2012).
Klinisk fremstår melanom i negleapparat som irregulære brun/svarte streker eller misfarging av negleseng, som har forandret seg over tid. Subunguale melanom kan også være amelanotiske, og kan da feiltolkes som for eksempel kronisk paronyki eller innvokst negl. Negl-spesifikke «ABCDEF» retningslinjer er etablert for å diagnostisere subunguale melanomer (Levit et al., 2000):
Tabell 6.3: Kriterier for diagnostisering av subunguale – Figur kommer
Disse kriteriene brukes kombinert med funn ved dermatoskopi. Dermatoskopisk ser man på bredden av pigmenteringen, hvor en bredde over 3 mm gir mistanke om melanom, over 6 mm bredde stor mistanke om melanom. Videre er flere enn én farge et faresignal (multicolor pigmentation) og asymmetri i pigmenteringen. Blekere farge mot periferien (border fading) er også et faresignal. Hutchinsons tegn (spredning av pigment til nærliggende hud) må også vurderes dermatoskopisk (Ohn et al., 2018).
Amelanotisk melanom
Alle melanom subtyper kan en sjelden gang forekomme som amelanotisk variant. Et nodulært amelanotisk melanom viser seg som en hurtig voksende nodulær tumor med hvitlig til rødlig farge, ev. med ulcerasjon eller blødning. Her blir EFG regelen spesielt viktig. En elevert lesjon som palperes fast og vokser må vurderes med tanke på melanom, selv om den ikke er pigmentert. Differensialdiagnostisk må muligheten for amelanotisk melanom særlig vurderes ved mistanke om pyogent granulom, hurtigvoksende fibromer eller kronisk sårdannelse i hud uten kjent årsak. Dette understøtter viktigheten av at alle lesjoner som fjernes, også av kosmetiske årsaker, sendes til histologisk undersøkelse.
Dermatoskopisk undersøkelse er vanligvis spesialistoppgave. (A)
Anbefalinger
- Anamnese med vekt på lesjonens utvikling og ev. risikofaktorer kombinert med klinisk undersøkelse basert på ABCD(E)-, EFG- og ABCDEF (negl)-reglene.
- Dermatoskopisk undersøkelse er vanligvis en spesialistoppgave.