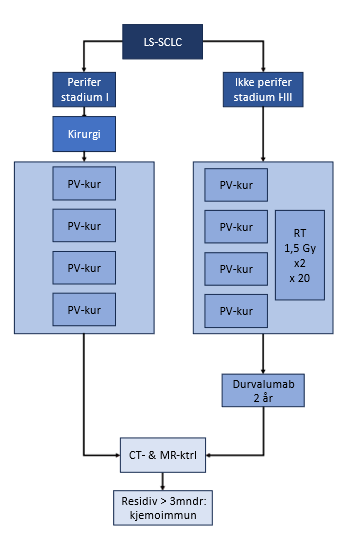
Definisjon og behandling av LS-SCLC
SCLC T1-4N0-3M0 innebærer en tumorutbredelse begrenset til en hemitoraks, samt ev. regionale lymfeknutemetastaser til hilære, mediastinale og supraklavikulære regioner både ipsi- og kontralateralt. Pleuravæske aksepteres dersom man har tatt minst én cytologi uten funn av maligne celler. Ved svært små mengder pleuravæske er det ikke nødvendig å ta cytologi.
SCLC T1-4N0-3M0 er potensielt kurerbar. Responsrater etter konkomitant kjemoradioterapi er 70-90 % og 2- og 5-års overlevelse er respektive 40 % og 20-25 % i store randomiserte studier og metaanalyser. Den kurative behandlingen er multimodal og innebærer platinumbasert kjemoterapi, konkomitant toraksbestråling og ev. påfølgende profylaktisk hjernebestråling (Simon, Turrisi, & Physicians, 2007). Konsoliderende immunterapi er også vist å gi overlevelsesgevinst (se under).
Medikamentell behandling
Anbefaling – kjemoterapi ved LS-SCLC
- Pasienter med LS-SCLC tilbys fire kurer karboplatin/etoposid, og deretter durvalumab i inntil 2 år.
Cellegift etterfulgt av immunterapi er basisbehandlingen ved LS-SCLC. Det anbefales 4 kurer karboplatin /etoposid) (Früh et al., 2013).
I en fase III-studie («Adriatic») ble 530 pasienter som hadde gjennomgått stråleterapi (1,5 Gy x2 til 45 Gy eller 2 Gy x 30-33) konkomitant med 4 kurer platinum/etoposid og hvor det ikke ble påvist progresjon, randomisert til 2 år med PD-L1-hemmeren durvalumab 1500 mg iv hver 4. uke, eller placebo (Cheng et al., 2024). Totaloverlevelsen var i favør av durvalumab, med median OS på 55,9 mndr i durvalumabgruppen og 33,4 mndr i placebogruppen (HR 0,73, p = 0,0104). Bivirkningene av durvalumab var som man er kjent med når PD-1-/PD-L1-hemmere benyttes. Forekomst av grad ≥ 3 strålepneumonitt/pneumonitt var 3,1 % i durvalumabgruppen, mot 2,6 % i placebogruppen.
Beslutningsforum vedtok 28.4.25 (PDF) følgende:
- Durvalumab (Imfinzi) innføres som monoterapi til behandling av begrenset småcellet lungekreft (LS-SCLC) hos voksne med sykdom som ikke har progrediert etter platinabasert kjemoradiasjon.
- Det forutsetter at prisen er lik eller lavere enn den prisen som er grunnlaget for denne beslutningen.
- Behandlingen kan tas i bruk fra beslutningstidspunktet.
Karboplatin/etoposid--regime
Det gis fire kurer. Dosering beregnes ut fra pasientens kroppsoverflate.
Beh. dag | Stoff | Dose |
|---|---|---|
Dag 1 | Karboplatin | AUC 5 iv |
Dag 1-3 | Etoposid | 100 mg/m2 i.v. |
Ny kur gis dag 22 | ||
Hos pasienter som ikke progredierer etter kjemoradioterapi gis durvalumab 1500 mg hver 4. uke i inntil 2 år.
Eventuell dosejustering
Siden behandlingsmålet er kurativt etterstrebes optimal behandlingsintensitet. G-CSF anbefales ikke rutinemessig pga manglende evidens for overlevelsesgevinst. I en eldre studie så man betydelig økt toksisitet ved bruk av vekstfaktor (GM-CSF) ved kjemoradioterapi ved SCLC (Bunn et al., 1995), mens en nyere subgruppe-analyse av CONVERT-studien ikke viste økt toksisitet ved bruk av G-CSF (Gomes et al., 2021).
Ved nøytrofile < 1,5 x109 og/eller trombocytter < 100 x109 utsettes kur 0,5-1 uke. Dersom kur må utsettes mer enn en uke bør neste kur vurderes redusert med 15-20 %.
Strålebehandling
Torakal strålebehandling
Anbefaling - torakal stråleterapi ved LS-SCLC
- Konkomitant torakal stråleterapi (TRT) skal i utgangspunktet tilbys alle pasienter med LS-SCLC (unntak: reseserte stadium I-pasienter der mediastinum er verifisert negativ).
- Det anbefales oppstart av TRT 21-28 dager etter første cellegiftkur.
- Hyperfraksjonert stråleterapi med 1,5 Gy x 2 x 20 etterstrebes. Alternativt gis 1,5 Gy x2 x 15, 2,8 Gy x 15 eller 3 Gy x 10.
- Målvolum begrenses til PET CT positive lesjoner, men ut fra størrelsen på lesjoner på doseplan CT tatt etter første cytostatika-kur. Dog skal tidligere affiserte lymfeknutestasjoner inkluderes.
Samtidig torakal strålebehandling ble etablert etter at metaanalyser viste bedring av lokal kontroll (25-30 % residivreduksjon) og en økning i 3-årsoverlevelse med 5,4 %. Senere studier viser at 25-40% er i live 5 år etter kjemoradioterapi, og kjemoradioterapi er derfor den viktigste kurative behandlingen av SCLC (Faivre-Finn et al., 2017; Grønberg et al., 2021).
Kliniske studier og en Cochrane-gjennomgang har vist at tidlig strålebehandling (konkomitant med kjemoterapi) gir bedre effekt enn strålebehandling gitt etter avsluttet kjemoterapi (Pijls-Johannesma, De Ruysscher, Lambin, Rutten, & Vansteenkiste, 2005). Samtidig må mange pasienter henvises annet sykehus for strålebehandling og tumorstørrelse reduseres betydelig etter første kur. Det anbefales derfor konkomitant TRT og kjemoterapi med oppstart av TRT 21-28 dager etter første dag av første cytostatikakur (Früh et al., 2013).
Konkomitant akselerert hyperfraksjonert TRT resulterte i økt 5-års overlevelse (26 % vs 16 %), men også klart mer grad 3-4 øsofagitt enn normofraksjonert TRT (Turrisi et al., 1999). Senere studier viser at når man begrenser strålefelt til PET/CT-positive lesjoner og bruker moderne stråleteknikker, så gir ikke hyperfraksjonert TRT mer bivirkninger, og andelen som opplever alvorlige bivirkninger er vesentlig lavere enn i Turrisi-studien (Faivre-Finn et al., 2017; Grønberg et al., 2021). En norsk studie viste en trend mot økt median overlevelse ved hyperfraksjonert (1,5 Gy x 2 x 15) sammenlignet med tidligere norsk standard-bestråling (2,8 Gy x 15) (Grønberg et al., 2016), og implementering av hyperfraksjoner TRT i Norge har resultert i en økning i median overlevelse på over 6 mndr og en fordobling av 5-års overlevelse (Graabak, Grønberg, Sandvei, Nilssen, & Halvorsen, 2022).
I den oppfølgende, nordiske studien på LS-SCLC (Thora) ble pasienter randomisert til hyperfraksjonert torakal bestråling til 45 Gy (1,5 Gy x 2 i 15 dager) eller 60 Gy (1,5 Gy x 2 i 20 dager). Studien viser en betydelig gevinst både i form av 2-års overlevelse (74 % vs 48 %), median overlevelse (43,6 vs 22,6 mndr) og 5-års overlevelse (40 % vs 28 %), og det var ikke mer bivirkninger i høydose-armen (grad 3-4 øsofagitt 21 % vs 18 %), og vesentlig mindre enn i HAST-studien. Hyperfraksjonert toraksbestråling til 60 Gy er dermed standardbehandling i Norge. Dog ble det ikke gitt 60 Gy med to stråledoser per dag i ADRIATIC-studien som ligger til grunn for anbefaling om å gi durvalumab etter kjemoradioterapi.
Planlegging og gjennomføring av strålebehandling skal utføres i henhold til faglige anbefalinger for kurativ strålebehandling av småcellet lungekreft (dsa.no, PDF). Pasientene bør informeres om at røyking kan svekke effekten av strålebehandling.
Profylaktisk hjernebestråling (PCI)
Anbefaling – profylaktisk hjernebestråling, LS-SCLC
- Profylaktisk helhjernebestråling kan være en mulighet for yngre LS-SCLC-pasienter uten vaskulær sykdom som ikke har progrediert etter kjemoradioterapi.
- PCI skal ikke kombineres med kjemoterapi, men startes etter at kjemoterapi er avsluttet. Man kan starte med durvalumab før PCI. Aktuell fraksjonering vil være 2,5 Gy x 10 (totalt 25 Gy).
- Oppfølgning med MR caput kan være et godt alternativ
Risiko for hjernemetastaser er > 50 % for pasienter med SCLC. En eldre meta-analyse viste at PCI ga 25 % redusert 3-års insidens for hjernemetastaser (Auperin et al., 1999). Dette gir 5-6 % økt overlevelse etter PCI ved LS-SCLC. Få av pasientene i denne studien var undersøkt med MR caput.
En gjennomgang av publiserte studier viser at PCI var assosiert med overlevelsesforbedring, men ikke når man kun inkluderte studier hvor det radiologisk var bekreftet fravær av hjernemetastaser før oppstart PCI (Gaebe et al., 2024). Det er derfor grunn til å stille spørsmål ved nytten av PCI når MR caput er gjort i forkant.
PCI kan vurderes tilbudt LS-SCLC pasienter i relativt god ECOG som ikke progredierer på kjemoradioterapi. Det anbefales fraksjonering 25 Gy/10 fraksjoner (Le Péchoux et al., 2009). PCI bør ikke gis samtidig med systemisk kjemoterapi, og bør også være avsluttet før oppstart immunterapi. Pasienter > 65 år og/eller med alvorlig vaskulær sykdom kan ha økt risiko for å utvikle nevrokognitive bivirkninger (Le Péchoux et al., 2011; Wolfson et al., 2011). Oppfølgning med regelmessig MR caput kan være et godt alternativ, og dette bør diskuteres med pasienten.