Hva er KI
Det finnes ingen entydig definisjon av fagområdet kunstig intelligens. EU-parlamentet lener seg på definisjonen i OECD i sitt arbeid med KI-forordning: «Et KI-system er et maskinbasert system som er designet for å operere med varierende nivåer av autonomi og som kan, for eksplisitte eller implisitte mål, generere resultater som prediksjoner, anbefalinger eller beslutninger som påvirker fysiske eller virtuelle miljøer».[5]
Resultatet fra et KI-system på helseområdet kan være en prediksjon om et bilde viser en ondartet svulst, en anbefalt behandling for en pasient basert på pasienter som ligner eller det kan være en beslutning om å sende en pasient hjem basert på en vurdering av mulig brudd i røntgenbilder.
Nasjonale ambisjoner på KI-området
Nasjonal helse- og sykehusplan for 2019-2023 slår fast at kunstig intelligens (KI) sammen med helsedata kan bidra til bedre helse- og omsorgstjenester, gi bedre grunnlag for forskning og innovasjon, og bidra til mer effektiv ressursbruk.[6 Nasjonal strategi for kunstig intelligens peker på at Norge kan ta en ledende posisjon i bruk av kunstig intelligens, spesielt innenfor områder der vi allerede har gode forutsetninger og sterke miljøer, slik som helse.[7]
Statsbudsjettet for 2023 - 2024 skriver at det legges til rette for utvikling, utprøving og innføring av kunstig intelligens gjennom satsing på klinisk forskning, tverretatlig rådgivning om regelverk for miljøer som utvikler og implementerer kunstig intelligens, og bedre tilgang til data og samling av metodevurderingsmiljøene i det nye Direktoratet for medisinske produkter.[8]
Helsepersonellutvalgets rapport «Tid for handling» slår fast at hovedprioriteringen for helsepolitikerne i årene fremover, bør være å utvikle tiltak og investere i løsninger som gir lavest mulig personellvekst i helse- og omsorgstjenestene. Her kan KI spille en viktig rolle, noe også rapporten påpeker. «Den digitale transformasjonen kjennetegnes av rask utvikling av nye teknologier, som fortsatt er i en rivende utvikling og som gir store muligheter. Kunstig intelligens og persontilpasset medisin er eksempler på slike, som har gitt og kan gi helt nye typer helsetjenester, og måter å jobbe på. Hvis dette skjer, vil også nye typer jobber oppstå og også behov for nye typer kompetanse- og kunnskapsbehov.»[9]
Regjeringens strategi for persontilpasset medisin trekker frem at bruken av storskala laboratoriemetoder og tilhørende bioinformatiske metoder og kunstig intelligens, er sentralt, særlig innen diagnostikk.[10]
Regjeringen peker på helseteknologi og persontilpasset medisin som ett av sine innsatsområder i deres veikart for helsenæringen. De fremhever at næringsutviklingspotensialet ved bruk av kunstig intelligens (KI) er betydelig innenfor helse, blant annet fordi KI allerede i flere år bidratt til bedre diagnostikk internasjonalt. Videre fremheves at vi i Norge har et godt utgangspunkt for å utvikle og ta i bruk KI innenfor helse, bla. fordi vi har gode helseregistre, og store datamengder som er særlig verdifulle for utviklingen av KI.[11]
Den nasjonale e-helsestrategien, som er helse- og omsorgssektorens strategi for digitalisering, peker på kunstig intelligens som et middel for å nå målene knyttet til både aktiv medvirkning i egen og næres helse, enklere arbeidshverdag og helsedata til fornying og forbedring.[12]
Regjeringen lanserte 7. september 2023 en satsning til forskning på kunstig intelligens på én milliard kroner over fem år (også kalt «KI-milliarden»). Midlene skal bidra til større innsikt om hvilke konsekvenser teknologiutviklingen har for samfunnet, gi mer kunnskap om nye digitale teknologier og gi muligheter for innovasjon i næringslivet og offentlig sektor.[13]
Det har også kommet signaler om at Regjeringens digitaliseringsstrategi og helse- og samhandlingsplanen for de neste fire årene, vil omhandle KI og uttrykke et behov for større oppmerksomhet på trygg og forsvarlig bruk av KI, i både offentlig sektor generelt og helse- og omsorgssektoren spesielt.
Digitaliseringsdirektoratet (DigDir) har hovedansvar for digitalisering og også kunstig intelligens i offentlig sektor generelt. Det gjelder både arbeid med og tilpasning av de kommende EU-forordningene om dataområder (Data Spaces) og KI. Tverretatlig samarbeid med DigDir er derfor viktig for å knytte bruk av kunstig intelligens i helsetjenesten sammen med KI-implementering i andre sektorer på en god måte.
Internasjonalt arbeid: nye forordninger og -standarder
Helsedata og ulike former for helseanalyser, inkludert persontilpasset medisin og kunstig intelligens blir viktig for å utvikle en bærekraftig helsetjeneste fremover. Dette er også høyt på agendaen i EU, som gjennom et løft av kompetanse og kapasitet, skal utvikle digitale plattformer og løsninger. Disse er tuftet på europeiske verdier som åpenhet, tillit, demokrati og sosial utjevning. Tilrettelegging for kunstig intelligens er en viktig premiss for dette arbeidet i EU.
EU utvikler og gjennomfører politikk gjennom strategier og igangsetter en rekke planer, lovendringer og programmer for å understøtte ambisjonene i strategiene. EU lanserte en strategi for KI i 2018, en datastrategi i 2020 og en standardiseringsstrategi i 2022 (illustrert i figur 1).
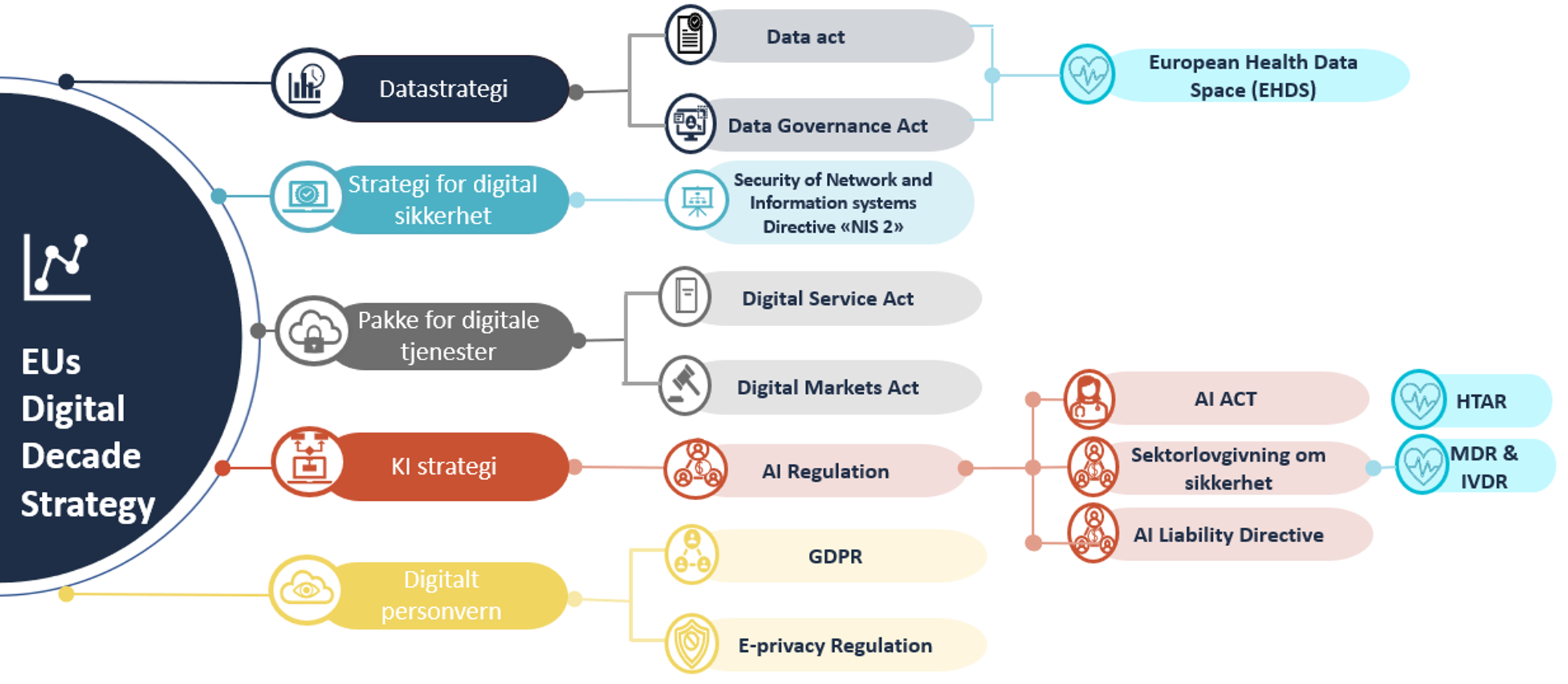
bruk av KI i helse- og omsorgstjenesten.[14]
Forordning om kunstig intelligens
EU ønsker at Europa skal sette en global standard for bruk av kunstig intelligens, og de har foreslått verdens første rettslige rammeverk for å regulere dette. Forrige regjering ønsket forslaget velkommen og mente det kunne bidra til at Europa får en ledende posisjon når det gjelder å utvikle og bruke kunstig intelligens på en tillitsfull og pålitelig måte.[15]
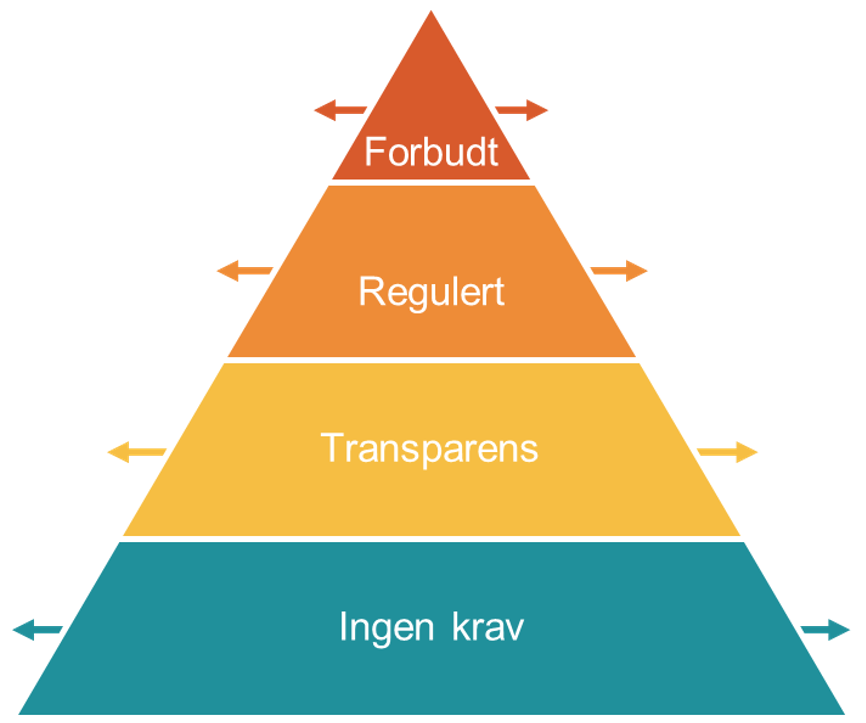
KI-forordningen er et rammeverk som skal bygge og ivareta tillit til å bruke KI (Artificial Intelligence Act (AI Act)). Forordningen introduserer fire risikonivåer. Mange av KI-produktene i helse- og omsorgstjenesten vil falle inn under kategorien høy risiko, som forordningen stiller en rekke krav til: krav om risikohåndteringssystem, data og datahåndtering, teknisk dokumentasjon, loggføring, gjennomsiktighet (transparens) og tilgang til informasjon, menneskelig overblikk og nøyaktighet, robusthet og cybersikkerhet.
KI-forordningen bygger på EUs såkalte New Legislative Framework (NLF), som er et regelverksrammeverk som også forordningene om medisinsk utstyr bygger på. På den måten skal det være enklere å harmonisere samsvarsvurderingene for produsenter av produkter som omfattes av flere av EUs produktregelverk, for eksempel KI-forordningen og forordningen om medisinsk utstyr.
EU-kommisjonen har også fremmet et forslag om KI-ansvarsdirektivet, som gjelder sivilrettslig erstatningsansvar utenfor kontrakt når skaden forårsakes av et kunstig intelligent system. Direktivforslaget fastsetter felles regler for fremleggelse av dokumentasjon for høyrisikosystemer med kunstig intelligens for å gjøre det mulig for saksøker å underbygge et eventuelt erstatningsansvar. Videre gir direktivet felles regler for bevisbyrden ved skyldansvar for skader forårsaket av et kunstig intelligent system.[16]
Forordninger om data
EU har også utarbeidet flere reguleringer om data som vil påvirke norsk rett i årene fremover: Open Data Act (ODA), Data Governance Act (DGA), Data Act (DA) og European Health Data Space (EHDS). Den siste forordningen er den første helsesektorspesifikke dataforordningen.
Datastyringsforordningen (Data Governance Act - DGA) ble vedtatt i EU 22. mai 2022, og fra 24. september 2023 er forordningen gjeldende i alle EUs medlemsland. Datastyringsforordningen er under vurdering i EØS/EFTA-statene. I Norge er vurdering av datastyringsforordningen en del av "Viderebruksutvalget" som skal foreslå en mer helhetlig regulering av viderebruk av data og skal levere en utredning i form av en NOU 1. juli 2024.[17] Denne vurderingen blir også interessant sett opp mot EHDS forordningsforslaget.
Regelverket for medisinsk utstyr
Forordning (EU) 2017/745 om medisinsk utstyr (MDR) og forordning (EU) 2017/746 om in vitro-diagnostisk medisinsk utstyr (IVDR) er implementert i norsk rett i lov om medisinsk utstyr. Et produkt er et medisinsk utstyr dersom det har medisinsk hensikt, for eksempel når den tiltenkte bruken er for å diagnostisere, forebygge, overvåke, behandle eller lindre sykdom, skade eller handikap. Programvare kan også være medisinsk utstyr, og det finnes veiledningsdokumenter for å avgjøre hvorvidt en programvare er et medisinsk utstyr og i tilfelle hvilken risikoklasse utstyret har.[18]
Regelverket for medisinsk utstyr regulerer alt fra enkle forbrukerprodukter som plaster og munnbind til avansert sykehusutstyr og programvare. Reglene er generelt utformet, og det er produsenten av utstyret, eventuelt i samråd med sitt valgte tekniske kontrollorgan, som må finne ut av hvordan kravene i regelverket skal oppfylles i praksis. Et ofte stilt spørsmål på dette området er om medisinsk utstyr med kunstig intelligens må «fryses» etter at det er plassert på markedet, eller om det kan lære løpende etter at det er tatt i bruk i helseinstitusjonen. Dette spørsmålet kan ikke besvares kategorisk, men beror på en vurdering av det enkelte utstyret og dets samsvar med kravene i regelverket. Det må imidlertid bemerkes at produsenten ved markedsplasseringen må erklære at det medisinske utstyret er leverandørens eneansvar. Dette betyr at produsenten er ansvarlig for utstyret i hele dets levetid, så lenge det brukes i henhold til dets tiltenkte bruk og bruksanvisning. Det vil derfor være utfordrende for produsenten å utarbeide et kvalitets- og risikostyringssystem som sikrer at utstyret har den påkrevede sikkerheten og ytelsen når utstyret utvikler seg etter at helseinstitusjonen eller andre brukere har tatt den i bruk.
Forordning om samarbeid om metodevurderinger (HTAR)
EU har vedtatt en forordning om medisinske metodevurderinger (Health Technology Assessment Regulation (HTAR)). Forordningen legger opp til en samordning av arbeidet med metodevurderinger (HTA) i EU med både obligatoriske og frivillige samarbeidsområder mellom medlemslandene. Forordningen omfatter fire områder: felles evaluering av klinisk relativ effekt for enkelte typer legemidler og medisinsk utstyr i de høye risikoklassene, vitenskapelig rådgivning hvor utviklere av medisinsk utstyr kan søke råd fra myndighetene om krav til dokumentasjon og data, identifisering av ny teknologi slik at disse på et tidlig stadium kan inkluderes i det felles samarbeidet og frivillig samarbeid på områder utenfor forordningens virkeområde.[19] Forordningen har til hensikt å gi økt effektivisering og redusere duplisering av arbeidet med metodevurderinger i EØS-området.
Direktoratet for medisinske produkter vil ha forvaltningsansvaret for forordningen.
Bruksområder for KI
Det er knyttet mange forventninger til nytten av KI i helse- og omsorgstjenesten. Særlig aktuelt i skrivende stund er hvordan KI kan avhjelpe den store helsepersonellmangelen som blant annet er dokumentert i Helsepersonellkommisjonens rapport.
Koordineringsprosjektet oversendte et notat til Helse- og omsorgsdepartementet 2. juni 2023 som beskrev oppgaver der KI har et forventet potensial som personellbesparende teknologi i løpet av den neste fireårsperioden. Dette avsnittet tar utgangspunkt i dette notatet.
Analysere medisinske bilder
De siste årene har tolkning av bilder med KI-teknikken dyplæring[20] blitt stadig bedre, og er lovende innen flere medisinske spesialiteter, slik som radiologi (onkologi, kardiologi og neurologi), patologi, undersøkelser av mage- og tarmsystemet og øye.[21] KI for å analysere medisinske bilder kan redusere arbeidsbelastningen til helsepersonell, bidra til å redusere strålingsdose og redusere tiden det tar for pasienten å gjøre en undersøkelse.[22] Helse Nord RHF trekker frem radiologi som et prioritert område som ligger godt til rette for å avlaste radiologer.[23]
Eksempler på løsninger i bruk i helsetjenesten:
- KI kan benyttes i diagnostikk av flere forskjellige øyetilstander. Automatisk tolkning av netthinnebilder fra personer med diabetes brukes i flere screeningprogrammer for diabetisk retinopati. I Portugal har dette vært i bruk siden 2011 og i Skottland siden 2012 og de beskriver at behovet for helsepersonell som skal tolke bildene er halvert.[24]
- KI-basert segmenteringsverktøy for bruk i doseplanlegging for brystkreftpasienter. Fra å bruke cirka én time på segmenteringen, bruker de nå fem til ti minutter på kvalitetssikring.[25] Slike verktøy er tatt i bruk ved Ålesund sykehus og St. Olavs hospital.
- Vestre Viken HF har inngått en kommersiell avtale som åpner for å bruke KI i flere typer radiologiundersøkelser for å kvalitetssikre og effektivisere arbeidet til radiologer. Helseforetaket tok i bruk den første løsningen i høsten 2023.[26]
Effektivisere skriveoppgaver med tekst
Gode språkmodeller basert på KI kan bidra til å både forenkle og effektivisere flere av helsepersonellets skrive- og struktureringsoppgaver, i tillegg til å forbedre dialogen med pasienter. Utvikling og bruk av slike modeller er relativt lite utprøvd på helseområdet foreløpig, men i faglige publikasjoner trekkes det frem at de bl.a. kan hjelpe helsepersonell med å foreslå tekst for å beskrive bilder, lage utkast til tekster som epikriser, foreslå koder til strukturering av data i pasientjournaler (og dermed også effektivisere rapporteringsoppgaver) og lage programmer som gjør journalen mer forståelig for pasientene.[27]
Eksempler på løsninger i helsetjenesten:
- Naturlig språkanalyse for å lage røntgenbeskrivelser raskere ved Akershus Universitetssykehus.[28]
- Naturlig språkanalyse for å finne ut om pasienten har allergi har blitt prøvd ut i et forskningsprosjekt ved Sørlandet sykehus. [29]
I FHI er maskinlæring tatt i bruk ved utarbeidelse av kunnskapsoppsummeringer. Arbeidet utvikles videre.
Bedre ressursallokering
KI-systemer kan bidra til bedre ressursallokering i helsetjenesten, for eksempel ved å forutsi pasientvolum, planlegge personellbehov og optimalisere tidspunktet for pasientavtaler.
Eksempler på løsninger i bruk i helsetjenesten:
- Optimalisering av bemanningsplanlegging ved å analysere og omgjøre historisk data til prediktiv informasjon om fremtidig sykefravær og budsjetter. SynPlan[30] brukes i Trondheim kommune og har bidratt til jevnere arbeidsbelastning, lavere sykefravær, redusert overtid og mindre innleie av vikarer.
- Program som stimulerer kjøreruter mellom kontaktpunkter for å finne de mest effektive kjørerutene. SPIDER[31] har lenge vært brukt innen varedistribusjon og har nå også blitt tatt i bruk i kommunal helse- og omsorgstjeneste, blant annet i Horten kommune.
Persontilpasse behandling og oppfølging
KI i et triageringssystem kan brukes til å utføre en innledende sortering og vurdere alvorlighetsgraden av pasienters tilstand basert på symptomer og tidligere medisinsk historie. Prediksjonsmodeller basert på multimodale data (som bilder, laboratorieprøver og ulike risikofaktorer) kan identifisere pasienter med høy risiko for å utvikle en aktuell sykdom. Pasienter med høyere sykdomsrisiko kan få raskere eller hyppigere oppfølging. Pasienter med lav risiko kan vente med å komme til første vurdering, og komme sjeldnere til kontroll. Dette vil i mange tilfeller redusere forbruk av tjenester, føre til færre kontroller, effektivisere pasientstrømmen og redusere ventetid for pasienter med behov for rask oppfølging.
Eksempler på løsninger i bruk i helsetjenesten:
- Trondheim kommune har et forskningsprosjekt som skal identifisere pasienter med høyere risiko tidligere og iverksette forebyggende tiltak, som å gi bedre eller mer hjemmepleie. Dette vil kunne bidra til at personer kan bo lengre hjemme og redusere utgifter for sykehjem.[32]
- Multimodalt prediksjonsverktøy som beregner risiko for synstruende diabetisk retinopati, og som brukes for å bestemme optimalt kontrollintervall for netthinneundersøkelse av pasienter med diabetes. RetinaRisk[33] benyttes i flere land; blant annet på Island og i Norge, og på flere klinikker i Sør-Afrika, USA og India.
- Beslutningsstøtteverktøy som predikerer sannsynligheten for hjertesvikt hos pasienter. Akershus universitetssykehus prøver ut EKG AI for å se om det kan øke effektiviteten på diagnostisering og behandling av hjertesvikt, forbedre diagnostisering av hjertesvikt, og om det vil føre til mindre liggetid, raskere behandling og redusere dødelighet.[34]
- Beslutningsstøttesystem for utvelgelse av pasienter til ryggkirurgi basert på prediksjon av utfall etter ryggkirurgi på individnivå (FoU-prosjekt i Helse Nord RHF).[35]
- Red Robin er en praterobot (chatbot) som samler inn sykdomshistorikk fra pasienten, og basert på dette avgjør om pasienten bør sees av helsepersonell eller kan ta vare på seg selv. Red Robin vil også foreslå diagnoser som er tilgjengelige for helsepersonellet som følger opp pasienten.[36] Red Robin brukes i flere vårdcentraler[37] i Sverige.
Bedre helsehjelp, oppfølging og egenomsorg
KI-systemer kan hjelpe pasienter til å ta mer ansvar for egen helse, følge opp sin sykdom og sine hjelpebehov bedre. De kan også gi informasjon og veiledning til innbyggere som kan få hjelp med å ta informerte beslutninger om egenomsorg og bedre forstå vanlige symptomer, tilstander og eget risikobilde.
Løpende overvåking, analysering og måling fra utstyr hos personer med omsorgsbehov, pasienter med kroniske sykdommer mm., gjør at helsetjenesten bedre vil kunne vurdere når det er behov for oppfølging eller konsultasjoner. Pasienter kan også få forslag til tiltak å forsøke hjemme og eventuelt ta kontakt igjen ved manglende effekt. Dette kan redusere behovet for konsultasjoner og hjemmebesøk.
Eksempler på løsninger i bruk i helsetjenesten:
- Insulinpumper med KI til å automatisk justere insulindoser basert på data fra kontinuerlig glukosemåling og karbohydratinntak. Pasientene kan håndtere sin sykdom bedre, og det frigjør tiden til helsepersonell.[38] I Norge har kontinuerlig glukosesensor med variabel insulininfusjon («hybrid kunstig bukspyttkjertel») vært tilgjengelig siden 2019.[39]
- SelfBack er en KI-basert mobilapplikasjon med tilpassede planer, råd og aktiviteter for pasienter med smerter i nedre del av ryggen (LBP: Low Back Pain), som et supplement til vanlig behandling. En metodevurdering (HTA) gjennomført av det danske «Behandlingsrådet» i 2023 viser til at bruk av Selfback kan reduseres ventelister med 10 prosent.[40]
- Robotsel som kan dempe angst og uro blant urolige og passive pasienter. Reduserer behov for ekstra helsepersonell for å passe på pasientene. Paro er en robotsel som brukes for eksempel på personer med demens og personer med utviklingshemming i Alta kommune.
- Sensorer til å varsle personell i forkant av at en pasient for eksempel får epileptisk anfall og gir mulighet til å iverksette tiltak før anfallet inntreffer. Dette kan føre til mindre behov for at personell ser til pasienten på rommet på natten. Omsyn28 har blitt brukt til hjemmemonitorering av covid-19-pasienter ved Oslo universitetssykehus, samt som sengesensor i for eksempel Farsund kommune.
Fotnoter
[5] https://www.euractiv.com/section/artificial-intelligence/news/eu-lawmakers-set-to-settle-on-oecd-definition-for-artificial-intelligence/
[6] Meld. St. 7 (2019–2020). Nasjonal helse- og sykehusplan 2020–2023. Helse- og omsorgsdepartementet.
https://www.regjeringen.no/no/dokumenter/meld.-st.-7-20192020/id2678667
[7] https://www.regjeringen.no/contentassets/1febbbb2c4fd4b7d92c67ddd353b6ae8/no/pdfs/ki-strategi.pdf
[8] Prop. 1 S (2023 – 2024) Proposisjon til Stortinget, Helse og omsorgsdepartementet, https://www.regjeringen.no/no/dokumenter/prop.-1-s-20232024/id2997928/
[9] https://www.regjeringen.no/contentassets/337fef958f2148bebd326f0749a1213d/no/-pdfs/nou202320230004000dddpdfs.pdf
[10] https://www.regjeringen.no/no/dokumenter/strategi-for-persontilpasset-medisin/id2959463/
[11] https://www.regjeringen.no/no/dokumenter/veikart-helsenaring/id2991874/
[12] https://www.ehelse.no/strategi/nasjonal-e-helsestrategi-for-helse-og-omsorgssektoren/_/attachment/inline/e1d4dc61-9158-4bde-baec-62aeb75c9215:420e028dd18e45cc32e84b3e55d13c716290cab2/Nasjonal%20e-helsestrategi%20v.1.0.pdf
[13] https://www.regjeringen.no/no/aktuelt/regjeringen-med-milliardsatsing-pa-kunstig-intelligens/id2993214/
[14] Inspirasjon: https://www.dechert.com/knowledge/onpoint/2022/8/eu-data-and-digital-drive--an-overview-of-forthcoming-legislatio.html
[15] Departementenes sikkerhets- og serviceorganisasjon (DSS) (2021). Norwegian Position Paper on the European Commission’s Proposal for a Regulation of the European Parliament and of the Council Laying Down Harmonised Rules on Artificial Intelligence (Artificial Intelligence Act) and Amending Certain Union Legislative Acts (COM(2021) 206). [Notat]. Hentet 15. oktober 2022 fra https://www.regjeringen.no/contentassets/939c260c81234eae96b6a1a0fd32b6de/norwegianposition-paper-on-the-ecs-proposal-for-a-regulation-of-ai.pd
[16] https://www.regjeringen.no/no/sub/eos-notatbasen/notatene/2022/des/ai-ansvarsdirektivet/id2950178/
[17] https://www.regjeringen.no/no/dep/kdd/org/styrer-rad-og-utvalg/viderebruksutvalget/id2926740/
[18] MDCG-2019-11 Qualification and classification of software
[19] https://www.regjeringen.no/no/sub/eos-notatbasen/notatene/2018/mai/forslag-til-forordning-om-metodevurderinger/id2603495/
[20] Dyplæring er en læreprosess som brukes innenfor maskinlæring, og som går ut på å "trene opp" såkalte "dype kunstige nevrale nettverk". Se også: https://snl.no/dypl%C3%A6ring
[21] https://doi.org/10.1053/j.semnuclmed.2020.10.001, https://doi.org/10.1001/jama.2017.18152
[22] https://pubmed.ncbi.nlm.nih.gov/33509370/
[23] https://tinyurl.com/2866x27x
[24] Screening for Diabetic Retinopathy in the Central Region of Portugal. Added Value of Automated 'Disease/No Disease' Grading - PubMed (nih.gov). Introducing automated diabetic retinopathy systems: it’s not just about sensitivity and specificity | Eye (nature.com)
[25] https://tinyurl.com/sxdr3h3p
[26] https://vestreviken.no/om-oss/nyheter/baner-vei-med-kunstig-intelligens
[27] https://www.nature.com/articles/s41586-023-05881-4 og https://www.amazon.com/AI-Revolution-Medicine-GPT-4-Beyond/dp/0138200130
[28] https://bmcmedinformdecismak.biomedcentral.com/articles/10.1186/s12911-021-01451-8
[29] https://aisel.aisnet.org/isd2014/proceedings2017/CogScience/2/
[30] https://www.synplan.ai/no/
[31] https://en.spidersolutions.no/#
[32] https://www.digdir.no/media/3936/download
[33] https://www.retinarisk.com/"og Diabetic eye screening with variable screening intervals based on individual risk factors is safe and effective in ophthalmic practice - PubMed (nih.gov)
[34] https://www.datatilsynet.no/regelverk-og-verktoy/sandkasse-for-kunstig-intelligens/ferdige-prosjekter-og-rapporter/ahus-sluttrapport-ekg-ai/?print=true
[35] https://www.spki.no/prosjekter/utvikling-av-klinisk-beslutningsstotteverktoy-for-ryggkirurgi/
[36] https://www.visibacare.com/no/plattformen/anamnes-og-triage
[37] En vårdcentral kalles en «enhet for åpen helse- og sykeomsorg». Vårdcentralene regnes til primærhelsetjenesten. https://no.wikipedia.org/wiki/V%C3%A5rdcentral
[38] https://www.nature.com/articles/s41591-022-02021-9.epdf
[39] Safety of a Hybrid Closed-Loop Insulin Delivery System in Patients With Type 1 Diabetes | Clinical Pharmacy and Pharmacology | JAMA | JAMA Network og Pressmelding 1. mai 2019 MiniMed™ 670G-systemet | Medtronic, Ny utstyrsavtale for diabetespasienter på plass (nyemetoder.no)
[40] https://behandlingsraadet.dk/media/ti4ftvyd/evalueringsforslag-selfback.pdf og https://behandlingsraadet.dk/find-evalueringer-analyser/evalueringer/2022/selfback-appvedr-laenderygsmerter