Generelt om hjernesvulster
Pakkeforløp for hjernekreft i sin fulle lengde omfatter pasienter med høygradige hjernesvulster. Pasienter med symptomer som kan gi begrunnet mistanke om hjernesvulst skal inkluderes i Pakkeforløp for hjernekreft. Om man i den videre utredningen konkluderer med høygradig hjernesvulst, skal pasienten fortsette i dette pakkeforløpet. I motsatt fall skal pasientene ut av det. Ved usikkerhet kontinueres pakkeforløpet til man har en endelig diagnose/konklusjon. Det presiseres at pasienter hvor man mistenker diffust lavgradig gliom inkluderes i Pakkeforløp for hjernekreft frem til man mener denne diagnosen er sannsynliggjort i tilstrekkelig grad. På det tidspunkt tas klinisk beslutning og pasienter med diffust lavgradig gliom går da ut av Pakkeforløp for hjernekreft.
Hjernesvulst er den alminnelig brukte betegnelsen for hjernekreft, og omfatter alle typer svulster i hjernevevet. Ofte inkluderes hjernehinnesvulster og hypofysesvulster. Noe over 1050 norske pasienter diagnostiseres hvert år med hjernesvulst. Av disse er rundt 700 godartede svulster og rundt 350 maligne svulster. Pasienter diagnostisert med godartede svulster inngår ikke i dette pakkeforløpet.
Høygradige hjernesvulster grad III og IV utgjør i Norge rundt 250 tilfeller per år og lavgradige diffuse gliomer grad II rundt 60- 70 tilfeller per år. Høygradige hjernesvulster har dårligst prognose. Initial utredning ved mistanke og begrunnet mistanke om hjernesvulst er lik for alle pasienter, også for dem som har godartede svulster. Det videre forløpet når diagnose er stilt vil være ulikt for pasienter med høygradige, diffuse lavgradige og godartede svulster. Angitte forløpstider i første del av dette pakkeforløpet, frem til man har funnet ut om og eventuelt hvilken type svulst det dreier seg om, gjelder alle pasienter med begrunnet mistanke om hjernesvulst og uavklart type svulst. Den siste delen omfatter pasienter med høygradige hjernesvulster. Noen pasienter med diffuse lavgradige eller godartede hjernesvulster kan ha symptomer og svulstutbredelse som tilsier at også disse bør utredes og behandles innenfor tidene angitt i dette pakkeforløpet. Mange lavgradige svulster vil utvikle seg til å bli høygradige og pasienter med lavgradige diffuse gliomer skal derfor ha et livslangt kontrollopplegg. På det tidspunkt man eventuelt påviser utvikling til en høygradig svulst skal pasienten inn i Pakkeforløp for hjernekreft.
Symptomene til pasienter med hjernemetastaser skiller seg ikke fra symptomene til pasienter med primær hjernesvulst. Avklares det at pasienten har hjernemetastase og ikke primær hjernesvulst, overføres pasienten til relevant organspesifikt kreftpakkeforløp eller Pakkeforløp for metastaser med ukjent utgangspunkt.
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av hjernesvulster
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av hjernesvulster er til vurdering i Helsedirektoratet og vil bli tilgjengelig på helsedirektoratet.no. Det vil komme fem ulike handlingsprogrammer; ett for hjernesvulst generelt og fire som er spesifikke for de mest vanlige primære hjernesvulsttypene.
Forløpskoordinering
Koordinering av pasientforløpet skal sikre effektivt forløp fra henvisning er mottatt i spesialisthelsetjenesten til oppstart behandling eller avsluttet pakkeforløp, uten unødvendig forsinkelse og med tett samarbeid mellom alle involverte avdelinger og spesialister. Alle sykehus som utreder og behandler kreft skal ha forløpskoordinatorer som har tett og løpende kontakt med pasienten og involverte instanser.
Det multidisiplinære/tverrfaglige team (MDT)
Pasienter med hjernesvulst bør vurderes i multidisiplinært team (MDT). Sammensetningen avhenger av hvor pasienten er i forløpet. Teamet bør bestå av nevrokirurg, patolog, radiolog, onkolog, nevrolog og forløpskoordinator. Andre faggrupper som naturlig vil delta i MDT i deler av pakkeforløpet er sykepleier, fysioterapeut, ergoterapeut, sosionom og nevropsykolog. Unntaksvis kan nevrokirurg alene eller sammen med nevroradiolog ta beslutninger. Pasienten bør da i ettertid diskuteres i MDT. Møtene sikrer kvalitetskontroll av utredning og behandling samt planlegging av videre behandling.
Informasjon og dialog med pasienten
Målet er at pasient og pårørende opplever god informasjon, involvering, medvirkning og dialog gjennom hele forløpet. Pasient og ansvarlig lege treffer i fellesskap beslutning om det videre forløpet. Hvis pasienten ikke er i stand til å medvirke, involveres pårørende eller utpekt verge. Kommunikasjonen med pasient og pårørende skal i alle sammenhenger baseres på respekt og empati. Informasjon og dialog skal skje på en hensynsfull måte og være tilpasset mottakerens individuelle forutsetninger som for eksempel alder, sosiale situasjon, språk, uttrykte ønsker og behov. Videre bør kommunikasjon med pasienten inkludere avklaring vedrørende forventninger om forløpet, inkludert medvirkning av pasient og pårørende.
I den utstrekning pasienten ønsker det skal pårørende involveres gjennom hele pasientforløpet. Samtidig skal helsepersonellet være oppmerksomme på at pårørende også kan ha selvstendige behov som skal ivaretas og tas hensyn til. Kommunikasjon og informasjon skal være konsistent og koordinert. Som en del av kommunikasjonen skal pasient og pårørende løpende involveres og informeres om undersøkelsesresultater og neste trinn i pakkeforløpet. Tolketjeneste benyttes ved behov.
Sykehusene skal, i samarbeid med aktuelle pasientforeninger, legge til rette for samtaler med godkjente likepersoner dersom kreftpasienter og/eller deres pårørende ønsker dette.
Pakkeforløp hjem for pasienter med kreft
Pakkeforløp hjem består av et tilbud om samtaler for å avdekke pasientens behov for tjenester og oppfølging som går utover selve kreftbehandlingen. Alle som får en kreftdiagnose inkluderes i Pakkeforløp hjem for pasienter med kreft.
Pakkeforløp hjem for pasienter med kreft innebærer en utdypning av hvordan pasientene bør følges opp etter klinisk beslutning og påbegynt kreftbehandling, og en utdyping av hvordan tjenestenivåene bør samhandle for å avdekke og følge opp pasientens behov for tjenester utover selve kreftbehandlingen. Alle kreftpasienter skal inkluderes i Pakkeforløp hjem når de har fått en kreftdiagnose, uavhengig av om de allerede er i et pakkeforløp for kreft eller ikke, og uavhengig av om behandlingsforløpet har en kurativ eller palliativ intensjon. Pasienter som får tilbakefall inkluderes i Pakkeforløp hjem, selv om de ikke inkluderes i pakkeforløpene for kreft.
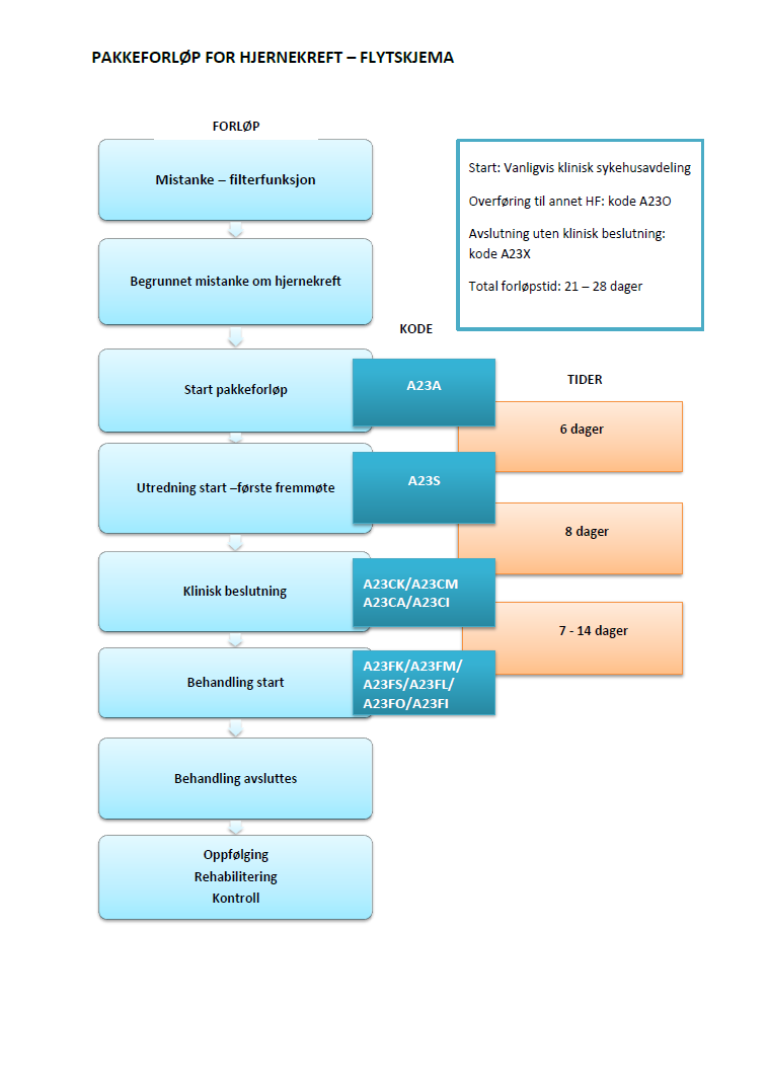
Flytskjema