Generelt om testikkelkreft
Det diagnostiseres årlig rundt 300 nye tilfeller av testikkelkreft i Norge. Dette er den hyppigste kreftformen hos yngre menn. Median alder ved diagnose er 28–29 år for non-seminom og 35 år for seminom. Ved lokalisert sykdom er femårs relativ overlevelse 98–99 prosent. Ved spredning av sykdommen er overlevelsen 95 prosent.
Nasjonalt handlingsprogram
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølgning av testikkelkreft utgis av Helsedirektoratet.
Forløpskoordinering
Koordinering av pasientforløpet skal sikre et effektivt forløp fra henvisning er mottatt i spesialisthelsetjenesten til oppstart behandling eller avsluttet pakkeforløp, uten unødvendig forsinkelse og med tett samarbeid mellom alle involverte avdelinger og spesialister. Alle sykehus som utreder og behandler kreft skal ha forløpskoordinatorer som har tett og løpende kontakt med pasient og involverte instanser. Forløpskoordinator skal sørge for effektiv overgang mellom urologisk og Onkologisk avdeling, samt ivareta god samhandling med for eksempel Radiologisk avdeling og Avdeling for patologi.
Det multidisiplinære/tverrfaglige team (MDT)
Alle sykehus som behandler testikkelkreft bør ha etablert regelmessige tverrfaglige beslutningsmøter. Pasienter med behov for multidisiplinært behandlingsopplegg skal diskuteres ved tverrfaglig møte, der minimum urolog, onkolog, radiolog og forløpskoordinator deltar.
Informasjon og dialog med pasienten
Målet er at pasient og pårørende opplever god informasjon, involvering, medvirkning og dialog gjennom hele forløpet. Pasient og ansvarlig lege treffer i fellesskap beslutning om det videre forløpet. Hvis pasienten ikke er i stand til å medvirke, involveres pårørende eller utpekt verge. Kommunikasjonen med pasient og pårørende skal i alle sammenhenger baseres på respekt og empati. Informasjon og dialog skal skje på en hensynsfull måte og være tilpasset mottakerens individuelle forutsetninger som for eksempel alder, sosiale situasjon, språk, uttrykte ønsker og behov. Videre bør kommunikasjon med pasienten inkludere avklaring vedrørende forventninger om forløpet, inkludert medvirkning av pasient og pårørende.
I den utstrekning pasienten ønsker det skal pårørende involveres gjennom hele pasientforløpet. Samtidig skal helsepersonellet være oppmerksomme på at pårørende også kan ha selvstendige behov som skal ivaretas og tas hensyn til. Kommunikasjon og informasjon skal være konsistent og koordinert. Som en del av kommunikasjonen skal pasient og pårørende løpende involveres og informeres om undersøkelsesresultater og neste trinn i pakkeforløpet. Tolketjeneste benyttes ved behov.
Sykehusene skal, i samarbeid med aktuelle pasientforeninger, legge til rette for samtaler med godkjente likepersoner dersom kreftpasienter og/eller deres pårørende ønsker dette.
Pakkeforløp hjem for pasienter med kreft
Pakkeforløp hjem består av et tilbud om samtaler for å avdekke pasientens behov for tjenester og oppfølging som går utover selve kreftbehandlingen. Alle som får en kreftdiagnose inkluderes i Pakkeforløp hjem for pasienter med kreft.
Pakkeforløp hjem for pasienter med kreft innebærer en utdypning av hvordan pasientene bør følges opp etter klinisk beslutning og påbegynt kreftbehandling, og en utdyping av hvordan tjenestenivåene bør samhandle for å avdekke og følge opp pasientens behov for tjenester utover selve kreftbehandlingen. Alle kreftpasienter skal inkluderes i Pakkeforløp hjem når de har fått en kreftdiagnose, uavhengig av om de allerede er i et pakkeforløp for kreft eller ikke, og uavhengig av om behandlingsforløpet har en kurativ eller palliativ intensjon. Pasienter som får tilbakefall inkluderes i Pakkeforløp hjem, selv om de ikke inkluderes i pakkeforløpene for kreft.
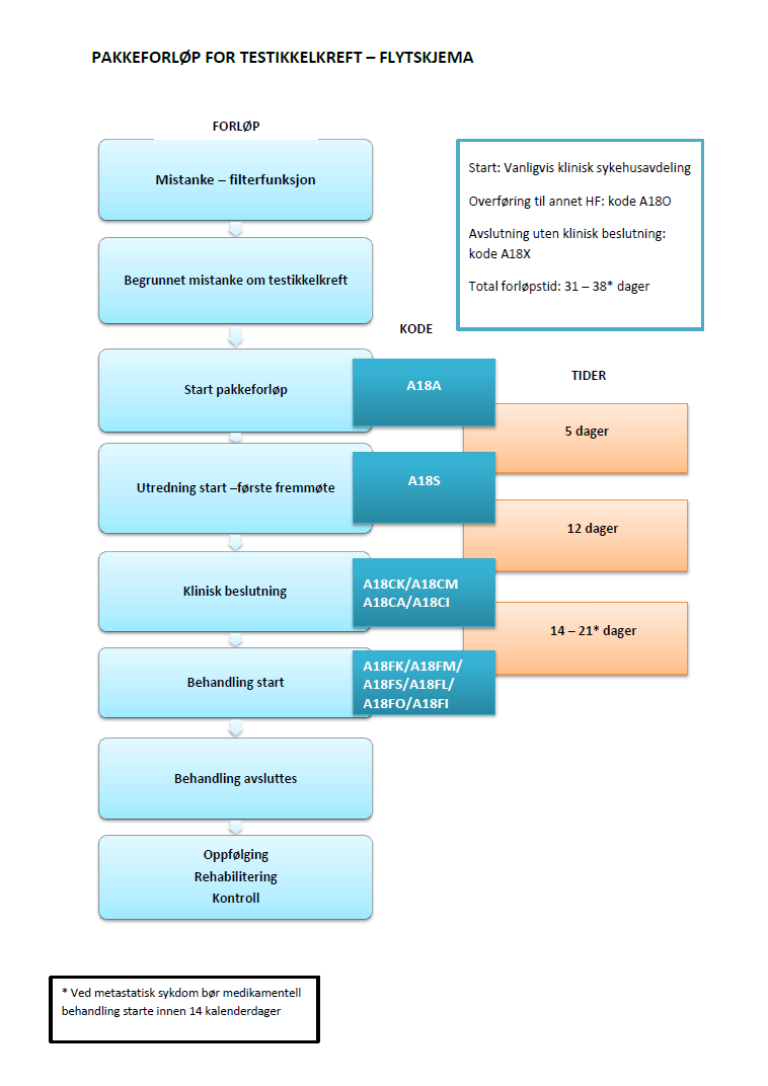
Flytskjema