I denne delen av rapporten gis en nærmere beskrivelse av status for mål og tiltak i handlingsplanen.
Mål
Under angis målene som ble fastsatt for humanhelsesektoren i Nasjonal strategi mot antibiotikaresistens 2015-2020. Merk at mål 6 ble gitt som oppdrag til RHF-ene fra 2017, og er derfor ikke anført i opprinnelig handlingsplan/strategi.
- Antibiotikabruken i befolkningen er redusert med 30 prosent målt i DDD/1000 innbyggere/døgn sammenlignet med 2012.
- Norge er blant de tre landene i Europa som bruker minst antibiotika til mennesker, målt i DDD/1000 innbyggere/døgn.
- Gjennomsnittlig forskrivning av antibiotika er redusert (med ~45%) fra dagens 450 resepter til 250 resepter/1000 innbyggere/år
- Forskrivningen av antibiotika ved luftveisinfeksjoner er redusert med 20% målt i DDD/1000 innbyggere/døgn sammenlignet med 2012
- Det er gjennomført studier av sykdomsbyrde ved antibiotikaresistens, konsekvenser av eventuelt for lav antibiotikabruk og effekt av smitteverntiltak.
- Redusere samlet bruk av spesifiserte bredspektrede antibiotika i norske sykehus med 30 % i 2020 sammenlignet med 2012.
Mål 1 - Antibiotikabruken i befolkningen er redusert med 30 prosent målt i DDD/1000 innbyggere/døgn sammenlignet med 2012.
Status
Hovedmålet om å redusere total antibiotikabruk i befolkningen med 30 % ble nådd i 2020 og 2021. Fra NORM/NORM-VET-rapporten 2021 oppsummeres følgende:
I 2021 var det totale salget av antibakterielle midler til systemisk bruk hos mennesker (J01 ekskl. metenamin) 11,2 definerte døgndoser (DDD)/1000 innbyggere/døgn. Siden 2012 har det vært en markant nedgang i total antibiotikabruk, i alt en reduksjon på 33 %. (til sammenligning var reduksjonen 32% i 2020).
Rundt 85% av den totale bruken av antibakterielle midler (DDD) brukes utenfor helseinstitusjon. Tannleger står for ca. 6% av dette. Videre står sykehus for omkring 8% av totale DDD, og sykehjem/langtidsinstitusjoner omkring 6-7% (NORM 2021).
Som det fremgår videre av NORM-rapporten, har det vært en signifikant reduksjon i bruken av systemiske antibiotika under covid-19-pandemien, hovedsakelig grunnet mindre forskrivning av antibiotika mot luftveisinfeksjoner i primærhelsetjenesten. Videre kan infeksjonskontrolltiltak ha redusert forekomsten av infeksjoner, i tillegg til at befolkningen kan ha hatt høyere terskel for å gå til lege med symptomer på luftveisinfeksjon. Rapporten fremhever likevel at den jevne nedgangen i antibiotikabruk i primærhelsetjenesten de senere årene kan skyldes økt oppmerksomhet om antimikrobiell resistens blant helsepersonell og befolkning.
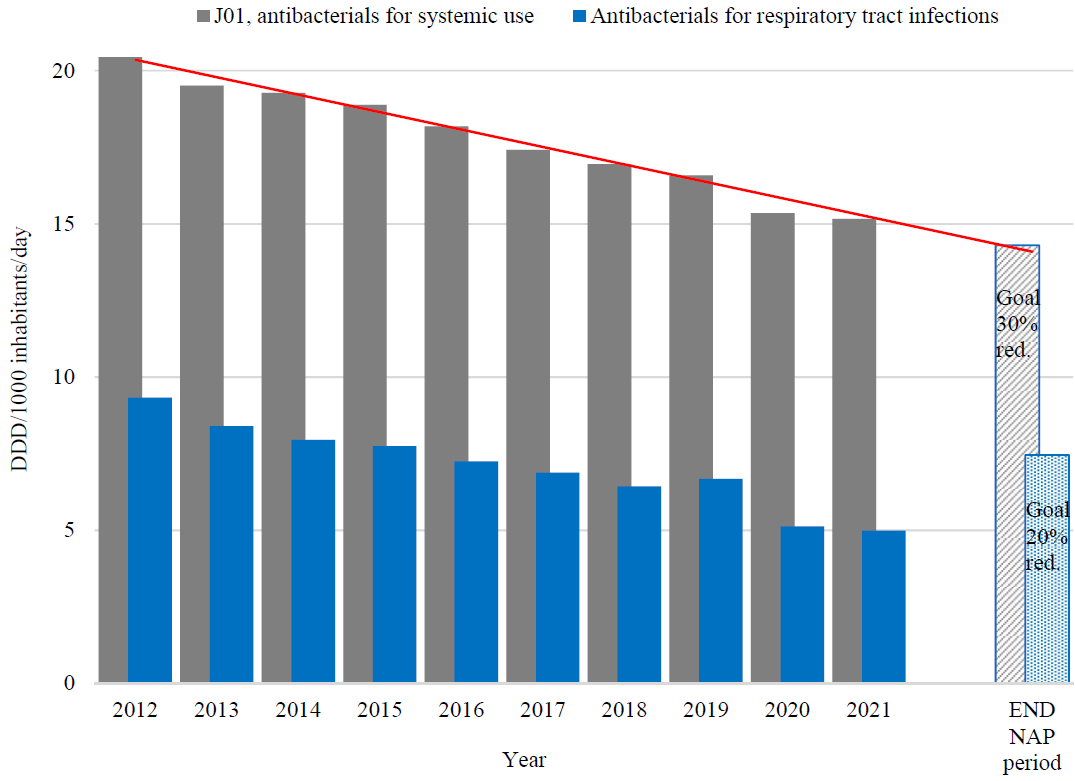
Imidlertid kan det se ut som forbruket nå er på vei til å returnere til nivået før pandemien . Data fra farmalogg[4] viser at i andre kvartal 2022 var det totale forbruket i DDD/1000 innbyggere kun redusert med 18,9% reduksjon fra 2012-nivå (Antibiotikabruken i Norge er på vei opp | Apotek.no). Det er nylig kunngjort at bruken har vært økende også i 3. kvartal.
Vurdering
Kvartalsvise tall bør tolkes med forsiktighet, og de siste tallene må ses i lys av at andre kvartal 2022 var en uvanlig sesong i kjølvannet av gjenåpning og omikronbølge. Spesielt var det uvanlig mange innleggelser for luftveisinfeksjon i dette kvartalet (Situasjonsrapport COVID-19 (fhi.no) s. 13).
Det er vanskelig å forutsi hvilket nivå totalforbruket vil legge seg på etter pandemien. Selv om pandemien kan ha bidratt til at 30 %-målet ble nådd, gjennom redusert smittespredning og redusert kontakt med helsevesenet, er det viktig å påpeke at det har vært en vedvarende nedadgående trend i totalforbruket fra 2012 til 2021. Styringsgruppen vurderer at det er all grunn til å tro at tiltakene i handlingsplanen har medvirket til den betydelige reduksjonen i totalforbruk som man har sett i løpet av handlingsplanperioden.
Styringsgruppen antar at målet om 30 % har vært hensiktsmessig og motiverende for tjenesten. Det er vanskelig å se for seg noen stor ytterligere reduksjon i årene fremover, slik det også er vurdert i Kunnskapshullrapporten 2020. Likevel er det antakelig mulig med en ytterliggere reduksjon i noen settinger. Styringsgruppen anbefaler at man opprettholder et videre mål for totalforbruk i neste strategi, basert på hva som synes oppnåelig utfra de siste årenes erfaringer. Vi anbefaler at målet om 30 % reduksjon av total antibiotikabruk i samfunnet kan oppdateres til at totalbruken ikke skal øke sammenlignet med 2021-nivå*.
Det kan også være nyttig å videreføre et relativt mål der man sammenligner seg med andre land. Forbruket i den aktuelle perioden har også gått ned i andre land det er naturlig å sammenligne seg med.
I tråd med at man nærmer seg et "hensiktsmessig" nivå for totalt antibiotikaforbruk, vil det være minst like viktig å arbeide for at antibiotika brukes riktigst mulig, dvs. i tråd med retningslinjene og god antibiotikastyringspraksis. Forbruksmålene bør derfor suppleres med målsetninger/indikatorer som i større grad reflekterer kvalitet i behandlingen. Et eksempel på en slik "direkte" kvalitetsindikator kan være andel pasienter med samfunnservervet pneumoni som behandles med smalspektret penicillin. I tillegg ville det være nyttig å supplere med "indirekte" prosessmål. En nyttig slik indikator ville være andel forskrivere som har oversikt over eget antibiotikaforbruk og/eller forbruk i egen enhet (se for øvrig omtale av tiltak 4.2. og 5.1). En annen nyttig prosessindikator ville være oversikt over deltakelse i kvalitetsarbeid – ikke minst knyttet til antibiotikastyringsprogram og antibiotikastyringsteam i sykehusene, og kvalitetsforbedringsprosjekter i primærhelsetjenesten (f.eks. hvor stor andel av fastleger, sykehjem/KAD, legevakter og kommuners hjemmetjeneste som deltar i kvalitetsforbedringstiltak knyttet til antibiotikastyring og smittevern).
Det er viktig å opprettholde kontinuerlig fokus og innsats for å påse at antibiotika brukes riktig. Kvalitetsarbeid er en kontinuerlig prosess. Ifølge NORM/NORM-VET 2021, kan man også forvente at det er mulig å oppnå en ytterligere reduksjon i antibiotikaforbruket og en enda mer smalspektret terapiprofil.
Mål 2 - Norge er blant de tre landene i Europa som bruker minst antibiotika til mennesker, målt i DDD/1000 innbyggere/døgn.
Status
ECDC publiserer årlig en rapport over antibiotikakonsum i EU/EØS, inkludert Norge. Per høsten 2022 er siste rapport for 2020. Antibiotikabruken (ATC J01) måles i DDD per 1000 innbyggere per dag.
Totalforbruk av antibiotika:
Ifølge rapporten for 2020 lå Norge på 10. plass med 13.9. Lavest forbruk hadde Nederland med 8.5, Østerrike med 8.8 og Slovenia med 10.2. Når man kun ser på antibiotikabruk utenfor sykehus (community consumption) ligger Norge på 12. plass. Det er verdt å merke seg spesielt at bruken at metenamin (Hiprex) mot urinveisinfeksjon er unikt høy i Norge sammenlignet med andre land, og at dette virkestoffet klassifiseres under J01. Effekten av metenamin er omstridt, og preparatet er ikke resistensdrivende på samme måte som andre antibiotika i denne kategorien, og det kan derfor være hensiktsmessig å se bort fra metenaminbruk i noen sammenhenger. Uten metenamin hadde Norge vært plassert lenger opp på listen (ca. 7.-8.- plass). Videre må sammenligningen tolkes med forbehold om at det kan være metodologiske forskjeller mellom ulike land. Videre kan pandemien ha påvirket tallene for 2020. Det vises til oversiktlig grafisk fremstilling i ESAC-Net rapporten som det er lenket til over.
Totalforbruk av antibiotika i sykehus
Når man ser på total antibiotikabruk i sykehus, ligger Norge nest best (etter Nederland) i totalbruk. I tillegg utgjør penicilliner en stor andel av antibiotikabruken i sykehus i Norge, sammenlignet med de andre landene. For en sekundær indikator i form av forbruk av høyt resistensdrivende systemiske antibiotika for bruk i sykehussektoren, hadde Norge lavest andel (19.5% - Bulgaria i motsatt ende hadde 62%). Igjen er det viktig å ha in mente at det kan være forskjeller i organisering og registrering mellom de ulike landene, som ikke fremgår av sammenligningen.
For øvrig om den internasjonale trenden i EU/EØS
I perioden 2011-2020 var det en statistisk signifikant nedgang i den totale bruken av systemiske antibiotika til mennesker i EU/EØS, men denne nedgangen gjelder kun utenfor sykehus. I 2020 var totalbruken av antibiotika (ATC J01) i området sett under ett på 16.4 DDD/1000 inb./dag. I samme periode ble det i primærhelsesektoren sett en signifikat dreining mot mer bredspektrede midler, men med stor spredning mellom land.
Det var for øvrig ingen statistisk signifikant økning eller nedgang i bruken av systemiske antiviralia (J05) i perioden 2016-2020 for EU/EØS som helhet, men det var signifikant økning i bruken i Norge.
Mål 3 - Gjennomsnittlig forskrivning av antibiotika er redusert (med ~45 %) fra dagens 450 resepter til 250 resepter/1000 innbyggere/år
Antall resepter/1000 innbyggere/år er redusert med ca. 37 % fra 2012 til 2021: Fra 444 til 281/1000 innbyggere/år. Således har det vært gjort stor fremgang, men målet er fremdeles ikke helt innfridd.
Andelen innbyggere som får minst én resept med antibiotika har gått gradvis nedover siden 2012. Det er en del variasjon mellom fylkene. I 2021 ble det skrevet ut flest resepter per 1000 innbyggere i Møre og Romsdal med 301 resepter, mens Oslo hadde færrest med 253 resepter.
Mål 4 - Forskrivningen av antibiotika ved luftveisinfeksjoner er redusert med 20 % målt i DDD/1000 innbyggere/døgn sammenlignet med 2012
Dette målet omhandler antibiotika utskrevet for luftveisinfeksjoner (fenoxymetylpenicillin, amoxicillin, makrolider og doxycyklin). Dette målet ble nådd allerede i 2016, og reduksjonen sammenlignet med 2012 er betydelig større enn 20 %-målet (se grafisk fremstilling av måloppnåelse i figur 1 tidligere). Det skal likevel nevnes at et utbrudd av Mycoplasma pneumoniae medførte betydelig økt forskrivning av makrolider og tetrasykliner i 2012, slik at utgangspunktet kan ha vært noe høyt.
Mål 5 - Det er gjennomført studier av sykdomsbyrde ved antibiotikaresistens, konsekvenser av eventuelt for lav antibiotikabruk og effekt av smitteverntiltak.
Status
Sykdomsbyrde
Noen viktige studier nevnes kort.
I 2022 ble det publisert en stor og mye omtalt studie som estimerte global og regional sykdomsbyrde av AMR i 2019. Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis - The Lancet. Studien estimerer at I 2019 var ca. 5 millioner dødsfall assosiert med AMR og ca. 1,3 millioner dødsfall direkte forårsaket av AMR. Studien estimerer sykdomsbyrde for en rekke patogener og i alle verdens regioner. Det bemerkes at det er betydelig mangel på gode data i lavinntektsland.
I 2019 ble det publisert en studie i Lancet Infect. Dis. som estimerte sykdomsbyrde av antibiotikaresistens i EU/EØS i 2015 for flere (men ikke alle) relevante bakterier/resistensmønstre. Forfatterne estimerte at ca. 33 000 dødsfall (6.44 per 100 000) var direkte forårsaket av AMR, tilsvarende tap av ca. 870 000 DALYs (disability-adjusted life years). Omtrent 75% av den totale sykdomsbyrden av antibiotikaresistens var assosiert med helsetjenesten.
I oktober 2022 ble det publisert en stor studie i Lancet Public Health som estimerte AMR-byrden WHO Europeisk region i 2019. Merk at den inkluderte flere bakterie-resistenskombinasjoner enn den tidligere nevnte studien, og flere land – land i Sentral-Asia er også inkludert i denne regionen. Forfatterne estimerte at i 2019 var ca. 133 000 dødsfall (14.3 per 100 000) direkte forårsaket av AMR, mens ca. 541 000 dødsfall (58.1 per 100 000) var assosiert med AMR. Tilsvarende tall i DALYs er 2 980 000 (319.8 per 100 000) og 11 900 000 (1278.5 per 100 000). Det er hevdet at denne sykdomsbyrden i Europa tilsvarer byrden av colonkreft, lungekreft eller leverchirrose[5]. Et interessant funn var at land som hadde godt implementerte nasjonale handlingsplaner hadde lavere sykdomsbyrde relatert til AMR.
De to nevnte studiene kan ikke sammenlignes direkte, pga. ulik geografisk tilfang og ulik metodologi. Det er uansett klart at AMR forårsaker en betydelig sykdomsbyrde. Sykdomsbyrden er størst hos de eldste og aller yngste. Begge studiene fant at sykdomsbyrden er høyest i Øst- og Sør/Sentral-Europa. Norge har så langt lav sykdomsbyrde i europeisk (og global) sammenheng.
Helt nylig publiserte også ECDC et estimat over sykdomsbyrde av AMR i Europa. Det ble estimert ca. 39 000 dødsfall (ca. 1 101 000 DALYs) direkte forårsaket av antibiotikaresistens i 2019, og at trenden var økende mellom 2016 og 2019. Det gis en oversikt over de europeiske landene rangert etter sykdomsbyrde knyttet til antibiotikaresistens. Norge rangeres på 2. plass (nest lavest sykdomsbyrde) etter Nederland.
Merk at de nevnte studiene kun har undersøkt sykdomsbyrde av bakteriell resistens (og ikke medikamentell resistens mot andre mikroorganismer).
Konsekvenser av redusert antibiotikabruk og effekt av smitteverntiltak
Fire norske sykehus (Akershus universitetssykehus, Helse Bergen, Stavanger universitetssykehus og Universitetssykehuset i Nord-Norge har sammen med eksperter i fem andre land (Tyskland, Canada, Sverige, Estland, Israel) gjennomført en større studie på effekt av antibiotikastyring og smitteverntiltak i sykehus. Prosjektet ble finansiert gjennom den globale satsningen Joint Programming Initative on Antimicrobial Resistance. De første publikasjonene fra prosjektet forventes i 2023. Se ev. PILGRIM-studien
ASP og UiO/Institutt for Helse og Samfunn jobber for å fremskaffe mer kunnskap om spørsmålet om det vil ha noen negative konsekvenser å redusere antibiotikabruken i primærhelsetjenesten i Norge. Pr. november 2022 er det to pågående doktorgradsprosjekter, ytterligere to doktorgradsprosjekter som vil starte innen første kvartal 2023, og to prosjekter under planlegging. Se Pasientforløp ved infeksjoner - Institutt for helse og samfunn (uio.no).
Mål 6 - Redusere samlet bruk av spesifiserte bredspektrede antibiotika i norske sykehus med 30 % i 2020 sammenlignet med 2012.
Mål 6 ble gitt som oppdrag til RHF-ene fra 2017, og er derfor ikke anført i den opprinnelige handlingsplanen og strategien. De aktuelle antibiotikaklassene er kinoloner, karbapenemer, andregenerasjons cefalosporiner, tredjegenerasjons cefalosporiner, og penicillin med enzymhemmer.
Status
Om vi kun ser på volum i form av antall definerte døgndoser, har det vært en reduksjon i bruken av bredspektrede antibiotika i norske sykehus på 30,7 % i perioden 2012-2020 og 25% i perioden 2012-2021. Det er imidlertid vanlig å justere forbruket for aktivitet i form av antall liggedøgn. Justert for antall liggedøgn var denne reduksjonen kun på det 12% i 2021 (se figur 2 under). Det er viktig å ta hensyn til aktivitet bl.a. pga. betydelig nedtrekk av elektiv aktivitet ifm. pandemien. Det er likevel usikkerheter/forbehold knyttet til å justere for aktivitet knyttet til antall liggedøgn. Eksempelvis vil ikke korreksjon for antall liggedøgn justere for eventuelle endringer i sykdomspanoramaet som følge av smittebølger med covid-19. Dessuten vil ikke antall liggedøgn nødvendigvis gjenspeile aktivitet på en god måte – redusert antall liggedøgn trenger strengt tatt ikke bety redusert aktivitet.
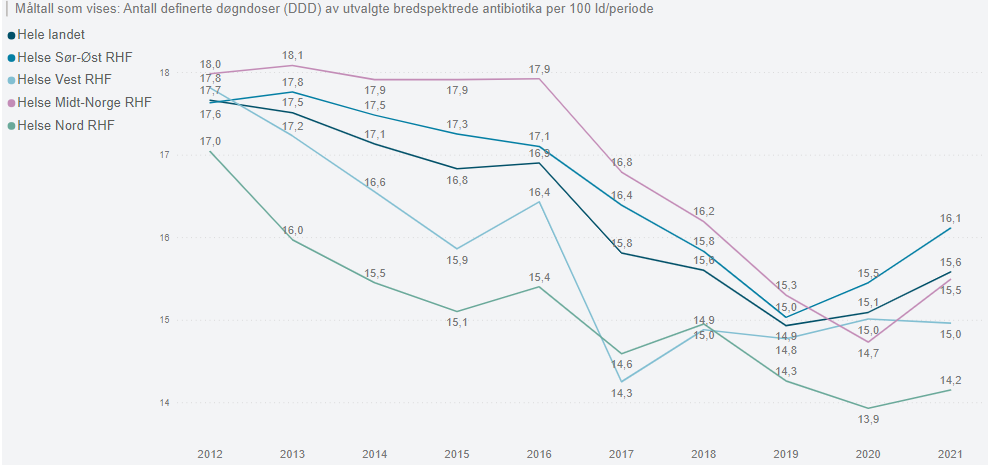
Forbruket så langt i 2022 er enda høyere enn samme periode i 2021, tilsvarende en aktivitetskorrigert reduksjon på kun 4.2 % i første tertial og 2,8 % i andre tertial sammenlignet med 2012 (ikke vist). Noe av denne ytterligere økningen kan muligens forklares med en svært uvanlig sesong med økt antall luftveisinfeksjoner i perioder. I tillegg er det rapportert fra noen sykehus at nyanser ifm. oppdatering i antibiotikaretningslinjen for sykehus (kapittel om luftveisinfeksjoner) kan ha bidratt til økt forbruk av bredspektrede antibiotika. Disse innspillene blir tatt med når kapitlet om luftveisinfeksjoner skal revideres 1. halvår 2023.
Det er betydelige variasjoner i antibiotikabruk mellom ulike sykehus. Ifølge NORM-rapporten kan variasjonene ikke alene forklares av forskjeller i aktivitet eller sammensetningen av pasientgrunnlaget.
Vurdering:
Da kunnskapshullrapporten 2020 ble skrevet, var man på god vei til å nå målet om 30 % reduksjon i bredspektrede antibiotika i sykehus. Ekspertgruppen fant da ikke grunnlag for å anbefale en ytterligere generell reduksjon i antibiotikabruken. Imidlertid har den gode utviklingen snudd under pandemien. Bruken av bredspektrede midler i sykehus har økt, spesielt gjennom 2021, og også i første tertial av 2022 (ikke vist i figuren over). Styringsgruppen merker seg økningen og er usikker på årsaken til denne. Det kan ha vært mindre oppmerksomhet på antibiotikastyring i forbindelse med pandemihåndteringen, og muligens også fordi handlingsplanperioden formelt er utløpt. Representanter i styringsgruppen er også kjent med at enkeltsykehus har nedprioritert antibiotikastyring i senere tid. Videre kan fokus på god antibiotikastyring konkurrere med andre gode forbedringstiltak, og ikke minst smitteverntiltak under pandemien. Noe av økningen i antibiotikabruk kan likevel ha vært i tråd med retningslinjene, pga. endret pasientgrunnlag - ikke minst pga. økt menge innleggelser for luftveisinfeksjoner i perioder. Det er likevel verdt å merke seg at antibiotikaforbruket i norske sykehus (og totalt) er lavt i Europeisk sammenheng. Samtidig er sykdomsbyrden knyttet til antibiotikaresistens også lav i Norge (se nærmere i tekst om mål 2 og 5).
Styringsgruppen antar at reduksjonsmålet for bredspektrede antibiotika har vært motiverende for tjenestene. Imidlertid er det nok på tide med en fornying av målet, og det synes hensiktsmessig å stake ut et nytt reduksjonsmål basert på hva som synes oppnåelig utfra de siste årenes erfaringer. For neste strategiperiode anbefaler vi mål om at bruken av de fem bredspektrede antibiotikaene ikke skal øke sammenlignet med 2019-nivå, målt i antall DDD per 100 liggedøgn som tidligere. I 2019 hadde de fleste sykehusene et bunnpunkt i forbruk av disse midlene, og det er rasjonelt å se for seg et videre aktivitetsnivå på linje med før pandemien.
Det viktigste fremover er likevel at antibiotika brukes riktigst mulig, dvs. i tråd med retningslinjer og god antibiotikastyringspraksis. Det bør vurderes om neste handlingsplan i tillegg kan inneholde direkte kvalitetsmål, eksempelvis andel pasienter med samfunnservervede nedre luftveisinfeksjon som behandles med smalspektret penicillin. I tillegg kan det være nyttig med prosessmål som mer indirekte mål på kvalitet. Se nærmere omtale av slike indikatorer under avsnittet om "Mål 1".
Styringsgruppen anbefaler at oppdragsdokumentene til RHF-ene bør fremover inneholde mål om reduksjon, nye kvalitetsmål, samt mål om at antibiotikastyringsprogram skal opprettholdes, iht. til definisjoner i aktuelt gjeldende handlingsplan.
Som det også understrekes i NORM-rapporten for 2021, er det nødvendig med kontinuerlig innsats for å bevare den gunstige situasjonen vi fortsatt har i Norge. Styringsgruppen anbefaler at det bør formidles tydelig til helseforetakene at handlingsplanens mål om 30 % reduksjon i bruken av bredspektrede antibiotika fortsatt gjelder inntil ny strategi og handlingsplan foreligger. Det bør sikres tilstrekkelig ressurser og kompetanse til å opprettholde gode antibiotikastyringsprogrammer i landets helseforetak (se nærmere om dette i beskrivelsen av tiltak 5.1).
* Styringsgruppen har i ettertid justert anbefalingen om totalforbruksmål til følgende: redusere totalforbruk av antibiotika med 10 % fra 2019 - for ATC-klasse J01 unntatt metenamin
[4] Farmalogg er et aksjeselskap eid av Apotekforeningen. De drifter Farmaloggs Legemiddelstatistikk, som ifølge deres nettsider er det nærmeste vi kommer en samlet oversikt over salg av legemidler i norske apotek. Tallene omfatter både salg fra sykehusapotek og primærapotek. Salg av metenamin er ekskludert.