1.7.1 Partssammensatt arbeidsgruppe
I 2022 ble det gjennomført to arbeider med partssammensatt arbeidsgruppe for legevakt. Arbeidsgruppene bestod av Legeforeningen, Kommunenes Sentralforbund og Oslo kommune. Helsedirektoratet ledet arbeidene og hadde sekretariatsfunksjon på vegne av Helse- og omsorgsdepartementet.
I sluttrapporten fra den første partssammensatte arbeidsgruppen som ble overlevert departementet våren 2022 ble det anbefalt at Helsedirektoratet, KS og Legeforeningen får i oppdrag å utarbeide en veileder for kommuner med utfordringer. Veilederen skal vise aktuelle modeller for organisering av legevakten og hvordan disse kan tilpasses lokalt. I tillegg foreslo den partssammensatte gruppen spesifikke tiltak for legevaktdistrikter med få fastleger og høy vaktbelastning. Det pekes på endringer i kompetansekravene til lege i vakt, godkjenning av dansk basisutdannelse mot deler av LIS1, utredning av insentiv- eller stimuleringsordninger som kan bidra til bedre rekruttering i LIS1-stillinger i små kommuner og forlengelse av unntaket om krav til spesialisering i allmennmedisin med ett år. I tillegg ble det anbefalt å forlenge og utvide gjeldende tilskuddsordning.
Høsten 2022 ble en ny partssammensatt arbeidsgruppe nedsatt, og arbeidsgruppen leverte sin endelige rapport i februar 2023. Overordnet beskrives det at høy vaktbelastning for mange leger i legevaktordningen er en av de viktigste utfordringene for legevakttjenesten og mange av de foreslåtte tiltakene er rettet inn mot denne problemstillingen. Arbeidsgruppen anbefalte å fortsette arbeidet med rekruttering og stabilisering til fastlegeordningen. Videre kom gruppen med forslag om å utrede forutsetninger for endringer i fastlegeforskriften §§ 12 og 13, vurdere offentlige vikarpooler, bruk av faste vikarer deler av året, bruk av fast ansatte leger hele eller deler av tiden, og etablering av kombinasjonsstillinger. Det ble pekt på mulighet for interkommunalt samarbeid, og at sentrale helsemyndigheter burde legge til rette for nye initiativer og følgeforskning av videobruk.
Når det gjaldt å vurdere oppgave og arbeidsfordeling i den akuttmedisinske kjede, anbefalte arbeidsgruppen at dette spørsmålet blir tatt inn som en del av arbeidet med den kommende stortingsmeldingen om prehospitale tjenester.
Arbeidsgruppen anbefalte flere tiltak for å redusere belastningen for lege på vakt. Problemstillingen knyttet til at legen er alene på vakt burde beskrives i plan for legetjenesten i kommunene, og det ble pekt på samarbeid med andre døgnbemannede tjenester. Ulike kompetansebyggende tiltak ble beskrevet, og også behovet for triagering og økt helsekompetanse i befolkningen.
I vurderingen av hvordan økt grunnbemanning og ulike turnusordninger i allmennlegetjenesten kan brukes til å utvikle tjenesten på andre felt, mente arbeidsgruppen at det mest sentrale er å sikre flere leger i fastlegeordningen. Videre beskriver gruppen tiltak med blant annet tettere og mer forpliktende samhandling med spesialisthelsetjenesten i den akuttmedisinske kjeden, etablering av stillinger som kan kombinere legevaktarbeid med forsknings-, veilednings-, undervisningsstillinger, og samarbeid mellom store sentrale kommuner og distriktene
Arbeidsgruppen anbefalte at utvikling av tjenesten hovedsakelig bør gjøres på en måte som gir kommunene og regionene muligheter til å finne lokale løsninger, så lenge tjenesten holder seg innenfor rammene til forsvarlighet, ledelse og kvalitetsforbedring og andre krav som ligger i lovverket i dag. Det bør sees på endringer i spesialistreglene som sikrer at leger i nye turnusordninger ("Nordsjø-turnus") kan få godkjent spesialistutdanningen i stillinger med mindre enn 50 % av heltid, og at nasjonal veileder og legevakt og legevaktsentraler revideres
Når det gjaldt finansieringsordningen for legevakt anbefalte arbeidsgruppen at finansieringsordningene gjennomgås, blant annet endringer i systemet for godtgjøring av legevaktarbeid. Det er behov for bedre oversikt over totale kostnader til legevakt. Arbeidsgruppen pekte også på behovet for tiltak i form av tiltak og tilskuddsordninger rettet mot mindre kommuner.
1.7.2 Vurdering av regulering og finansiering av legevakttjenesten
Helsedirektoratet har i oppdrag fra Helse- og omsorgsdepartementet vurdert endringer i regulering og finansiering av legevakttjenesten for å skape bærekraftige løsninger. Oppdragsbeskrivelsen legger til grunn at legevakttjenesten fortsatt skal være en allmennmedisinsk disiplin, som i økende grad er tett integrert med både resten den kommunale helse- og omsorgstjenesten og den akuttmedisinske kjeden.
Tiltakene som diskuteres reflekterer rekrutteringsutfordringene i fastlegeordningen og den høye vaktbelastningen for mange fastleger. Gjennomgangen løfter også problemstillinger som ikke utredes i besvarelsen, men som skal gjennomgås i den varslede stortingsmeldingen om akuttmedisinske tjenester utenfor sykehus.
I besvarelsen av oppdraget anbefaler Helsedirektoratet at legevaktarbeid på sikt bør vurderes på linje med andre allmennlegeoppgaver kommunen kan pålegge fastlegene. For spesialister i allmennmedisin som har hovedstilling i legevakt bør denne stillingen kunne telle som erstatning for dagens krav, om ett år i åpen uselektert praksis, for at legene kan beholde retten til å kreve spesialisttakst.
Helsedirektoratet anbefaler videre at kompetansekravene i akuttmedisinforskriften endres, slik at leger med fullført LIS1-tjeneste kan ha selvstendig legevakt, så lenge nødvendig opplæring er gitt og obligatoriske kurs er gjennomført. Viktigheten av lokal samtrening i den akuttmedisinske kjede ble understreket. Videre at det bør være økt oppmerksomhet på at leger alltid skal ha annet personell tilgjengelig ved legevaktarbeid; enten ved forskriftsfesting eller gjennom andre tiltak.
Endelig anbefaling av eventuelle endringer i finansieringsordningene vil etter direktoratets vurdering kreve en bredere og mer helhetlig utredning. En hovedutfordring er å finne riktig balanse mellom aktivitetsbasert finansiering og kompensasjon for beredskap.
Helsedirektoratet anbefaler at dagens rekrutteringstilskudd videreføres. Erfaringer fra fullførte utviklingsprosjekter i den akuttmedisinske kjeden bør tilgjengeliggjøres for sektoren, og det bør vurderes å bevilge stimuleringsmidler for å fremme samhandling i den akuttmedisinske kjeden.
1.7.3 Kartlegging av legevakt i KOSTRA-skjema 1
Helsedirektoratet har i 2022 samarbeidet med SSB for å få en utvidet kartlegging av legevaktsordningen i KOSTRA-skjema 1. Hensikten er å få bedre kunnskap om organiseringen, bemanning og kostnader for legevakt.
I kartleggingen ble alle kommuner bedt om å oppi netto driftsutgifter for sin legevakttjeneste. Disse tallene var til dels mangelfullt rapportert og beheftet med usikkerhet om hva som var inkludert hos de ulike kommunene. Tallene antyder likevel at det er noe lavere netto driftsutgifter hos kommuner som er med i et interkommunalt samarbeid enn de som kun har egen kommunal legevakt hele døgnet. Se for øvrig beskrivelse i denne rapportens del II.
Når det gjelder muligheten for kommunene å rapportere årsverk vurderer SSB at det ikke vil være hensiktsmessig å innføre en rapportering av årsverk for leger ved legevakt i KOSTRA fordi en for stor andel kommuner opplyser om utfordringer knyttet til en slik rapportering. SSB foreslår en mulig fremtidig rapportering ved å utvide KOSTRA-skjema 1, del 2-2 med tilleggsspørsmål om hvor mange leger bidrar i legevakt. I tillegg anbefaler SSB å oppdatere KOSTRA-skjema 1 når det gjelder innrapportering av organisasjonsform. Disse anbefalingene vil KOSTRA-arbeidsgruppe for helse- og omsorgstjenester vurdere i løpet av 2023.
1.7.4 Nasjonale kvalitetsindikatorer på legevakt
Nasjonale kvalitetsindikatorer er et virkemiddel for kvalitetsutvikling for helsetjenesten. Nasjonalt kompetansesenter for legevaktmedisin (NKLM) har på oppdrag fra Helsedirektoratet utviklet fire nasjonale kvalitetsindikatorer for legevakt. Disse gir en indikasjon på kvaliteten i helsetjenesten og gir mulighet til å følge med på status og utvikling i legevakttjenesten over tid.
NKLM har ansvar for Legevaktregisteret og å gjennomføre spørreundersøkelse blant lederne for legevakt hvert annet år. Disse danner grunnlag for de fire nasjonale kvalitetsindikatorene som Helsedirektoratet publiserte i juni 2022. Resultatene er gjengitt i del II av denne rapporten, disse vil oppdateres i 2024.
- Samtrening: Andel sykepleiere/annet helsepersonell ved legevakten som har deltatt i akuttmedisinske samtrening med ambulanse siste år.
- Samtrening: Andel leger ved legevakten som har deltatt i akuttmedisinske samtrening med ambulanse siste år.
- Triagering: Andel legevakter med et standardisert verktøy for triagering av pasienter som møter på legevakten.
- Tolketjeneste: Andel legevakter med tilgang til døgnkontinuerlig tolketjeneste på flere språk.
1.7.5 Pilot legevakt
Helsedirektoratet utlyste i 2018 en tilskuddsordning for utprøving av en ny organisasjonsmodell for legevakt i legevaktdistrikter med få innbyggere. Målet var bærekraftige og forsvarlige legevakttjenester i grisgrendte områder. Bedre tilgjengelig tilbud til legevaktpasienter i små og mellomstore kommuner, styrket akuttberedskap, bedre utnytelse av samlede vaktressurser og styrket rekruttering av fastleger i kommunen var formålet. I tillegg skal modellen ta i bruk digitale løsninger for å understøtte diagnostikk og behandling.
De to legevaktdistriktene som ble valgt til piloter var Sunnfjord og Ytre Sogn interkommunale legevakt (SYS IKL) og Molde interkommunale legevakt (MIKL). SYS IKL har legevaktsentral i Førde med fem satellittkommuner i legevaktdistriktet som omfatter til sammen 13 101 innbyggere. Romsdalsregionen har fire satellittkommuner med legevaktsentral i Molde som etablerte Molde interkommunale legevakt (MIKL) i prosjektperioden. Innbyggere i satellittkommunene i Romsdalsregionen utgjør 20 000.
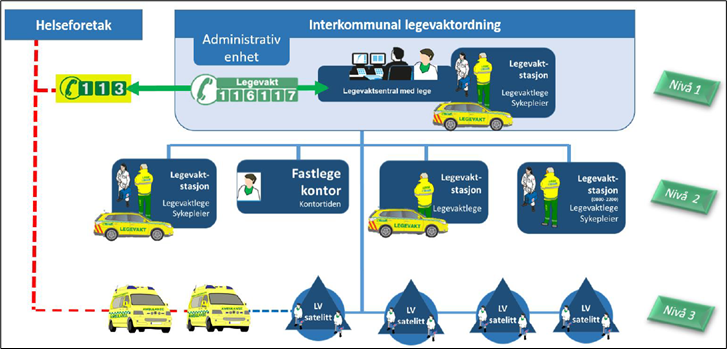
Det interkommunale legevaktdistriktet er organisert i tre nivå. Legevaktsatellittene er på nivå 3. Nivå 2 er daglegevakt i alle kommunene og nivå 1 er vertskommunen med legevaktsentral 24/7, se figur 1.
Satellittene i pilotkommunene er lokalisert på sykehjem, kommunens helsehus eller omsorgssenter og bemannet med sykepleiere som har utvidet sin stilling på sykehjemmet.
Pasientflyten skjer ved at alle henvendelser går til legevaktsentralen, som der det er hensiktsmessig henviser til konsultasjon på satellitter. På satellitten møter pasienten en sykepleier som undersøker og/eller behandler og ved behov kobler opp en videokonsultasjon med lege i den sentrale legevaktsentralen.
Helsedirektoratets oppsummering og anbefaling
Videokonsultasjon med pasient og sykepleier på satellittene og lege i legevaktsentralen fungerer godt i begge distriktene. Både pasienter, pårørende og helsepersonellet var fornøyde. Perioden for utprøving av piloten traff samtidig med to år med pandemi, det har redusert bruken fordi satellittene stengte under deler pandemien. Samtidig har pandemien vært en drivkraft til å ta i bruk video konsultasjoner. Underveis i prosjektperioden utvidet pilotdistriktene også mobil videokonsultasjon. De mobile løsningene ble brukt av sykepleiere på utrykning, konsultasjoner i hjemmetjenesten og ved syning av lik på sykehjemmet i forbindelse med forventede dødsfall.
Begge legevaktdistriktene rapporterer om bedre utnyttelse av ressursene. Legene har blitt avlastet, mens sykepleierne har fått økt kompetanse. Samtidig rapporterer distriktene om rekrutteringsutfordringer på sykepleiersiden. Totalt sett kan en mer variert arbeidshverdag for sykepleierne bidra til økt rekruttering til sykehjem med satellittlegevakt. Samhandling innen kommunes helse- og omsorgstjeneste, dvs. samarbeidet mellom legevakt, sykehjem og hjemmetjeneste, er styrket.
Pilotdistriktene har lykkes med å sikre overgangen fra prosjekt til ordinær drift ved ledelsesforankring i alle ledd. Rutiner og prosedyrer er utviklet, implementert og innlemmet i distriktenes samarbeidsavtaler. Arbeidet inngår i distriktenes helsefelleskap og er forankret i de faglige akuttmedisinske samarbeidsforaene.
Helsedirektoratet vurderer at erfaringene med pilotmodellen og arbeidsformen har overføringsverdi til andre deler av legevakttjenesten i Norge. Helsedirektoratet vurderer videre at styrken i modellen er at den lar seg innpasse til lokale variasjoner i organisering av tjenestetilbudet. Samtidig benytter man eksisterende personellressurser på en innovativ måte og prosjektmodellen understøtter samhandling, fag- og kompetanseutvikling. Dette medfører at helsepersonell i kommunene blir tryggere, som igjen kan redusere usikkerhet og behov for transport av pasienten til legevakten for avklaring.
Av utfordringer med modellen løfter evaluator fallende sykebesøksrate i Molderegionen og at modellen generelt fremstår kostbar basert på bruken av satellittene i prosjektperioden.[27]
Helsedirektoratet mener at det er vanskelig å endelig bedømme de helseøkonomiske konsekvensene ved opprettelse av legevaktsatellitter. Helsedirektoratet vurderer det som sannsynlig at den generelle teknologiske utviklingen, og økt erfaring i legevaktdistriktene som drifter legevaktsatellitter, vil muliggjøre stadig mer kostnadseffektive og rasjonelle måter å drifte en slik ordning på, enn det som har vært tilfelle i prosjektperioden.
Legevaktsatellittene representerer en ny ressurs i den akuttmedisinske kjeden, både ved selve satellittene og at satellittsykepleierne i mange av kommunene har rykket ut på røde responser. Dette er særlig tydelig i Sunnfjord og Ytre Sogn, hvor satellittene har vært et tillegg til det etablerte tilbudet. Reetablering av et kommunalt, akuttmedisinsk tilbud, generell kompetanseheving i kommunene og økt samtrening med ambulansetjenesten er alle aspekter som medfører økt helseberedskap i dette legevaktdistriktet.
Når kommunene og helseforetakene sammen skal planlegge sitt fremtidige akuttmedisinske tilbud i helsefellesskapene, vil legevaktsatellitter kunne være en aktuell ressurs. Blant annet bør samarbeid mellom legevaktsatellitter i større legevaktdistrikt og ambulansestasjoner, som kan utføre kommunale tjenester etter Rørosmodellen, kunne utnyttes til det beste for pasientene og resten av den akuttmedisinske kjeden.
Helsedirektoratet publiserte våren 2023 rapporten Pilot legevakt - oppsummering og anbefaling av prosjektet. Rapporten kan leses i sin helhet på direktoratets nettside.[28]
1.7.6 Tilskudd til legevakt
Regjeringen vedtok i 2022 et tilskudd på 50 millioner kroner for å bidra til bedre rekruttering og redusert vaktbelastning i kommuner med særlige rekrutteringsutfordringer til legevakttjenesten. Alle kommuner i sentralitetsklasse 6 (SSB) med befolkningstall under 5000 var kvalifisert for å søke. Det var stor interesse for tilskuddet og Helsedirektoratet mottok 76 søknader om tilskudd til en totalsum på kr 117 562 671. Én- og to-kommune-legevakter ble prioritert over kommuner i større interkommunale samarbeid. Videre ble kommuner med lavere sentralitetsgrad prioritert. I desember 2022 ble det under behandling av omgrupperingsproposisjonen i Stortinget bevilget ytterligere 12 millioner kroner til tilskuddsordningen. Helsedirektoratet innvilget tilskudd til ytterligere 11 kommuner. Med denne ekstrabevilgningen har totalt 51 kommuner fått tilskudd for styrking av legevakttjenesten i distriktskommuner i 2022. Størsteparten av kommunene som søkte om tilskudd ønsket hovedsakelig å bruke tilskuddsmidlene til rekruttering, kompetansetiltak og utstyr.
Rekrutteringstilskuddet som ble utdelt i 2022 er videreført for 2023, med ramme på 50 millioner kroner. Nytt for ordningen i 2023 er at de kommuner i sentralitetsklasse 5 med innbyggertall under 5000 også vil kvalifisere for å søke om tilskuddet. Det gir totalt 157 kvalifiserte kommuner for tilskuddsordningen.
1.7.7 Helprivate allmennlegetjenester og bemanningsbyråer
Helsedirektoratet har arbeidet med å samle tilgjengelig informasjon om helprivate tilbydere av allmennlegetjenester og bruk av vikarbyråer i den offentlige allmennlegetjenesten. Det er også gjort en vurdering av behov for hjemmelsgrunnlag for innhenting og registrering av data og utredet en mulig lovhjemmel for regulering av etablering av helprivate allmennlegetjenester.
Helprivate allmennleger har ikke rapporteringsplikt til Kommunalt pasient- og brukerregister (KPR). Registerdata kan derfor ikke belyse befolkningens bruk helprivate allmennlegetjenester eller hvilke tjenester som tilbys. Omfanget av helprivate allmennlegetjenester er relativt lite, men det har vært en sterk vekst i antall virksomheter og årsverk i perioden 2009 til 2022.[29]
Helsedirektoratet finner begrenset med data om innleie av leger til allmennlegetjenesten via vikarbyråer. Men en undersøkelse gjennomført av direktoratet[30] viser at to av tre kommuner leide inn leger fra vikarbyråer de siste tre årene (og tre av fem av dem gjorde det i 2022). Bruk av vikarbyråer virker utbredt i allmennlegetjenestene over hele landet, i sentrale og mindre sentrale kommuner. Innleie via vikarbyrå brukes i hovedsak til å dekke langtidsfravær og fastlegelister uten fast lege.
Størsteparten av de kommunene som har leid inn vikar via vikarbyrå de siste tre årene, oppgir i undersøkelsen at de ville hatt problem med å skaffe seg leger utenom vikarbyråene. 70 prosent mener samtidig at kostnaden for lege fra vikarbyrå er mye høyere enn lege utenom vikarbyrå. Tre av fire oppgir likevel at de er fornøyde med kvaliteten på vikarbyråleger, men mange kommuner opplever også situasjonen som problematisk.
Fotnoter
[27] Pilot legevakt – Evalueringsrapport Nasjonalt kompetansesenter for legevaktmedisin, Rapport nr 5 2022
[28] https://www.helsedirektoratet.no/rapporter/pilot-legevakt-oppsummering-og-anbefaling-av-prosjektet
[29] Ifølge data fra Norsk pasienterstatning (NPE)
[30] Spørreundersøkelse gjennomført av Helsedirektoratet i kommunene og bydelene i Oslo mars-april 2023